脑膜瘤手术切除率和复发是什么关系?INC国际神外大咖福教授解读
发布时间:2024-12-23 15:01:47 | 阅读:次| 关键词:INC福教授解读脑膜瘤手术切除率和复发关系
- [案例]天坛医院手术随访|"无症状"脑瘤需手术吗?术后她实
- [案例]面部“刀割”之痛不再:INC国际福教授全切岩斜区脑膜瘤
- [案例]研究发现低级别胶质瘤“早期手术”的生存益处
- [案例]儿子因脑干出血病危,两次120转运,为何医生说法截然不
- [案例]16岁基底节胶质瘤患者赴德手术,近全切功能区脑瘤
- [案例]JNS发表德国巴特朗菲教授135例脑干脑桥海绵状血管瘤手术
自1957年Donald Simpson提出具有重要意义的理论以来,普遍共识认为手术切除的彻底性对于预测脑膜瘤的复发及患者生存状况至关重要。目前,Simpson分类法作为脑膜瘤分类的通用标准,其在评估脑膜瘤预后方面表现优异。
Simpson分类级别越低,意味着脑膜瘤的复发风险越小。依据现有的广泛病例研究,Simpson四级及以上的脑膜瘤复发率高达85%以上,而Simpson一级脑膜瘤的复发率则控制在11%-15%之间。因此,针对脑膜瘤的治疗策略应着重于早期发现并尽可能完全切除。
国际广泛采用的Simpson分级是如何被提出的?它在现代神经外科领域是否仍具有有效性?除了Simpson分级之外,还有哪些因素可能影响脑膜瘤的预后?INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(塞巴斯蒂安·福洛里希,“福教授”)通过对近3万名患者的研究,将为我们深入解析这些问题。
1. 脑膜瘤Simpson分级的历史
在1957年,Donald Simpson在期刊《Journal of Neurology, Neurosurgery & Psychiatry》上发表了一篇关于颅内脑膜瘤术后复发的重要研究。该研究提出了积极手术干预脑膜瘤的重要性,为脑膜瘤手术治疗的标准界定和临床应用提供了关键的指导原则。
研究涵盖了1938年至1954年间在拉德克利夫医院治疗的242例颅内原发脑膜瘤患者,值得注意的是,研究中排除了脊柱和原发性眶内脑膜瘤的病例。所有病例均在手术或尸检中得到了确诊,并通过显微镜下的再次检查进行了双重确认。通过对这些病例的随访观察和统计分析,Simpson分级的前世诞生了。
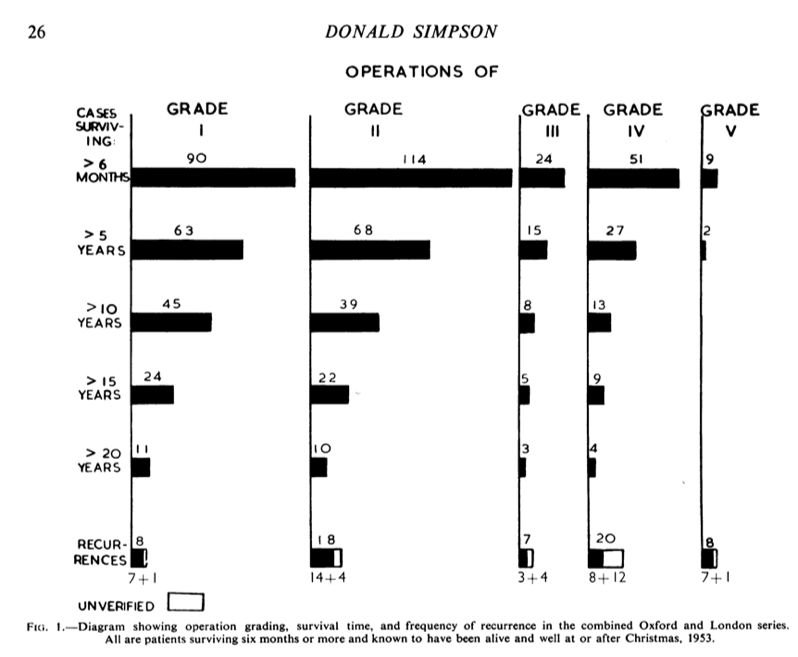
Simpson分级系统的初级研究基础
在20世纪中期之前,学界对于脑膜瘤的生物学特性以及影响其复发的多种因素尚未有充分的认识和共识。随后,经过大量研究的验证,人们发现更高程度地切除脑膜瘤可以延长患者的无进展生存期,且不会提高并发症的发生率。之后,目前国际上广泛采用的颅内脑膜瘤手术切除程度Simpson分级体系得以确立。

目前国际通行的用于预测脑膜瘤的复发风险的Simpson分级系统
Simpson分级的争议
随着现代技术的发展,包括术前和术后成像、显微外科和内镜技术、先进的组织病理学和分子分析技术,以及辅助放疗的应用,使得Simpson分级在预测脑膜瘤切除术后复发方面的有效性受到了挑战。
尽管切除范围依然是降低复发率的关键因素,但基于主观肉眼观察的切除范围分级并不适用于所有脑膜瘤。实现更高的Simpson分级切除不应始终是外科手术的唯一目标。更为合理的方法是,神经外科医生应充分利用其医疗设备中的所有工具,以最大限度地安全切除脑膜瘤。
2. 脑膜瘤预后的其他影响因素
针对脑膜瘤预后的全国性研究数量较少。福教授对法国2007年至2017年间接受手术的脑膜瘤患者进行了检索,这些数据来自法国国家健康数据系统(SNDS数据库),涉及28.773名患者,并进行了生存分析。该研究成果于2021年2月在国际知名学术期刊《CANCER EPIDEMIOLOGY》上发表。

在这项全国性研究中,共纳入了28.773名脑膜瘤患者,患者群体随访时间的中位数为5.3年。研究结果显示术后生存率如下:大约93%的患者术后能存活5年,而85%的患者能存活10年。患者中75%是女性,因女性脑膜瘤的发病率高于男性。脑膜瘤好发于颅骨的凸面(24.4%)和中颅底(21.7%)。在所有肿瘤中,91.3%为良性,2.6%为恶性。7.5%的患者因肿瘤复发而接受了再次手术,9.1%的患者接受了放疗,3.2%的患者接受了立体定向放射手术(例如伽马刀等)。
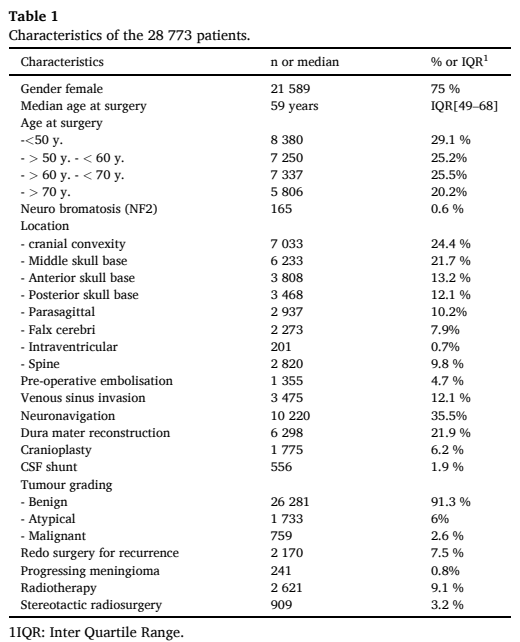
福教授得出的结论是:在这项涉及近三万名脑膜瘤患者的研究中,脑膜瘤术后的总体生存率是令人满意的,尤其是在女性、年轻患者以及那些肿瘤位于凸面和良性肿瘤的患者中,预后更为良好。NF2患者的预后较差。对于那些手术未能完全切除肿瘤、需要再次手术或脑膜瘤未能得到控制而需要额外治疗的患者,其死亡风险有所增加。唯一可控的切除范围(EOR)是一个关键的预后因素。
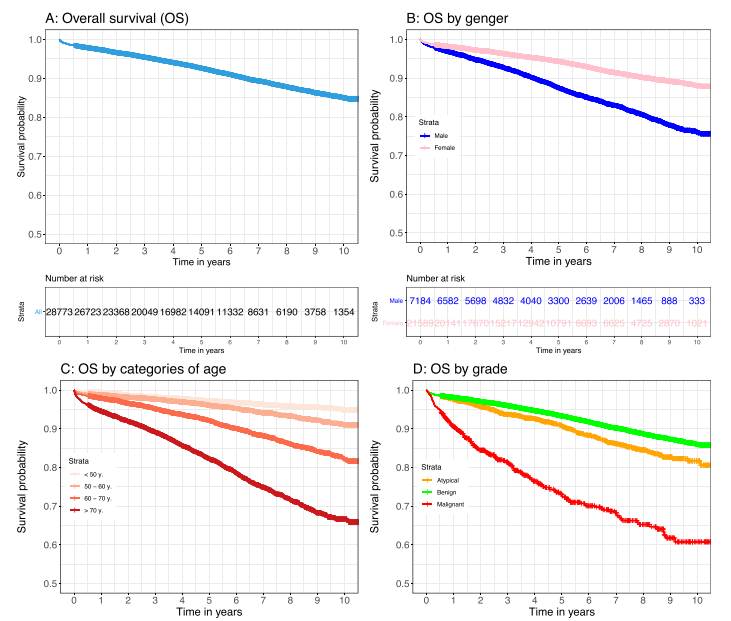
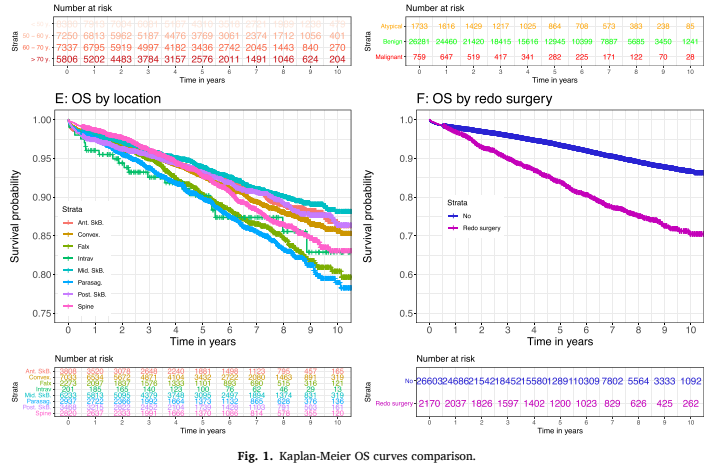
脑膜瘤的治疗方案涵盖了定期监测、手术切除、放疗(RT)、立体定向放射外科(SRS)以及偶尔的化疗,但完全切除仍是首选的治疗手段。福教授的研究结果显示,总体生存期受到多种因素的影响,包括性别、肿瘤类型、肿瘤级别等。
01. 性别
在众多全国性的研究中,性别与脑膜瘤患者的总体生存期之间存在显著的相关性。具体而言,与女性患者相比,男性患者在脑膜瘤治疗后的死亡风险普遍较高。这一发现出现在多个独立的研究中。在福教授研究中,这一性别差异表现得尤为明显,其中男性患者的死亡风险比女性患者高出57%,具体的风险比(HR)为1.57.这一数据表明,性别是影响脑膜瘤患者预后的一个重要因素,男性患者在治疗过程中可能需要更加密切的关注和针对性的治疗策略,以改善他们的生存预后。该发现也强调了在脑膜瘤治疗和研究过程中,考虑性别差异的重要性,以便更准确地评估治疗效果和制定个性化的治疗方案。
02. 2型神经纤维瘤病(NF2)
2型神经纤维瘤病是一种遗传性的常染色体显性多发性肿瘤综合征,其病因是位于第22号染色体上的NF2肿瘤抑制基因发生突变。该病症的发病率大约为每25.000个活产婴儿中出现一例,而到了60岁时,其发病率几乎达到100%。患者容易出现中枢神经系统的病变。
颅内脑膜瘤在NF2患者中通常是多发的,且发病年龄较轻,大约45%至58%的患者会出现颅内脑膜瘤,而脊柱脑膜瘤的发生率约为20%。在本研究中,NF2患者的预期寿命明显缩短,长期生存率不佳,死亡时的平均年龄为40岁。
03. 脑膜瘤组织病理学分级
据报告,良性脑膜瘤的相对生存率在不同地区有所差异,从东欧的79.5%到北欧的93.4%。在之前一项专门针对良性脑膜瘤的研究中,福教授发现,5年内脑膜瘤复发或因脑膜瘤相关死亡的风险为16.2%,而5年总生存率为86.1%。对于非典型脑膜瘤,5年的总生存率介于75.9%至93.6%之间。
与胶质瘤等其他颅内肿瘤相似,脑膜瘤的组织病理学特征可能会发生改变,并不总是恒定的。本研究证实,进展性脑膜瘤的预后较差。由于只有部分肿瘤经历了侵袭性的转化,可能存在遗传易感性或其他影响因素导致这种突变,例如放疗(<0.001)。
04. 脑膜瘤位置与切除率对预后的影响
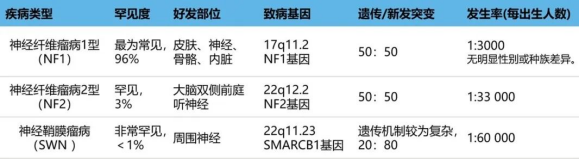
大部分脑膜瘤位于颅内(大约占90%),其中凸面是一个常见的发生部位,约占所有肿瘤的25%(24.4%)。按照定义,矢状窦旁和大脑镰旁脑膜瘤至少会侵犯或接触到上矢状窦(SSS)。由于这些肿瘤位置靠近SSS、相关的桥静脉,并且紧邻大脑的重要功能区,因此要实现没有永久性神经损伤的彻底手术往往颇具挑战。
与上矢状窦的后三分之二部分相比,上矢状窦的前部通常能够以较低的并发症风险进行切除。当肿瘤位于颅骨凸面时,通常能够实现完全切除。然而,浸润到周围神经和血管结构的肿瘤治疗起来更为复杂。因此,矢状窦旁和大脑镰旁脑膜瘤与更高的复发风险相关,这可能会降低生存率。另外,颅底肿瘤,例如海绵窦或岩斜脑膜瘤,以及那些侵犯骨骼的肿瘤,其安全全切的难度较大。

福教授论文截图:人们普遍认为手术切除的完整性是复发和生存的有力预测因素
脑膜瘤手术的核心原则是力求在最小化并发症的同时,最大限度地保护神经功能,以安全地实现完全切除。尽管目标是进行大体全切除(包括所有受累的硬脑膜和骨骼),但切除范围(EOR)需要根据肿瘤的位置、质地、大小以及是否邻近或累及关键的神经血管结构来决定。追求全切除不应当以牺牲神经系统或认知功能为代价,在无法实现全切除的情况下,应考虑进行次全切除以保留神经功能。对于残留的脑膜瘤,可以选择后续监测或采用术后的适形分割放疗或立体定向放射外科治疗。
成功的手术旨在实现双重目标——减轻神经症状和解除肿瘤的占位效应,并为确诊提供必要的组织样本。在手术前,医生应与患者充分沟通手术可能带来的风险,这包括特定部位的特定风险以及更普遍的风险。
细致的术前规划和对神经血管解剖的深入理解,对于提升手术成功率并降低并发症发生率至关重要。其中,特别需要关注的是神经认知障碍,因其在众多患者中普遍存在,且可能受到手术的影响,也是风险较高的术后并发症之一。

05. 复发或肿瘤残余再次治疗预后更差
脑膜瘤的首次治疗至关重要。若脑膜瘤复发,其治愈的可能性将会降低。在福教授的研究中,那些不得不接受再次手术或放疗的患者,往往因为疾病的侵袭性或脑膜瘤的特定位置,导致完全切除肿瘤变得复杂,进而影响了他们的生存率。而因肿瘤复发或残留进展而进行的再次手术或放疗,与生存率降低大约有两倍的相关性。
3. 脑膜瘤治疗总结
脑膜瘤的预后受多种因素的作用,包括性别、年龄、NF2状态、病理学分级和肿瘤位置等,而切除率是其中唯一可以人为控制的变量。切除率与肿瘤的位置、生长特性、手术医生的技术水平等因素紧密相关。对于那些解剖位置复杂的脑膜瘤,例如本研究中涉及的大脑镰和矢状窦脑膜瘤,它们常常侵犯关键的大血管,甚至可能存在严重的粘连,这使得肿瘤难以完全切除,或者手术中容易损伤大血管,从而导致严重的神经损伤。特别是当肿瘤侵犯矢状窦时,由于易于出血,切除这些血管上的肿瘤既困难又风险高。这些因素都会影响手术的可达性,决定是否能够实现完全切除,同时确保患者的正常神经功能不受损害。
寻求国际知名神经外科专家进行手术治疗,可以在处理高难度手术时实现高切除率、低风险和低副作用。如果脑膜瘤在第一次手术中能够被安全地完全切除,那么复发的几率就会降低,无进展生存期(PFS)将会延长,总体预后和总生存期(OS)也会更为理想。这样还能避免术后神经功能损伤、恢复不良所带来的经济和社会心理负担,从而在更大程度上保障患者的生活质量。
参考资料:Sebastien Froelich.A nationwide population-based study onoverall survival after meningioma surgery.Cancer Epidemiology 70 (2021) 101875


- 所属栏目:神外资讯
- 如想转载“脑膜瘤手术切除率和复发是什么关系?INC国际神外大咖福教授解读”请务必注明来源和链接。
- 网址:https://www.incsg.com/shenwaizixun/4750.html
- 更新时间:2024-12-23 14:50:09







