延髓肿瘤手术过程危险如何预防?
发布时间:2022-09-07 16:11:52 | 阅读:次| 关键词:延髓肿瘤手术
- [案例]研究发现低级别胶质瘤“早期手术”的生存益处
- [案例]儿子因脑干出血病危,两次120转运,为何医生说法截然不
- [案例]16岁基底节胶质瘤患者赴德手术,近全切功能区脑瘤
- [案例]面部“刀割”之痛不再:INC国际福教授全切岩斜区脑膜瘤
- [案例]JNS发表德国巴特朗菲教授135例脑干脑桥海绵状血管瘤手术
- [案例]天坛医院手术随访|"无症状"脑瘤需手术吗?术后她实
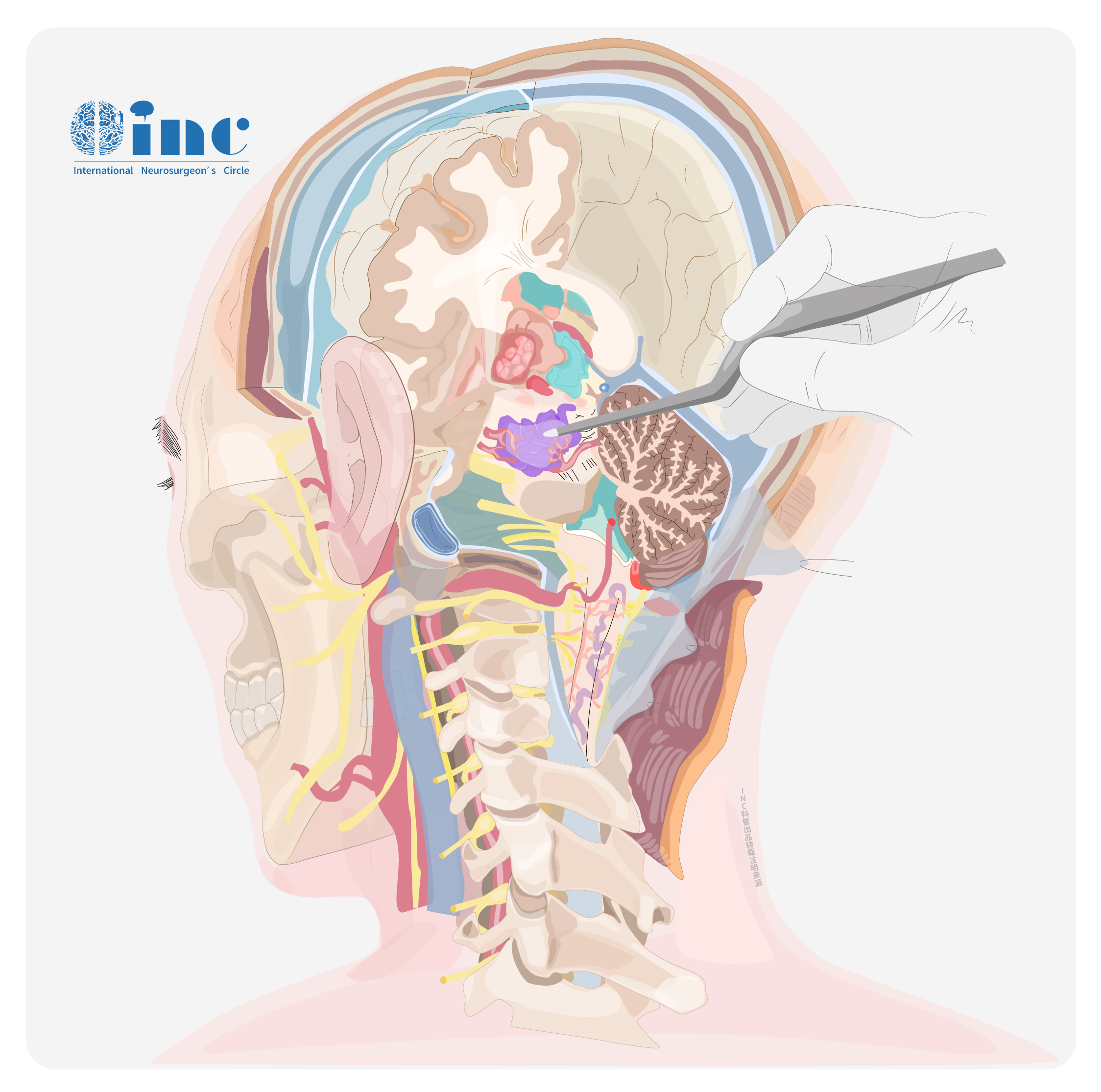
术中切除延髓内肿瘤,应从小脑延髓裂入路,然后抬起小脑,看到延髓明显膨隆的地方切开,但是若位于重要的功能区且核团比较密集区域,则应尽量避免,从靠近病变的邻近非功能区部位切开;若术中不能观察到明显病变位置,依据MRI提示从延髓后正中沟切开,分块切除肿瘤,术中密切观察患者心跳、呼吸有无变缓迹象。通常胶质瘤从瘤内向外至瘤周组织切除,边界不清楚不强求切除,达到减压目的,避免损伤延髓、造成严重并发症;血管网状细胞瘤应避免瘤内操作及分块切除,防止致命性大出血,并尽量少使用双较电凝,宜从肿瘤边界分离切除,采用类似动静脉畸形手术方式,先阻断供血动脉,待瘤体变小变松后整块切除。
术中在未阻断动脉前应保护好引流静脉,以免延髓水肿致脑干受损。术中难以分辨是供血动脉还是穿支动脉时,可临时阻断,一旦发生瘤体明显增大,应立即松夹。Wang等认为术前有必要栓塞,由于术前供血动脉部分栓塞可能减少术中出血且使瘤体变小,但病理性血管与正常血管不同,栓塞效果目前未达成统一标准,我们发现部分患者栓塞后能减少肿瘤体积,利于手术切除;同时有患者肿瘤进行栓塞时供血动脉多而弥散致使不易栓塞,还可能形成脑正常灌注压力突破引发出血。
血管网状细胞瘤通常边界清楚,部分患者肿瘤与其延髓粘连,因此术后残留少肿瘤,可术后辅助伽马刀放射治疗;囊性血管网状细胞瘤性常常能获得满意效果,若穿刺囊壁放出囊液,囊壁收缩除了损伤周围重要结构外,还使得瘤结节不易被发现,因此,在切除过程中应确定囊壁不塌陷,以利于手术空间暴露。有人提出瘤结节较小时应结合增强MRI寻找,通常能够发现瘤体。CM术中注意寻找黄染延髓的含铁血黄素,可从此处切开寻找血肿并将其吸除,留出空间分离血肿壁,肿瘤应完全切除,否则有再出血及复发风险。
部分较大CM,术中可见延髓向一侧膨出,可从此处切开,但尽量避免功能区,对较小的CM且位置较深时,术中难以寻找,手术可能带来严重的并发症。延髓的闩部存在呼吸相关的神经结构,切除肿瘤时应注意保护此区域,若肿瘤压迫此处,肿瘤减压后可能影响呼吸,需密切观察;当胶质瘤边界与闩部不清时,只行减压即可。

- 所属栏目:胶质瘤
- 如想转载“延髓肿瘤手术过程危险如何预防?”请务必注明来源和链接。
- 网址:https://www.incsg.com/jiaozhiliu/2052.html
- 更新时间:2022-09-08 17:24:12







