岛叶胶质瘤能治愈吗?岛叶胶质瘤手术方法及技巧
发布时间:2022-09-08 17:24:13 | 阅读:次| 关键词:岛叶胶质瘤能治愈吗
- [案例]儿子因脑干出血病危,两次120转运,为何医生说法截然不
- [案例]16岁基底节胶质瘤患者赴德手术,近全切功能区脑瘤
- [案例]JNS发表德国巴特朗菲教授135例脑干脑桥海绵状血管瘤手术
- [案例]研究发现低级别胶质瘤“早期手术”的生存益处
- [案例]面部“刀割”之痛不再:INC国际福教授全切岩斜区脑膜瘤
- [案例]天坛医院手术随访|"无症状"脑瘤需手术吗?术后她实
肿瘤在岛叶内的位置会影响围手术期的发病率吗?神经外科医生能够根据病变的解剖位置评估EOR和围手术期发病率吗?患者经历过生活质量、癫痫发作控制和功能结果限制吗?Simon等人首先报道了一大批世卫组织II-IV级岛叶胶质瘤患者。在他们的系列研究中,42%的病例达到了90%以上的EOR,51%的病例达到了70%-90%的EOR。预后不良的评估因素包括世卫组织ⅳ级胶质母细胞瘤、高龄和术前Karnofsky评分低。单变量分析后,评估“有利”结果的因素包括诊断时年龄较小;世卫组织I、II和III级组织学;延伸至额盖的yaargil 5A/B型肿瘤;和一个EOR%3E 90%。39有趣的是,世卫组织III级间变性星形细胞瘤患者的中位生存期为5年,间变性少突胶质细胞瘤患者的5年生存率为80%。
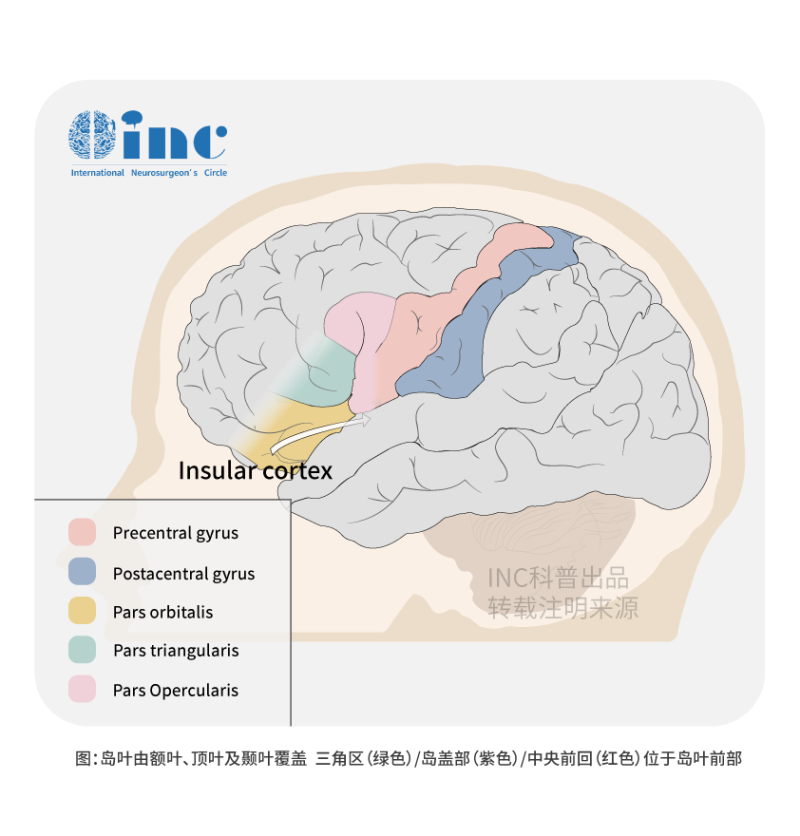
围手术期的发病率一直很低,较近的文献中没有报道与手术相关的死亡。与未进行标测的岛叶胶质瘤相比,采用皮层和皮层下刺激标测的清醒开颅术导致长期性神经功能缺损率较低(未进行标测的患者神经功能缺损率为19%,而进行标测的患者为4.3%,p=0.008)。此外,世卫组织III-IV级神经胶质瘤患者比世卫组织II级神经胶质瘤患者更有可能经历长期神经功能缺损。关于位置,短期神经并发症较常发生在切除1区肿瘤和累及全部4区的较大岛叶神经胶质瘤后。尽管近期(手术后3天内)的短期并发症发生率为20%–26%,但根据已发表的报告,3个月后的总体并发症发生率为3.2%–9%。7.8%-9%的患者出现新的运动神经缺损,3个月内降至1.6%。16.3%的患者在手术后立即出现术后语言障碍,3个月内降至0.8%。除了脑成像之外,专注于术中辅助技术使用的研究,如导航3D超声和高场术中MRI,已经证明了其实用性,特别是在降低术后发病率方面。
手术方法及技巧
1.肿瘤暴露:由于肿瘤深埋在岛盖中,目前手术多采用翼点或者改良翼点入路,经外侧裂暴露肿瘤。切除岛叶胶质瘤一般采取以下步骤:常规切开硬膜,硬膜基底位于眶部;分离外侧裂一般为6-7cm,广泛开放外侧裂易于显露环岛沟、整个大脑中动脉及全部的M2分支;打开外侧裂时,侧裂的浅静脉系统走行及变异较大,保护引流静脉和保护动脉同等重要,术者在制定手术计划以及在手术操作中都应当重视静脉系统,做到心中有数。暴露大脑中动脉。随着外侧裂的分离,大脑中动脉也逐渐暴露,在切除肿瘤过程中,需显露和确定可能被肿瘤包裹的M2分支,以确定和切断起源于M2深面的短穿支,需暴露大脑中动脉和从M2段到环岛沟的全部分支,沿着M2段的多个分支显露额盖和颞盖,这样在切除肿瘤时可以尽量减少无意损伤。
2.肿瘤的切除:手术操作通过一个宽15mm,长4cm的间隙来切除,可按以下先后来切除肿瘤:肿瘤中心区域、颞盖下肿瘤的切除、额顶盖下肿瘤的切除、后部肿瘤的切除、内侧部分切除。不适当的牵拉优势侧额叶可引起运动和语言功能障碍,同样对优势侧颞叶后部的牵拉也可引起语言功能的障碍。Yasargil完全不用脑压板,而用牵引和棉球来保持侧裂的牵开;额盖,肿瘤向额盖或颞盖扩张者,也可采用此种方法,这种方法使侧裂的切开变得相当方便,也增加了侧裂窝的显露,可以合适地切除岛叶部分的肿瘤。3.血供的阻断:从大脑中动脉的M2(岛叶段)段表面发出许多小的穿动脉,为岛叶肿瘤的血供,每根穿支血管都应电凝切断,以阻断肿瘤血供,否则即便是血管主干保留,这种操作也可能使大脑中动脉术后发生痉挛,引起术后神经功能缺失。岛叶肿瘤的内侧面可包裹外侧豆纹动脉,电凝这些血管可引起内囊和基底节区梗死而导致术后偏瘫,避免损伤这些血管的方法是尽早显露较外侧的豆纹动脉并加以保护,用这些血管的行程以及环岛沟的基底部来标定肿瘤切除的深面。M2分支的后部发出长穿支是供应放射冠和皮质脊髓束纤维的关键血管,其损伤是引起运动纤维损伤的另一原因,因此全部粗的穿动脉是起源于M2段分支在岛叶后部的血管以及不是逐渐变细的血管都应当保护好。
手术辅助技术
在切除岛叶胶质瘤手术过程中我们可适当使用辅助技术和技巧,包括唤醒麻醉、神经导航、术中超声、诱发电位以及皮质电刺激等。
1.功能辅助:在切除优势半球岛叶胶质瘤时可采用唤醒开颅,在术中可评价脑部各功能区;
2.定位辅助:术中肿瘤定位技术已进展到无框架立体定向和术中超声,但是都不能代替细致的手术分离技术。
手术切除程度及预后
目前全部资料均显示,手术全切除肿瘤是提高病人生存质量和长期存活的较佳治疗,是化疗、放疗所不能代替的。较近的研究显示,岛叶胶质瘤的中位切除程度为81-86%,切除程度达90%以上的WHOⅡ级肿瘤患者5年生存率为全切,切除程度小于90%的患者5年生存率84%。不同切除程度的WHOⅢ、Ⅳ级岛叶胶质瘤患者5年生存率由91%降至75%。肿瘤切除程度是WHOⅡ-Ⅳ级岛叶胶质瘤总体生存期与无进展生存期的评估因素;切除程度低的患者容易发生恶变,肿瘤复发时应当及时手术。
唤醒手术中,皮质及皮质下脑电图监测可以降低术后长期性神经功能缺损率。除此之外,3D超声导航、高分辨术中磁共振等辅助技术也可以降低术后并发症发生率。WHOⅢ-Ⅳ级胶质瘤的长期神经功能缺损发生率高于WHOⅡ级胶质瘤;短期神经功能缺损较常发生在1区胶质瘤以及涉及4个区域的较大岛叶胶质瘤。

- 所属栏目:胶质瘤
- 如想转载“岛叶胶质瘤能治愈吗?岛叶胶质瘤手术方法及技巧”请务必注明来源和链接。
- 网址:https://www.incsg.com/jiaozhiliu/2056.html
- 更新时间:2022-09-08 17:20:49
- 上一篇:延髓肿瘤手术过程危险如何预防?
- 下一篇:脑干胶质瘤的症状有哪些?







