海绵窦脑膜瘤手术干预:INC国际三大教授与欧洲EANS共识
发布时间:2026-03-13 10:54:49 | 阅读:次| 关键词:海绵窦脑膜瘤手术干预:INC国际三大教授与欧洲EANS共识
- [案例]“终于能过上正常人的生活了!”福教授创新入路为脑膜
- [案例]脑膜瘤虽是良性,若它长在蝶眶竟会损伤视力!
- [案例]70岁,基底节“脑内炸弹”最新随访!INC国际神外教授仅用
- [案例]德国成功案例交流:58岁脑干胶质瘤,不想认命!
- [案例]儿童脑膜瘤延迟诊断解析:为何早期难以识别?
- [案例]5岁男孩接连出现乏力、头痛、恶心、易怒,一查竟是罕见
海绵窦脑膜瘤是神经外科领域最具挑战性的手术之一,其难度主要源于该区域独特的解剖复杂性。海绵窦位于颅底蝶鞍两侧,是一个富含静脉丛的复杂结构,内部穿行着第Ⅲ、Ⅳ、Ⅴ、Ⅵ脑神经以及颈内动脉等重要结构。肿瘤常与这些关键神经血管形成侵袭性粘连,手术分离过程中风险极高。由于肿瘤紧邻视神经、垂体、下丘脑等关键功能区,术中稍有不当就可能造成视力障碍、内分泌紊乱等严重并发症。海绵窦静脉丛血供极为丰富,术中出血控制难度大,且术后容易出现脑脊液漏、颅神经功能障碍等问题。手术操作空间极其有限,对神经外科医生的显微外科技术、三维解剖认知以及术中神经功能监测能力都提出了极高要求。

INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员,包括世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(塞巴斯蒂安·福洛里希,常被称为"福教授")、世界神经外科学会联合会(WFNS)内镜委员会前主席Henry W.S. Schroeder(施罗德)教授、世界神经外科联合会(WFNS)终身荣誉主席Takeshi Kawase教授,联合其他国际神经外科专家共同撰写了《Management of cavernous sinus meningiomas: Consensus statement on behalf of the EANS skull base section》(海绵窦脑膜瘤的处理:EANS(欧洲神经外科学会年会)颅底分会的共识声明)。这份共识声明详细讨论了海绵窦脑膜瘤诊治中的一系列关键问题,并提出了系统性的管理建议,其中关于手术方面的内容尤其值得关注。

手术入路选择的循证医学依据
当海绵窦脑膜瘤因压迫视神经、脑干或颞叶而出现明确手术指征时,临床上有两种主要手术路径可供选择:经颅入路和经鼻入路。然而这两种路径在临床应用上存在明显差异。与传统的经颅手术相比,内镜下经鼻入路在处理海绵窦脑膜瘤方面的适应范围相对有限。当手术指征来源于视神经、脑干或颞叶受压时,医生通常优先考虑经颅手术。而在视神经受压或动眼神经功能障碍的情况下,内镜下经鼻入路可用于进行神经减压治疗。
手术过程中,对所有病例都应使用神经电刺激技术对肿瘤区域和海绵窦侧壁进行直接刺激。同时需要常规进行运动诱发电位和体感诱发电位等神经生理监测。动眼神经、滑车神经及外展神经也可根据具体情况纳入监测范围。此外还应使用多普勒超声对颈内动脉海绵窦段进行早期识别和精确定位,以确保手术安全。
海绵窦手术可以采用标准麻醉技术,但麻醉医生需要特别关注术中因操作视神经可能引发的静脉出血和迷走神经反应风险。当肿瘤延伸至Meckel腔时,还应注意因三叉神经反射可能导致的心动过缓风险。术中应将二氧化碳分压维持在3.5毫米汞柱以下,以减少静脉淤血发生。同时可抬高患者头部达30°,以促进静脉回流。
除了常规手术可能出现的并发症外,海绵窦及其周围区域的手术存在导致暂时性或永久性颅神经功能损伤的特殊风险。不过术后视神经功能有获得显著改善的可能。临床上经常观察到短暂的颅神经功能障碍,大多数患者在术后3-6个月内能够明显恢复。需要明确的是,不同颅神经麻痹的临床意义和预后影响截然不同:动眼神经麻痹与外展神经麻痹的功能影响差异显著。外展神经麻痹可以通过眼科手术进行代偿,而动眼神经麻痹功能上等同于失明,临床处理中应尽力避免这种情况发生。
海绵窦手术有多种入路方式可供选择,包括常规经额颞开颅硬膜内入路、Hakuba入路(眶颧-颞下硬膜内外联合入路)、Dolenc入路(硬膜外切除前床突,剥离硬膜以提供"硬膜间入路")、Kawase入路(经岩骨前部-小脑幕入路)、Radovanovic描述的神经内镜辅助经颅入路,以及内镜经鼻入路等。
Sindou等学者的研究数据来自100例单纯接受手术治疗的海绵窦脑膜瘤患者。该系列研究中死亡率为5%,永久性神经功能缺损(不包括颅神经麻痹)发生率为2%。在颅神经功能障碍方面,19%的患者出现了新发或加重的视力缺损,29%的患者表现出眼外肌运动障碍,24%的患者有三叉神经功能紊乱。值得注意的是,一旦切除范围深入海绵窦内部,并发症发生率会显著上升。
关于切除范围的评估数据显示:12%的患者实现了大体全切除,28%的患者实现了包括部分海绵窦内肿瘤的次全切除,60%的患者实现了海绵窦外部分的次全切除。在接受次全切除的患者中,有13%报告了肿瘤再生。这些结果需要谨慎解读,因为其他研究发现,在更长时间的随访中,海绵窦脑膜瘤的复发率要高得多。研究表明,包裹颈内动脉的海绵窦脑膜瘤不仅会导致血管管腔狭窄,还倾向于浸润血管壁。从这个角度看,试图对病灶进行根治性切除风险极高。总体而言,这些结果表明,由经验丰富的神经外科医生实施手术可以实现令人满意的肿瘤控制,尽管导致功能损害的并发症仍时有发生。
对于海绵窦脑膜瘤,临床上也曾采用不同的经蝶显微手术通道进行活检,并对海绵窦骨壁进行减压,以期促进颅神经功能恢复并优化放疗效果。随着扩大入路技术的发展,出现了更多可能性,各种经蝶、经上颌、经上颌蝶、经筛、经蝶筛显微手术入路被建议用于切除累及海绵窦前部、向鞍外生长及向鞍上生长的海绵窦脑膜瘤成分。这扩展了手术手段,能够对视神经/视交叉、垂体/垂体柄进行有效减压,并对海绵窦和视神经管进行额外的骨质磨除,同时确保对神经血管结构的牵拉最小化。
然而,内镜经鼻入路提供的狭窄操作通道,无法安全、充分地暴露海绵窦的侧方区域,对于延伸超出Meckel腔范围的肿瘤部分处理效果不佳。即便在最理想的情况下,实现大体全切除也极为罕见,尤其是在术者经验不足,或肿瘤质地坚韧、呈纤维性并与周围结构紧密粘连时。
针对海绵窦脑膜瘤,当前的治疗趋势更倾向于进行手术减压,然后辅以辅助治疗。从这个角度看,传统的辛普森分级系统在此并不完全适用。DeMonte等人曾尝试通过建立一个新的分级系统来更新应用于海绵窦脑膜瘤的辛普森量表,该分级基于Kobayashi的未发表数据,主要依赖于术者对切除范围的主观评估。
除了将切除范围作为预后评估工具外,新兴的分级系统,如基于切除边缘显微镜分析和68Ga-DOTATOC PET成像技术的"哥本哈根方案",可能有助于改善总体预后评估。在切除范围极难评估的海绵窦脑膜瘤这种特定情况下,这种技术可能具有特殊的应用价值。总体而言,脑膜瘤的PET成像尚未被视为临床常规检查,但正如RANO/PET工作组几年前所报告和总结的那样,其临床潜力无疑在日益增长。
病理解剖结构是治疗决策的基础。术前影像学检查常显示三种主要生长模式之一,对应三种不同临床情况:第一种是肿瘤起源于海绵窦内的蛛网膜颗粒,并向内生长,包裹其内的神经血管结构(这种情况不利于手术治疗)。第二种是肿瘤起源于海绵窦外侧壁,并向颞叶方向生长,将神经血管结构推向病灶内侧(外生型海绵窦脑膜瘤,有利于开颅手术)。第三种是肿瘤起源于海绵窦内侧壁,向海绵窦内生长,将所有结构推向外侧并使颅神经分离,从而打开它们之间的空间(有利于经鼻内镜手术——存在争议),或者包裹所有内部结构(不利于手术)。这种情况常见于浸润海绵窦并延伸至蝶窦的蝶海绵窦脑膜瘤。
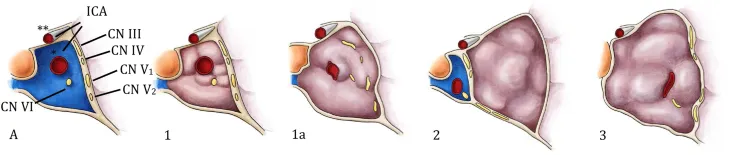
根据解剖学特征,海绵窦脑膜瘤可分为四种类型:类型Ⅰ是肿瘤局限于海绵窦内,海绵窦形态无扭曲,静脉血流部分保留(此情况不利于手术)。类型Ⅱ是肿瘤向海绵窦内生长,包绕穿行的颅神经并压迫颈内动脉海绵窦段,海绵窦扭曲并闭塞(此情况不利于手术)。类型Ⅲ是肿瘤向海绵窦外侧生长,内侧的神经血管结构保持游离(此情况有利于开颅手术)。类型Ⅳ是肿瘤向颅神经内侧生长,将颅神经推向外侧进入外侧囊,海绵窦扭曲并向外侧扩大(此情况有利于经鼻内镜手术)。
基于上述解剖分型与手术风险评估,海绵窦脑膜瘤的临床管理应遵循个体化治疗原则。针对不同生长模式的肿瘤,应选择最优的手术入路或辅助治疗方案。在手术决策过程中,需要充分权衡肿瘤控制率与神经功能保护之间的平衡,努力实现最大化治疗效果与最小化并发症风险的双重目标,为患者提供最合适的治疗方案。

- 所属栏目:脑膜瘤
- 如想转载“海绵窦脑膜瘤手术干预:INC国际三大教授与欧洲EANS共识”请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/7768.html
- 更新时间:2026-03-13 10:32:42







