巨大脑膜瘤,医生为何不一次切干净?揭秘手术刀下的“步步为营”
发布时间:2026-03-10 11:31:14 | 阅读:次| 关键词:巨大脑膜瘤,医生为何不一次切干净?揭秘手术刀下的“步步为营”
- [案例]心脏不适,意外发现脑内病变!脑干里的这个“瘤”不是
- [案例]月经紊乱、性功能障碍…可能是垂体瘤在作怪!
- [案例]害怕垂体瘤开颅“脑洞大开”?INC国际大咖施罗德用内镜
- [案例]这位置脑海绵状血管瘤如「豆腐渣」说破就破?看国际专
- [案例]巴教授联袂北京天坛医院,高难度脑瘤手术再获成功
- [案例]脑瘤手术案例| INC国际教授远程术前评估及手术
针对体积巨大的脑膜瘤,临床医生有时会选择分阶段手术而非一次性全切,这背后蕴含着怎样的临床考量?本文将深入解析手术中的“步步为营”策略。
研究概述
对于伴有显著瘤周脑水肿的巨大嗅沟脑膜瘤(肿瘤直径超过5厘米),其手术治疗目前仍是神经外科面临的一项临床挑战。术后脑水肿存在加重风险,可能引发严重的神经功能恶化,甚至导致患者死亡,临床应对策略值得深入探讨。
现有研究表明,对此类肿瘤采用分两阶段切除的手术方案,能够最大程度地减轻术后脑水肿的加重,进而有效降低患者的致残率与死亡率。
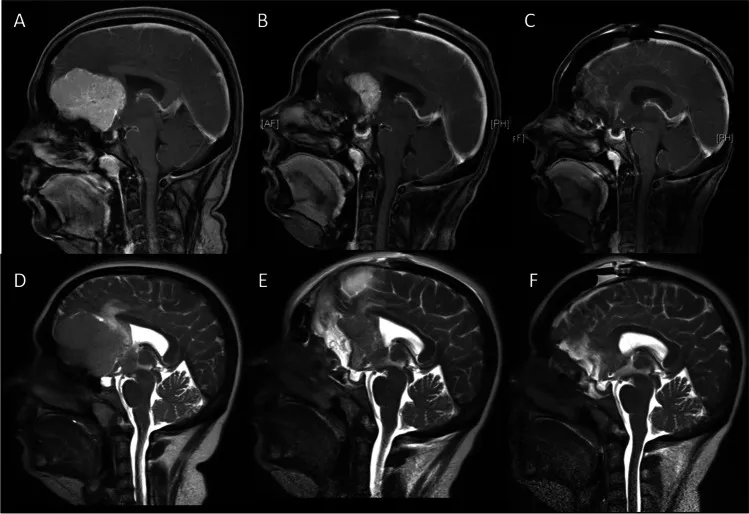
图1:矢状位磁共振成像。增强T1加权(A-C)与T2加权(D-F)图像显示瘤周水肿情况。A、D:术前图像。B、E:首次术后第一天,显示残留的壳状肿瘤。C、F:第二次术后第一天,显示肿瘤已完全切除。
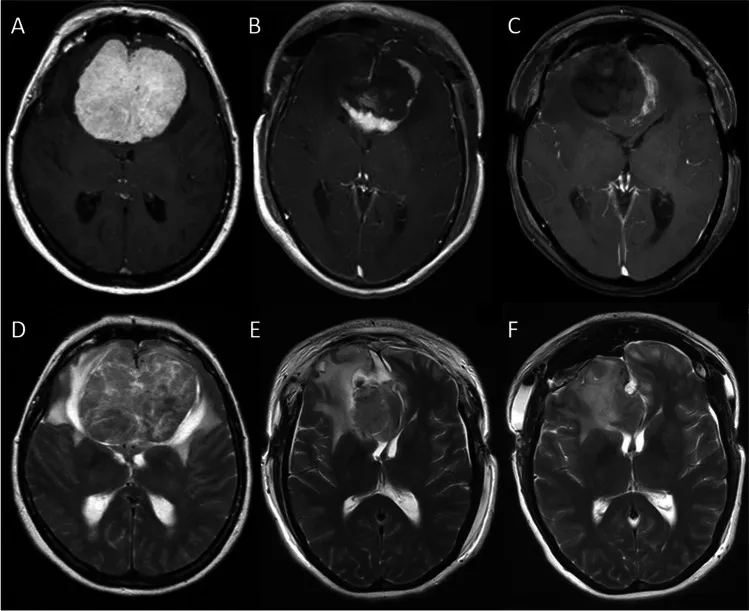
图2:冠状位磁共振成像。增强T1加权(A-C)与T2加权(D-F)图像。A、D:术前图像。B、E:首次术后第一天,显示残留的壳状肿瘤。C、F:第二次术后第一天,显示肿瘤已完全切除。
手术技术详解
第一阶段:首先实施双额开颅,继而选择右侧半球间入路。在显微外科技术辅助下切开大脑镰,切除大约80%的肿瘤主体部分,刻意保留一个壳状的肿瘤残腔。此阶段会将视神经显露出来,作为二期手术的重要解剖标志。但肿瘤的侧方边界以及累及大脑前动脉复合体背侧的部分,在此阶段不予分离。
第二阶段:待患者从一期手术中恢复,且脑水肿明显消退之后,进行二期手术。此阶段目标为将残余的肿瘤组织完全切除,并同期完成硬脑膜修补与颅骨成形术。
由于嗅沟脑膜瘤属于生长缓慢的病变,由于其位置距离视神经及其他重要神经血管结构相对较远,因此在出现明显临床症状之前,肿瘤可能已经生长至巨大体积。患者出现的症状主要包括精神功能障碍以及视力损害,这些症状可由患者本人或其亲属察觉。然而,嗅觉丧失作为一项早期症状,虽然在所有巨大嗅沟脑膜瘤患者中经详细问询均证实已存在多年,却常常被患者自身所忽略。
第一部分:手术入路的选择
对于嗅沟脑膜瘤的手术治疗,临床上已提出多种手术入路。正如Chi等人所指出的,可供选择的手术入路包括标准双额入路、扩大双额入路、单侧额下入路以及翼点入路。每一种入路在操作便利性、手术安全性、并发症规避以及肿瘤暴露范围方面,均存在各自的优势与不足。长期以来,双额入路被视作切除大型嗅沟脑膜瘤的标准手术方式,而单侧额下入路和翼点入路则通常应用于体积较小的肿瘤。
然而,目前通过翼点入路来切除巨大嗅沟脑膜瘤也已积累了相当丰富的临床经验。Schaller等人报告了其采用翼点入路处理直径在3.5至6厘米之间的嗅沟脑膜瘤的经验,并强调在28例患者中,除1例例外,均成功实现了肿瘤全切。他们认为,对于此类病变,翼点入路优于其他入路,原因在于该入路能够早期显露神经血管复合体、有效保护额叶静脉回流,并且有助于避免术后脑脊液漏的发生。
同样,Tomasello等人也指出,翼点入路通过早期控制神经血管以及限制脑实质损伤,可以最大程度地降低手术致残率与死亡率。他们采用翼点开颅术治疗的18例巨大嗅沟脑膜瘤患者中,有17例(占比94.4%)获得了良好的预后。
Chi等人强调,手术入路的选择不仅仅取决于肿瘤的大小,还需要考虑神经血管结构的受累情况,以及手术医生个人的偏好与熟练程度。目前,对于体积较小的肿瘤,采用额侧入路可以获得良好的手术效果;然而,对于巨大的嗅沟脑膜瘤,我们更倾向于采用双额开颅的方式,以获得更充分的术野暴露。
第二部分:瘤周脑水肿的影响因素与临床意义
巨大嗅沟脑膜瘤所产生的显著占位效应,可因瘤周水肿的存在而进一步加重。Chi等人回顾分析了嗅沟脑膜瘤患者的磁共振成像脑水肿表现,并依据T2加权像上的异常信号特征,将脑水肿分为以下四个类别:A类,无水肿;B类,水肿局限于直回(属轻度水肿);C类,水肿范围超出直回(属中度水肿);D类,出现广泛的双额叶水肿(属重度水肿)。
尽管脑膜瘤瘤周脑水肿的确切发病机制目前尚未完全明确,但术前存在的脑水肿很可能与肿瘤的大小相关,通常肿瘤体积越大,水肿表现也越明显。在Nakamura等人的系列研究中,嗅沟脑膜瘤的平均直径为4.46厘米(范围在1.4至10厘米之间),82例患者中有48例(占比58.6%)在CT或磁共振成像检查中观察到了术前瘤周水肿。
在该系列研究中,肿瘤直径范围在5.1至7.6厘米之间(平均直径为6.2厘米),根据Chi等人的分类标准,所有患者均存在重度瘤周水肿。需要重点指出的是,水肿的范围与术后并发症的发生密切相关,并且显著的水肿会增加围手术期死亡率以及并发症风险。
此外,手术操作本身也可能导致水肿加重。虽然Asgari等人报道其患者中仅有3.5%因水肿加重而出现术后病情恶化,但Nakamura等人明确指出,在采用双额入路切除肿瘤之后,最常见的术后影像学表现就是脑水肿,其患者中有7例(占比15.2%)出现了这种情况,其中3例患者死亡(2例肿瘤直径为4厘米,1例为7厘米)。
第三部分:结论
该研究结果表明,对于巨大的嗅沟脑膜瘤,采用分两阶段切除术——第一阶段实施肿瘤部分切除并联合去骨瓣减压,第二阶段再进行肿瘤全切以及硬脑膜、颅骨重建——能够最大程度地减轻术后脑水肿的加重,从而有效降低患者的致残率与死亡率。

以上研究内容来源于INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员Volker Seifert教授。


- 所属栏目:脑膜瘤
- 如想转载“巨大脑膜瘤,医生为何不一次切干净?揭秘手术刀下的“步步为营””请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/7745.html
- 更新时间:2026-03-10 11:25:58







