胶质母细胞瘤手术的策略旨在顺利全切并术后综合治疗
发布时间:2020-11-16 10:44:19 | 阅读:次| 关键词:
- [案例]天坛医院手术随访|"无症状"脑瘤需手术吗?术后她实
- [案例]JNS发表德国巴特朗菲教授135例脑干脑桥海绵状血管瘤手术
- [案例]16岁基底节胶质瘤患者赴德手术,近全切功能区脑瘤
- [案例]研究发现低级别胶质瘤“早期手术”的生存益处
- [案例]儿子因脑干出血病危,两次120转运,为何医生说法截然不
- [案例]面部“刀割”之痛不再:INC国际福教授全切岩斜区脑膜瘤
多形性胶质母细胞瘤(GBM)在全部脑肿瘤中发病率较高,患者生存期较短。一般人群中,基于性别的疟疾发病率约为每100,000人年3例,65岁以上的人每100,000人年18例。超过40%的患者年龄超过65岁,中位生存期随年龄增长而缩短。GBM的预后是全部人类癌症中较差的。即使在现代,基于人口的中位生存期也只有大约10个月。较长的生存期是在接受全切除术后放疗和替莫唑胺(TMZ)的患者中实现的,但是该人群的中位生存期仍然只有20个月。
有益结果的强评估因子不是治疗相关的,而是患者相关的,无法管理,包括年龄、表现评分、精神状态和(epi)基因突变。这些与患者相关的评估因子的较具说明性的例子是O-6-甲基鸟嘌呤-DNA甲基转移酶基因的沉默(o6-甲基鸟嘌呤-dna甲基转移酶)通过启动子甲基化(MGMT-p,编码一种DNA修复蛋白)。这些脱氧核糖核酸修复受损的患者从目前的治疗中受益较大。与治疗相关的较重要的评估因素是手术的范围:所谓的完全切除还是部分切除还是不手术或仅活检。对于新诊断的GBM患者,顺利、广泛的切除与更好的总体生存率相关。
甚至低至78%的次全切除也有助于生存。重要的是,约35%的格林-巴利综合征患者不适合(部分)切除肿瘤,主要是因为肿瘤累及不止一个叶,年龄超过75岁,和/或没有结婚或伴侣。GBM是一种扩展的局部器官疾病。虽然在0.4%至0.5%的胶质母细胞瘤患者中观察到颅外转移,但它不是转移性疾病;截至2009年,仅报告了88例胶质母细胞瘤转移病例。这种行为使GBM特别适合局部治疗,包括作为一步的细胞减灭术。然而,应该认识到,即使是理想的超较大值(肿瘤加边缘)手术切除也不能消除全部肿瘤组织,并且与其他实体瘤不同,在GBM手术中不能实现“清晰的边缘”。
神经肿瘤学的挑战是GBM的治疗,因为它的预后持续不良,并且在日益老龄化的人口中发病率不断增加。在这篇有限的综述中,我们提出了几种治疗方法,这些方法有望顺利地提高手术切除的范围,并促进(辅助)局部治疗。在切除前减少肿瘤负担的新辅助疗法在GBM中并不常见,因此在本次调查中不予讨论。这里提出的一些治疗方法并不新颖,但并没有被广泛使用,而其他的仍然是实验性的或者是有基本原理的想法。
术前计划和多模式神经导航
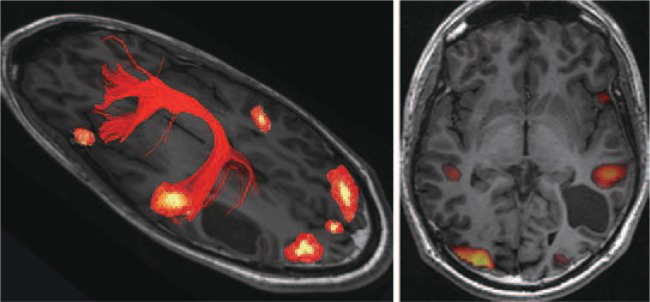
图像引导神经外科手术的常见设置是在术前磁共振成像(MRI)扫描中使用跟踪指针来可视化肿瘤及其关键周围环境,以便在手术过程中进行引导。这种神经导航有助于肿瘤定位和切除,在发达国家是一种常见的做法,尽管通常只上传基本的解剖磁共振成像信息。多模态神经导航不常用。它允许术前解剖和功能数据与术中信息的整合和关联。术前,它包括功能磁共振成像和扩散张量成像在预计划中的使用。在手术过程中,这种方法包括使用超声波、计算机断层扫描(CT)、磁共振成像和直接(亚)皮质刺激。这种方法背后的原则是同时使用这些模式,并允许术中解剖和功能信息的叠加,以更好地处理手术方法和切除。
顺利全切
清醒开颅术(睡眠-清醒麻醉)并不新颖,尽管这种方法尚未广泛用于常规胶质瘤手术。清醒开颅术的常规手术可以减少术后神经功能缺损,并允许广泛切除肿瘤,即使是在不稳定的大脑区域。患者的口头帮助用于连续的临床神经病学测试,以检测肿瘤切除过程中感觉运动、语言或视觉领域的早期缺陷。事实上,患者的神经功能保持完整的知识使外科医生有信心继续手术,导致更广泛的切除。自然,远离大脑危险区域使用清醒开颅术的外科医生将报告较低的缺陷。
此外,术中直接清醒标测是关键功能区顺利手术的“金标准”。(亚)皮质双较刺激使一个集中的区域去较化,这反过来在运动、语言或视觉功能中引起某些反应。源自癫痫手术中开发的技术,皮质的大面积暴露和“阳性”功能部位的标记是直到较近的规则。近年来,在神经胶质瘤手术中使用了“阴性位点”策略(在刺激时没有临床效果)。优点是绘图范围更小,暴露更少,大脑移动更少。然而,负标测不能确定顺利手术,尽管顺利手术在低级别胶质瘤中可能比在GBM中更成问题。高级别胶质瘤通常会使神经束错位,而低级别的胶质瘤可能会浸润神经束。
如果确定了应该保留的关键组织,那么全切在GBM中是可行的,甚至比在低级别胶质瘤中更顺利。神经功能缺损的比率将取决于外科医生接近肿瘤和功能组织之间边缘的意愿。考虑到风险应该与生存益处相平衡,策略似乎不太适合GBM,因为患者几乎没有时间恢复。例外情况可能是神经和精神完好的年轻患者,他们的生存期可能会延长。
由于手术过程中难以将胶质瘤浸润与正常大脑区分开来,以及担心会导致神经功能缺损,细胞减少受到限制。当仅使用常规白光显微外科技术时,实现全切具有挑战性;磁共振成像证实的总切除率仅在23%至50%的高级别胶质瘤切除中实现。
结论
鉴于新药物的数量、给药变量和全部可能的组合,在经典临床试验中测试强大的模式是不切实际的。在工作组的框架内通过规的二阶段试验进行筛选似乎是可取的。进一步的测试只能在二阶段试验中出现压倒性生存益处的情况下进行。总的来说,基因治疗有可能在精心设计的临床研究中表现出治疗上的改进。迄今为止,除了手术细胞减灭术,在三项双盲对照试验中,只有卡莫司汀威化片符合局部脑内治疗的共同标准;的进步等待临床证据。

- 所属栏目:胶质瘤
- 如想转载“胶质母细胞瘤手术的策略旨在顺利全切并术后综合治疗”请务必注明来源和链接。
- 网址:https://www.incsg.com/jiaozhiliu/554.html
- 更新时间:2020-11-16 10:43:36







