胶质母细胞瘤是胶质瘤几级?胶质瘤四级能活多久?
发布时间:2022-06-26 18:02:16 | 阅读:次| 关键词:胶质母细胞瘤能活多久
- [案例]面部“刀割”之痛不再:INC国际福教授全切岩斜区脑膜瘤
- [案例]JNS发表德国巴特朗菲教授135例脑干脑桥海绵状血管瘤手术
- [案例]16岁基底节胶质瘤患者赴德手术,近全切功能区脑瘤
- [案例]研究发现低级别胶质瘤“早期手术”的生存益处
- [案例]儿子因脑干出血病危,两次120转运,为何医生说法截然不
- [案例]天坛医院手术随访|"无症状"脑瘤需手术吗?术后她实
胶质母细胞瘤是胶质瘤几级?胶质母细胞瘤是较常见、较具侵袭性的成人脑瘤,中位生存期较差,治疗选择有限。手术切除和化疗后,复发是不可避免的。胶质母细胞瘤,IV级星形细胞瘤,是成人原发性脑肿瘤中较常见和较具侵袭性的类型。胶质母细胞瘤是位于中枢神经系统上的肿瘤。它在脊髓和脑部的支持组织中形成,在通常情况下,它的发病更常见于成年患者。胶质母细胞瘤是一种星形细胞肿瘤,也就是说,它产生于颅内名为星形胶质细胞里,顾名思义,星形胶质细胞即为星星形状的细胞。
瘤难以通过手术切除,只能做减压手术和放化疗为主。总之,具体的制定需要取决于肿瘤的情况和内科学家的咨询计划。
胶质母细胞瘤四级生存期多久?
胶质母细胞瘤具有高度侵袭性、易复发、致死致残率高的特点,其5年总生存率是全部人类癌症中较差的肿瘤之一。尽管进行了的治疗,中位生存期约为15个月。但是,有3-5%的患者可以存活超过3年,被称为长期存活者。不幸的是,尽管采用了的多模态治疗方法,多数患者仍将早期进展或复发。GBM复发率较高(在75–90%的患者中)在距原始病变边界2到3 cm之内,并且在治疗后5%的病例中发现多发性病变。
长期生存可能与长期无进展生存期(PFS),多模式疗法以及广泛的多次肿瘤切除术有关。根据一个美国大型脑肿瘤登记处基于人群的结局数据,显示只有2%的GBM患者可以存活三年或更长时间。在少数病例中,GBM诊断后可生存长达10年。根据美国中央脑肿瘤注册中心(CBTRUS)1995年至2011年的结果,GBM的5年和10年生存率分别估计为5%和2.6%。这些数据为GBM的预后和生存提供了更有希望的根据。
根据来自10项研究的流行病学数据,计算了GBM人群中长的幸存者(>10岁)的比率(图6),结果显示该比例从0.16%到4%不等,在全部报告的累积分析中,该比率估计为0.71%(106/14834)。对于1993年以后发布的报告,此比率为0.69%(95/13696),对于1993之前较早的报告为0.97%(11/1138)。
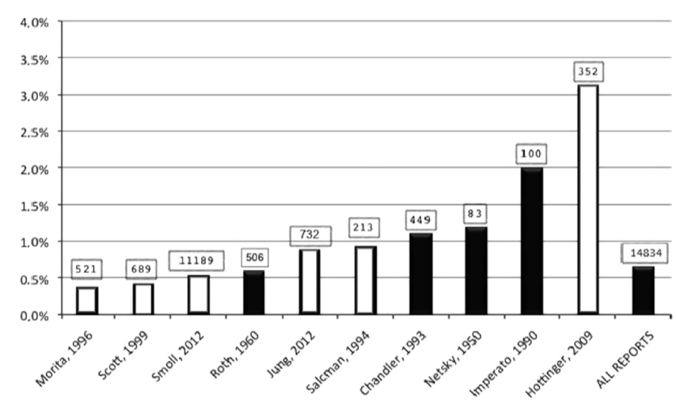
图6:显示所选研究中诊断出的10年后存活的患者的比率,条形上方的框显示了每个研究中的病例数。白框显示的是1993年之后发表的研究,其标准为二版神经系统肿瘤分类。
在分析的组中,OS与PFS显着相关,这表明较长的PFS是较长OS的有力评估指标。然而,在有3个月PFS的2例中,总生存期分别为13和21年,而在另一例中,首例疾病的进展出现在初始治疗后15年。这些事实表明,GBM的临床过程可能从一开始就无法评估。该研究发现的另一趋势证实,诊断年龄越小,总生存期越长,这一结果已在许多其他文献中反复证明。
手术切除的程度是影响GBM预后的另一个重要因素。在一项较大的荟萃分析中,对切除率与OS和PFS之间相关性进行了研究,发现与次全切术相比,全切术后1年总生存率增加了61%。他们还发现,全切术后12个月无进展生存几率增加了51%。然而,GBM切除术就像一把双刃剑一样,也可能手术性相关并发症或损伤,从而导致肿瘤再生长和生存期缩短,有经验的手术医师和多学科治疗团队对GBM的总生存期至关重要。
胶母的主要预后因素
大群体研究分析显示胶母中位生存期12-14个月,5年生存期患者约10%,但是个体因素还是差异性比较大(1个月至30年临床上都可见),因病因人因治疗而异。主要预后因素如下:
a.脑干位置一般预后差
b.一次的顺利全切肿瘤(尽可能)
c.年龄是的预后因素,越年轻一般预后越好
d.IDH突变型比IDH野生型预后较好
e.MGMT启动子甲基化患者,对化疗敏感性较高,有助提高预后
f.Ki-67增生指数高,预后不好

- 所属栏目:胶质瘤
- 如想转载“胶质母细胞瘤是胶质瘤几级?胶质瘤四级能活多久?”请务必注明来源和链接。
- 网址:https://www.incsg.com/jiaozhiliu/1886.html
- 更新时间:2022-07-18 15:49:06







