为什么听神经瘤手术全切了,术后也出现了面瘫?
发布时间:2020-10-16 13:49:47 | 阅读:次| 关键词:
- [案例]为避免终身依赖呼吸机,我选择接受高难度脑干手术
- [案例]良性又令人害怕?垂体瘤侵袭视神经、压迫脑室,一次全
- [案例][脑干胶质瘤案例]5岁宝宝脑干延髓区占位病变案例
- [案例]“我的天,我做过手术吗?!”海绵窦区肿瘤术后当天,
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
- [案例]INC巴教授“禁区”手术图解案例六 | 全切巨大桥脑海绵状
40多岁的A先生患有听神经瘤,原本听力下降的他在医生的建议下进行了手术。听神经瘤较后得到全切,但术后的他却口歪眼斜、眼睛闭不上了、耳朵听力更差了,何以至此?
而同样是听神经瘤,30多岁的B女士也因右耳听力损失、耳鸣、步态不稳被查出来颅内有个较大的听神经瘤,脑干受压明显,尽管手术难度较大,但采用乙状窦后入路肿瘤得到了完全切除,无并发症,且面神经得到了功能保留,术后步态不稳得到好转。在随后3年的随访中都面部功能正常,她已不受限制地返回正常生活及工作。
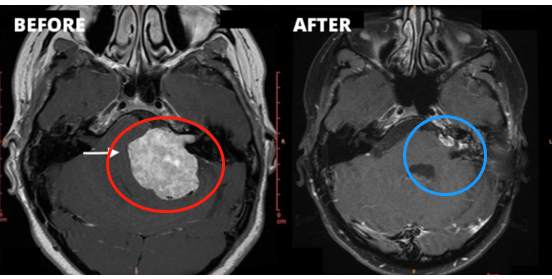
来自centerforacousticneuroma.com
同样是手术全切,为何术后效果截然相反?
要知道,听神经瘤解剖结构相当复杂,面神经、听神经在骨质内听道内走形,毗邻脑干和小脑,面神经对切割、压迫等损伤敏感。在过去的医疗条件下,手术切除已经困难,此外,切除听神经瘤必然要面临着可能损伤周边颅神经(是面神经和听神经)的风险,也就是说,手术过程中一旦损伤面听神经,将造成术后面瘫、耳聋等可怕的并发症。
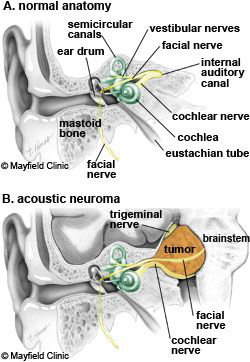
图A;正常的内听道解剖,B为听神经瘤压迫面、听、三叉神经及脑干

图 :面神经(黄色)的在面部的分配和走形,支配面部表情肌和传导舌前2/3的味觉及支配舌下腺、下颌下腺和泪腺的分泌。
当前医学条件下,得益于更多前沿辅助手术设备的助力,听神经瘤手术的死亡率已大大降低,听神经瘤手术全切的可能性越来越高,面神经以及听神经已经能够得到解剖保留,然而仍有多数患者尽管得到了手术全切,却依然术后面瘫、失聪……其实的”元凶“在于不可逆的面神经听神经的损伤,没有做到功能保留。神经的解剖保留,是功能保留的基础,但解剖保留并不等同于功能保留,没有功能保留就意味着患者的面听神经损伤或可能伴随终身,这将较大影响患者的术后生活质量。
”功能保留“是首要目标
听神经瘤处理策略包括随访观察、手术治疗和立体定向放射外科治疗,对于症状出现恶化的患者,必要时可采取包括脑室腹腔分流术等其补救措施在内的治疗手段。
传统听神经瘤手术主要是以切除肿瘤,提高患者生存率为准则,但有时可能是以牺牲听力和面神经功能为代价而进行的。随着技术的发展和相关手术设备突飞猛进的进步,听神经瘤手术的成功衡量标准已变成了“尽可能全切”、“不面瘫”、“保留听力”三要素并存。这些都对神经外科医生都提出了较大的挑战。
功能保留逐渐成为治疗的首要目标,在听神经瘤中,正常的面神经因肿瘤挤压、推挤后形态及位置发生改变,面神经保留率不高。而选择高超技术手法的手术专家,采用术中全程监测可明确面听神经与肿瘤的相对位置,从而明确肿瘤切除的边界在哪里,进而做到顺利、无损伤且尽可能地完全切除。听神经瘤手术难度较大,开展听神经瘤手术的医疗机构或科室建议达到相应资质和技术水平,并配备术中电生理监测、术中神经导航等必要设备。
欧洲神经外科学会EANS颅底委员会相关专家曾在2020年发表在欧洲神外杂志《Acta Neurochirurgica》中的论文《Surgical management for large vestibular schwannomas:a systematic review, meta-analysis, and consensus statement on behalf of the EANS skull base section》中指出,听神经瘤的治疗主要目标应集中在维持生活质量(QoL)上,在确保较佳肿瘤控制的同时尽力保持面听神经功能,从而满足患者期望。

听神经瘤的顺利手术入路选择
听神经瘤位置不同,手术方法也不同。经迷路入路、乙状窦后入路、中颅窝入路这三种手术入路相对可达到顺利切除。手术入路的适应症取决于肿瘤的大小、位置、术前听力的质量以及对听力保护。细致的显微手术技术从邻近的面部和耳蜗神经解剖肿瘤,术中颅神经监测等电生理辅助,以及小心关颅以防止脑脊液渗漏这些技术及手术方法是关键的方面。
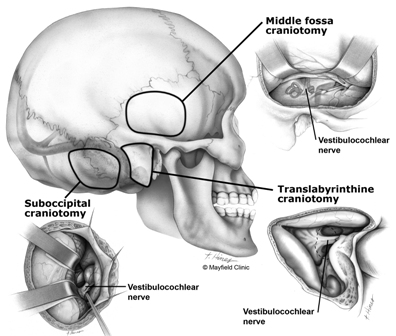
其中,经乙状窦后入路是主流的手术方式,可避免造成不必要的对正常组织结构的损伤,可沿着正常的生理间隙轻松找到听神经瘤,并进行切除,同时还可很好地保护颅神经。
就肿瘤切除操作技巧而言,国际上比较前沿的是采用“内听道磨除术”,”膜内切除术“,这是一个手术理念指导下的手术技巧,该理念由德国INI的Samii教授提出,至今已有40余年的历史,Samii教授和德国巴特朗菲(Helmut Bertalanffy)教授在同一个医院及领域共事十几年,他们都是这一理念的高超践行者,在听神经瘤手术治疗方面都是国际神经外科专家。
术后功能的主要评估指标
1.面神经功能评估:可采用多种分级系统或量表对面神经功能加以评估。目前,通常采用House-Backmann(HB)面神经分级系统,将术前、术后1周、3个月、6个月、9个月、1年及2年的面神经功能分别进行评估,判定面神经状态,决定进一步治疗。

此外,根据掌握程度,还可以选择性使用区域性HB分级系统、面神经分级系统2.0(FNGS2.0)、Sunnybrook量表、Terzis量表等,对面神经功能进行更为细致地评估。面神经临床电生理检查可作为面神经功能评估的参考指标。
2.听力:采用美国耳鼻咽喉头颈外科学会(AA0-HNS)听力分级法,根据纯音平均听阈和言语识别率进行术前、术后听力评估。术后听力保留率以听力水平C级以上(含C级)为统计依据,术后听力良好率以听力B级以上(含B级)为统计依据。
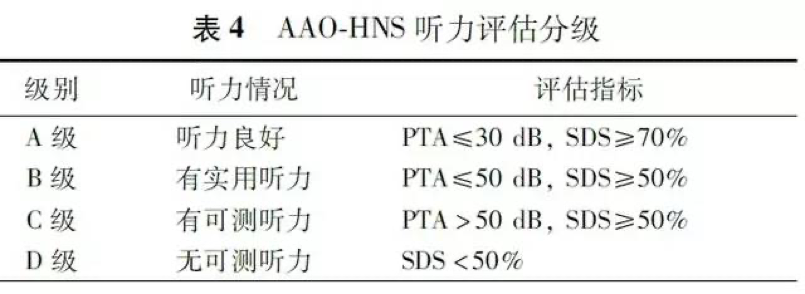
PTA:纯音平均听阈;SDS:言语识别率
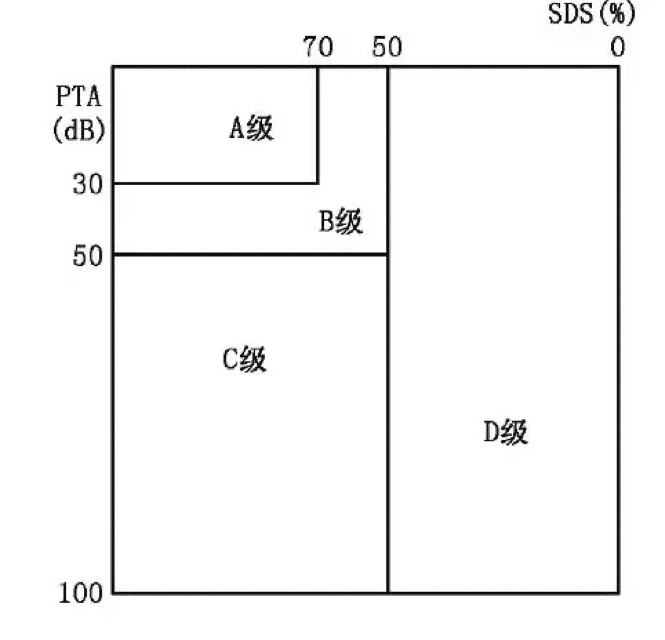
PTA:纯音平均听阈;SDS:言语识别率。上图为AAO-HES评估标准图示
3.肿瘤切除范围评估:可分为全切除(total removal,TR)、近全切除(gross total removal,GTR)、次全切除(subtotal removal,STR)和部分切除(partial removal,PR)。其中,全切除是指术中镜下肿瘤全切及影像学显示至少切除大概率以上;近全切除仅限于为保留面、听神经完整性,在神经表面残留小片肿瘤,影像学无肿瘤残余。
欧洲神经外科学会EANS颅底委员会相关专家在对听神经瘤的荟萃分析中指出,显微外科手术的GTR与低肿瘤复发率相关,据报道介于0%和9.1%之间,总体肿瘤控制率为99.8%,而次全切术(STR)后肿瘤残留进展率在30%至80%之间。
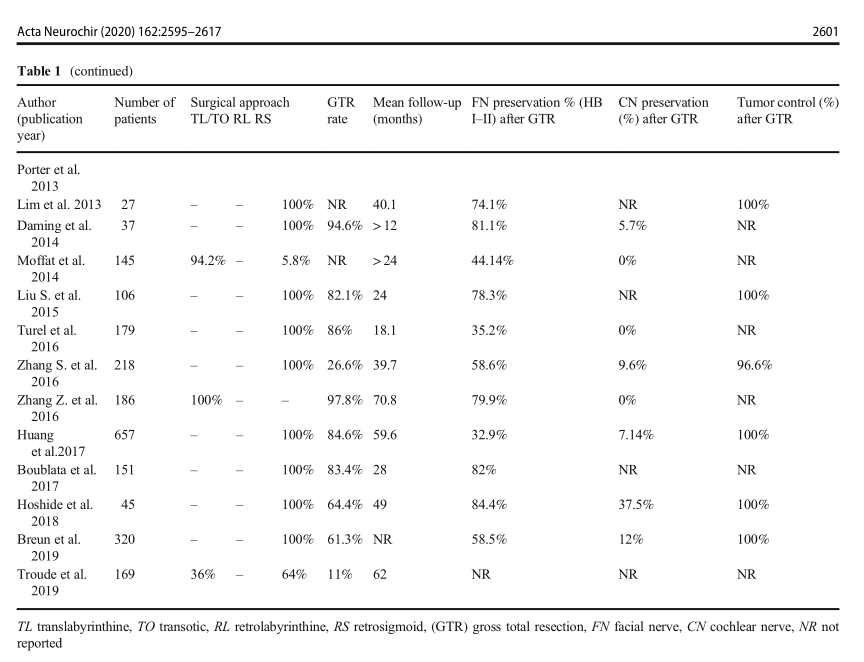
不同听神经瘤研究手术切除率、面听神经保留率对比。
除了出色的肿瘤控制之外,完全清除肿瘤还可能对生活质量产生影响,并为患者带来更大的恢复优势。尽管有较好的外科手术技术和电生理设备,但手术结果仍受肿瘤特征(如大小)的束缚,并且主要取决于外科医生的经验和技能。在经验丰富的人员中,可以在90%至100%的情况下实现近全切。在大系列大型听神经瘤中,合并的总近全切率为77%。
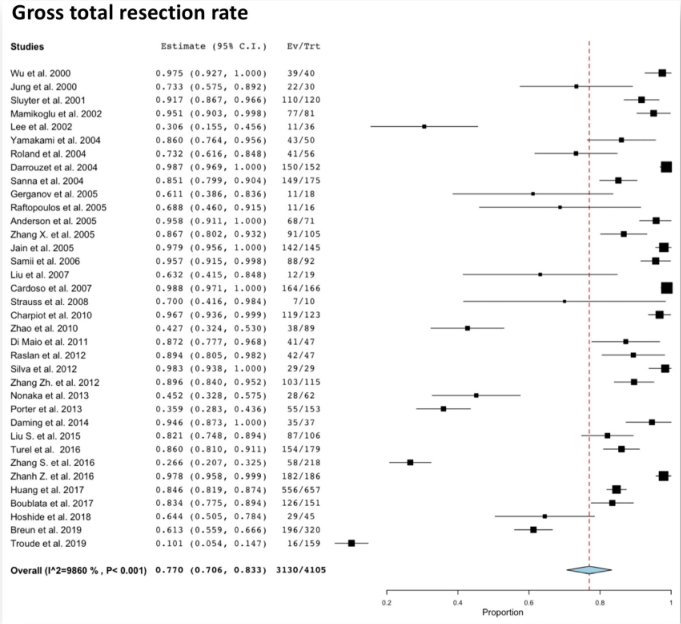
对于大型听神经瘤荟萃分析的总切除率的合并率。汇总度量(中心线点)显示总切除率为77%。
后记:听神经瘤手术已逐渐成为功能性手术,患者对保留面听功能的要求高,因此,临床医生对听神经瘤的治疗,应将保留面听功能作为选择治疗指征和方式的重要参考因素。想要较大水平降低面瘫、失聪等并发症的前提是选择一个手术经验丰富且技术高超的神经外科手术团队以及具备一系列前沿术中监测设备的医院。
INC国际神经外科顾问团成员教授、国际颅底肿瘤手术教授、德国INI国际神经学研究所Helmut Bertalanffy(巴特朗菲)教授在听神经瘤的顺利全切方面拥有独到经验,对于听神经瘤,巴特朗菲教授能够运用其娴熟手法进行全切,且不损伤听力,不造成面瘫。他所在的德国INI国际神经科学研究所在神经外科界享誉国际,擅长对各种神外疾病的手术治疗,是听神经瘤、颅底及脑干疾病方面。德国INI在听神经瘤方面的许多理念、手术术式、术后并发症控制和管理等方面的贡献可谓比比皆是。
除了德国巴特朗菲教授,INC国际神经外科顾问团成员中,来自美国犹他大学、当前国际神经外科学院主席William T. Couldwell教授以及来自法国巴黎拉博西里埃大学、国际神经外科联合会WFNS颅底手术委员会主席Sebastien Froelich教授对于听神经瘤等颅内肿瘤切除较为精通。
INC旗下国际神经外科顾问团(World Advisory Neurosurgical Group,WANG)是由国际各发达国家神经外科宗师联合组成的教授集团,其成员均为国际神经外科联合会(WFNS)及各国际神经外科学术组织的成员、国际神经外科各大杂志主编,以及神经外科教科书中以其本人名字命名手术方式和解剖结构的教科书级神经外科巨擘。INC一直致力于中外神经外科技术的交流、合作、促进和提高,同时针对高要求人群及特别疑难手术病例,提供国际远程咨询与高品质手术技术等。
2.听神经瘤多学科协作咨询中国专家共识

- 所属栏目:听神经瘤
- 如想转载“为什么听神经瘤手术全切了,术后也出现了面瘫?”请务必注明来源和链接。
- 网址:https://www.incsg.com/tingshenjingliu/513.html
- 更新时间:2021-11-25 15:28:39
- 上一篇:双侧听神经瘤可以一次手术吗?
- 下一篇:听神经瘤3cm大吗?听神经瘤3cm将压迫脑干







