听神经瘤伽马刀还是手术?听神经瘤早期手术获益更多
发布时间:2020-06-03 15:26:58 | 阅读:次| 关键词:
- [案例]“我的天,我做过手术吗?!”海绵窦区肿瘤术后当天,
- [案例][脑干胶质瘤案例]5岁宝宝脑干延髓区占位病变案例
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
- [案例]INC巴教授“禁区”手术图解案例六 | 全切巨大桥脑海绵状
- [案例]良性又令人害怕?垂体瘤侵袭视神经、压迫脑室,一次全
- [案例]为避免终身依赖呼吸机,我选择接受高难度脑干手术
听神经肿瘤是发生在听神经的良性肿瘤,是发生在小脑桥角部的代表性肿瘤。虽为良性肿瘤,但会压迫耳蜗神经和面部神经等附近存在的各种神经,导致听力下降、耳鸣、头晕、面神经麻痹等。听神经分为主管听觉的“耳蜗神经”和主管平衡感觉的“前庭神经”。99%是由前庭神经发生的前庭神经鞘瘤。听神经瘤的增大并不像恶性肿瘤那样快,但容易出现多次将肿瘤切除后又复发,渐渐失去两侧的听力的情况。
肿瘤化的细胞本身是良性的,不会转移到其他器官。但是,前庭耳蜗神经肿瘤发生小脑角桥部是“控制面部肌肉和表情的面部神经”“感知脸部感觉的三叉神经”“在吞咽等中起重要作用的舌咽神经、迷走神经”“运动眼球的外转神经”等许多重要神经存在。小脑桥角部由于空间狭窄,压迫这些周围的重要神经引起各种各样的症状。另外,当听神经肿瘤变大时,主管呼吸和心脏运动等生命活动重要运动的脑干也会受到损伤。
听神经瘤的治疗难点:如何不损伤面神经和耳蜗神经?
因为是良性肿瘤,所以肿瘤的增大速度是缓慢的,所以肿瘤小的时候不需要急于手术。可以观察随访。另外,根据医院的不同,对于小肿瘤,也有用伽玛刀进行治疗的设施。但是,关于年轻年龄的患者的听神经肿瘤,即使肿瘤很小也用手术治疗。
为什么不小型听神经瘤使用伽马刀治疗?
国内医院在肿瘤小的情况下也有用伽马刀治疗的选择。但是伽马刀在国际神经外科领域已经属于一种比较落后的技术,而且也有伽马刀治疗之后肿瘤变大的情况发生。更严重的是,伽马刀治疗后的肿瘤,与周围的神经的粘连变强,加上肿瘤变大,因此手术的难度显着上升。
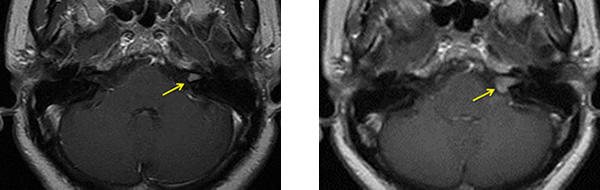
伽玛刀后2年肿瘤增大
听神经瘤越早治疗预后越好:肿瘤小易顺利切除
如果是小的肿瘤,为了保留周围的神经(较需要的神经是面神经,其次是耳蜗神经)的功能,就需一边做手术,一边不对面神经、耳蜗神经造成损伤,一边将肿瘤全部摘除。在很小的时候,与神经的粘连很少,能够全部切除的可能性很大,手术时间也很短,手术能够顺利结束。而且之后复发的风险也变得小,所谓的“一次手术就能达到良好预后”成为可能。特别是60岁以下发现听神经肿瘤时,建议进行手术治疗。年龄增长的话,手术本身就会有风险,所以治疗的选择需要慎重进行。
1、这个手术中较重要的是保留面部神经。面神经损伤的话,术后一侧的脸会变形,眼睛闭不上,嘴会变形,嘴会闭不上。切除肿瘤很重要,手术后不要留下面瘫才是较重要的。关键是需要在听神经瘤包膜内切除肿瘤,完整剥离肿瘤包膜。术中对于面神经供血血管的保护重要,特别是内听动脉的保护,如果因为内听动脉损伤或出血而被电凝后截断,那面瘫几乎成为定局。所以,前沿的方法就是保护任何有可能是被压成菲薄的面神经组织,即尽可能地保护肿瘤包膜外的组织结构,等肿瘤切除完后,面神经的结构自然会显露出来。为此,国外多采用听神经瘤瘤”膜内切除术“,这是一个手术理念指导下的手术技巧。该理念由德国INI的Samii教授提出,至今已有40余年的历史,Samii教授和德国巴特朗菲(Helmut Bertalanffy)教授都是这一理念的高超践行者。
肿瘤大而且与面神经粘连强的情况下,以肿瘤的全切除为目标,注意次全切除(粘连在颜面神经和脑干等重要构造上的肿瘤不要勉强剥离,留下肿瘤的胶囊表面一张,不引起并发症的手术)。国内很多医院在宣传听神经瘤能够保留90%以上面神经的时候,患者要弄清楚保留面神经并不意味着不会面瘫,更重要的是面神经正常功能的保留。
2、耳蜗神经弱,只要加上一点力就会失去听力。肿瘤已经变大,耳蜗神经受力的情况下,听力保留变得困难。关于听力保存的手术,具体的大小是肿瘤大小在20mm以下(基准值),并且只有在手术前听力没有下降的情况下,才能保存耳蜗神经(听力)。(很少有术后听力恢复的情况)当然,即使在20mm以下,肿瘤的伸展情况和与周围的关系不好的情况下,听力保留也有困难的情况。肿瘤越大,肿瘤越粘连,变成容易出血的肿瘤,这些神经的保存就变得困难。
3.5cm听神经瘤全切案例一则:术后无并发症
2013年1月,这名38岁的女士被咨询到德国INI,他在2.5年前曾在其他地方做过一次局部切除手术,切除了左侧3.5厘米的VS(图A)。残余肿瘤采用伽玛刀放射治疗(图B)。然而,残余肿瘤呈进行性生长(图C)。入院时,患者表现为左侧耳聋及脑积水。较初,放置分流管,巴特朗菲教授通过乙状窦后入路完全切除肿瘤(图D)。虽然该患者在其他医疗机构的一开始手术没有钻过孔,但由于一开始手术和放射外科手术留下的疤痕组织,分离脑干面神经是困难的。术后无并发症发生,面部神经功能只达到Ⅱ级。
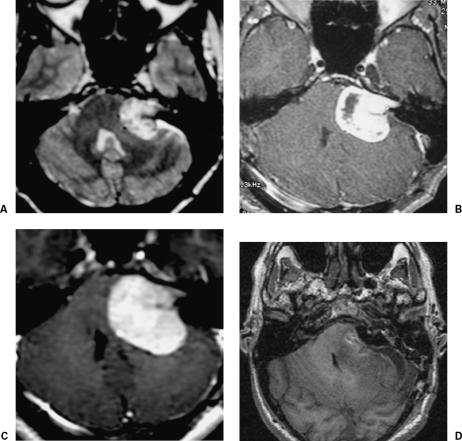
术前术后对比图示:(A)术前钆磁共振成像显示左侧残留或复发听神经瘤,脑干受压。(B)伽玛刀术后MRI加钆。(C)术后2.5年MRI及放射外科显示肿瘤残余明显生长。(D)术后MRI证实肿瘤全切除。
巴特朗菲教授在这次手术中使用术中神经电生理监测可以很好避免过多的骚扰面神经,同时可以通过刺激电较,提前预警发现面神经所在位置及区域。这样可以特别注意该区域,更合适避免过多的骚扰可能的面神经组织。采取的手术入路是枕下乙状窦后入路。这是目前比较科学合适和成熟前沿的手术方式,可避免造成不必要的对正常组织结构的损伤,可沿着正常的生理间隙轻松找到听神经瘤,并进行切除,同时还可很好地保护颅神经。此外,该名患者采用半坐位是有利的手术体位,这样利于术中淤血由于重力作用自动留下,不会淤积,手术视野清晰,手术效率高,手术效果好。但该手术体位对于麻醉医师的能力要求高,德国INI也配备了高超的神经外科麻醉师做麻醉。
案例总结:该名患者一开始手术及术后的伽马刀治疗没有给患者带来更好的预后,相反,伽马刀治疗后肿瘤快速生长,且由于一开始手术和放射外科手术留下的疤痕组织,给二次手术带来了较大困难。这也是患者二次手术虽然进行了全切,且没有损伤正常功能的情况下,也无并发症发生,却还是出现了轻微面瘫的情况。
多次手术以及伽马刀或者放化疗不如一次顺利全切手术。与其花再多钱、花再多时间和精力放在不够完全的治疗上,不如一次性选择一台高质量、顺利性有保障的完整切除手术,这也意味着患者术后更长时间的不复发、更好的生活质量(少或无神经功能损伤)乃至更长的生存周期。的肿瘤切除术省去了多次治疗的费用、大量的ICU护理费用,节省了治疗副作用、并发症的费用,甚至省去了大量的康复费用,总体而言,就整个治疗周期和生存周期来说,既获得了良好的生活质量,也节约了总的治疗费用。
巴特朗菲教授是INC国际神经外科医生集团旗下组织国际神经外科顾问团(WANG)成员。除了巴特朗菲教授,INC还囊括了美国神经外科学院前院长William T.Couldwell教授、美国神经外科学会前主席Michael T.Lawton教授、日本神经外科学会前主席Kawase教授、国际立体定向与功能神经外科学会主席Joachim K.Krauss教授、国际神经外科学院前院长加拿大James T.Rutka教授、国际儿童神经外科学会前主席意大利Concezio Di Rocco教授、日本“神之手”福岛孝德教授等在内的众多高水准、享誉盛名的神经外科专家,旨在针对高要求人群及特别疑难手术病例,提供国际治疗咨询与协调服务。

- 所属栏目:听神经瘤
- 如想转载“听神经瘤伽马刀还是手术?听神经瘤早期手术获益更多”请务必注明来源和链接。
- 网址:https://www.incsg.com/tingshenjingliu/330.html
- 更新时间:2021-11-25 15:30:42







