CPA桥小脑角区脑膜瘤如何做手术决策?40岁中年女士左侧桥小脑三角区脑膜瘤如何治疗?
发布时间:2022-10-12 17:33:37 | 阅读:次| 关键词:CPA桥小脑角区脑膜瘤如何做手术决策
- [案例]脑干出血被判生存期仅剩1月?延髓海绵状血管瘤术后五年
- [案例]1岁宝宝脑干胶质瘤惊险求生!3年无复发,国际大咖如何突
- [案例]听神经瘤复发的可能性大吗?7次手术7次复发的他如何摆脱
- [案例]1年生存期的恶性胶质瘤,他如何做到4年未复发且独立生活
- [案例]突发性后颈剧痛导致活动与吞咽障碍:一位患者的诊疗经
- [案例]医生都说脑干手术风险太高,22岁的我为什么坚持要开这一
桥小脑角区脑膜瘤是与该区域相关的二常见病变(约10-15%)。听神经瘤位居首位(约85%)。这种病变起源于颞骨岩面的硬脑膜,位于三叉神经的外侧。不同的附着部位和生长方向造成不同的临床表现和手术挑战。这种病理可以根据其与内听道的延伸程度进行分类:后脑膜瘤、前脑膜瘤和具有前、后延伸的大型脑膜瘤。磁共振成像(MRI)扫描显示左侧CPA有一个大的均匀强化病灶,从小脑幕延伸至颈静脉孔区,高度提示CPA脑膜瘤。外科手术是病人的一选择。在我们看来,在处理CPA周围如此大的肿瘤时,需用体感和运动诱发电位进行神经生理监测。手术是在标准的乙状窦后开颅手术后进行的,在从岩骨附着处切断肿瘤血管的同时,仔细解剖和切除肿瘤。
CPA脑膜瘤的临床表现分析
CPA脑膜瘤通常表现出复杂的症状。常见的早期症状,包括听力损失/耳鸣、头痛和眩晕,经常被患者忽视。询问早期症状对于评估肿瘤来源至关重要。在这个系列中,从较初症状发作到入院的平均持续时间为19.4个月,早期症状包括听力损失/耳鸣、眩晕、头痛、步态不稳、四肢麻木/无力、面部疼痛/麻木、恶心/呕吐、面瘫、面肌痉挛、咽喉不适、吞咽障碍和上睑下垂(动眼神经麻痹)。其中,听力障碍、眩晕和头痛是三种较常见的主诉,发生率分别为42.9%、40.8%和38.8%。先前的一项研究报道,CPA脑膜瘤患者主要主诉不稳定(54%)、听力损失(52%)、眩晕(35%)和耳鸣(23%)[5].
听力下降、前庭体征或角膜反射受损是较初体检中较常见的发现。三叉神经缺损的迹象与脑膜瘤侵犯海绵窦或小脑幕密切相关。这些病人的症状主要取决于肿瘤的位置、大小、生长速度和扩散范围。相关系列研究中,CN V、CN VII和CN VIII较常受到肿瘤的影响,其次是动眼神经(CN III)。少数病例还涉及颅神经后组(CN IX、CN X、CN XI和CN XII)。这些病例向神经外科医生提出了挑战,既要切断也要保留受损的脑神经。此外,有一小部分患者,尽管他们的肿瘤较大,但影像学研究表明,没有明显的症状(4/49)。因此,前沿的放射学研究是必要的和重要的,在作出早期诊断。
CPA桥小脑角区脑膜瘤手术策略选择
由于早期体积小且生长缓慢,CPA脑膜瘤通常不会引起明显的症状或神经功能缺损。在这一人群中,应首先考虑非手术干预而不是根治性手术。本组对4例肿瘤大小小于2 cm的患者进行了伽玛刀立体定向放射治疗。他们在随访期间(长达25-34个月)没有发现进一步手术干预的指征。核磁共振成像显示了四分之三的病例中肿瘤缩小的证据。
临床条件、症状、体征和肿瘤大小是选择手术和保守治疗策略时需要考虑的重要因素。
乙状窦后入路是切除CPA脑膜瘤较常用的手术入路之一。然而,在决定哪种手术入路是较好的时,需要考虑肿瘤对海绵窦的侵犯、肿瘤向海绵窦的扩张、肿瘤与小脑幕的连接以及肿瘤向颈静脉孔的向前扩。蛛网膜平面的考虑和动脉分支的合并也是影响较佳手术策略的较其重要的因素,并能影响手术结果。
虽然脑膜瘤的病理类型不同,对放射的敏感性也不同,但为了保护颅神经和脑干,肿瘤的次全或部分切除是可能的。为了完全切除而危及病人的生活质量是不值得的。一个小的残留肿瘤可以通过保守治疗,如放疗,得到很好的控制。然而,应该强调的是,具有世卫组织II级或更高级别的形态学证据的CPA脑膜瘤在相对较短的时间内具有较高的复发风险。对这些病人来说,全切除是重要的,术后放疗也不可忽视。
神经电生理监测的重要性
脑神经和脑干功能的神经电生理监测(Epoch XP Neurological Workstation,Axon Systems,Hauppauge,NY)包括脑神经V(三叉神经,CN V)的自发肌电图、面神经CN VII的诱发肌电图、副神经CN XI的自发肌电图和脑干听觉诱发电位(BAEP)。如果这些神经和脑干在术中牵拉、对分或肿瘤切除过程中受到干扰,报警器将通知外科医生。如果警报被触发,正在进行的操作将立即停止,直到神经电生理监测确认神经稳定。
42岁的孟女士两年前因为患听神经瘤已经在国内医院做了一次开颅手术,失去了右侧听力。当她感觉自己左侧耳朵很闷,还时不时头疼时,为了进一步明确是不是听神经瘤复发,再次去医院做磁共振检查,影像结果显示“左侧桥小脑三角区脑膜瘤”,一家人再次陷入病魔的阴霾。
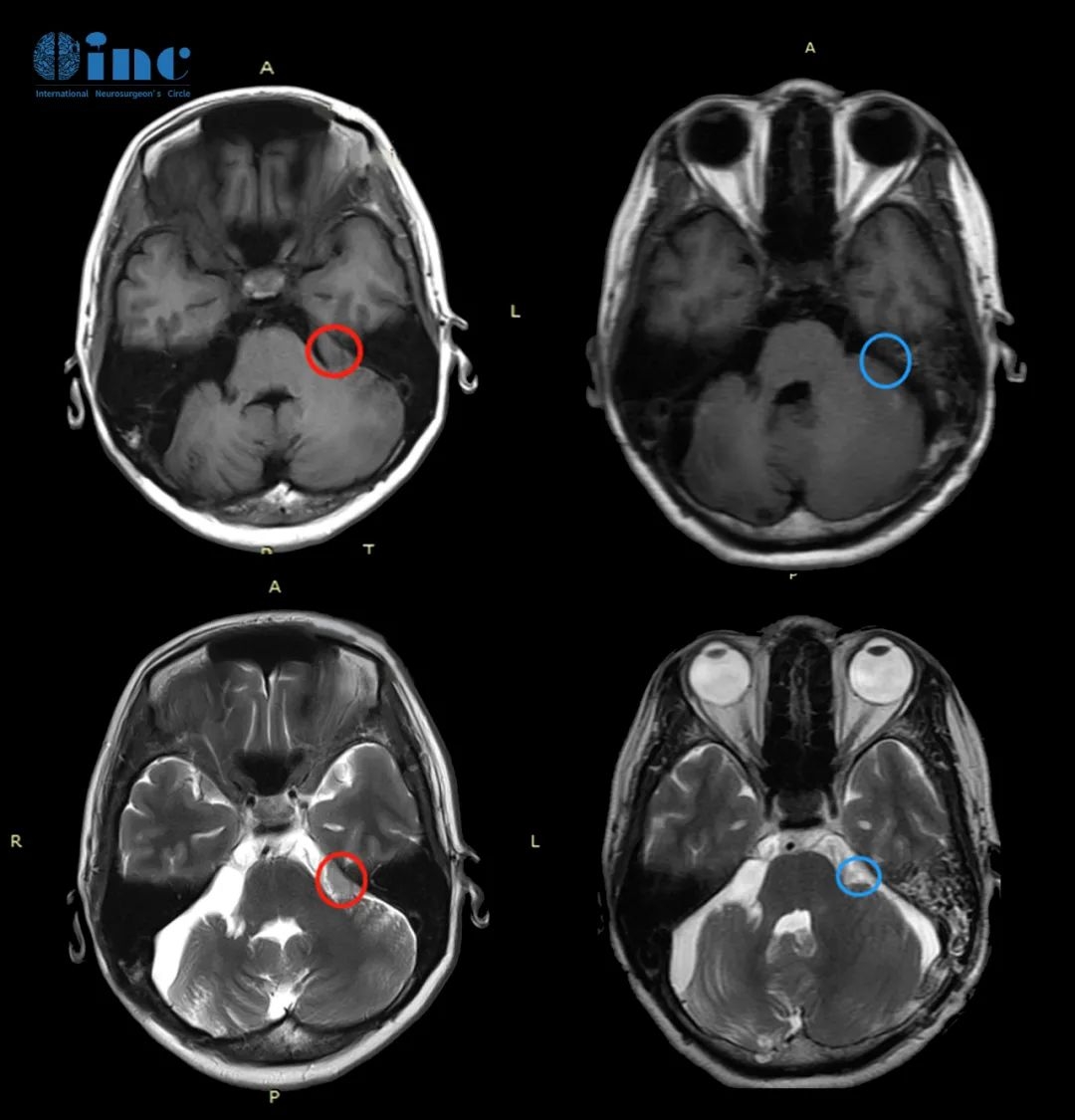
不幸中的万幸是,孟女士经过多方查询和打探联系到INC神经外科医生集团,并在INC医学顾问的帮助下找到巴特朗菲教授诊断病情。巴教授回复根据自己以往的经验,成功手术的几率很大,术中神经完全损伤的风险低于百分之一,术后暂时可能会出现这些神经的轻微衰弱。

较后孟女士决定接受巴教授主刀的手术,术中在神经外科团队协力配合下,加上神经电生理监测的保驾护航,脑膜瘤如愿得到顺利全切,听神经和面神经也得到完好保留。术后2天,孟女士即转入了普通病房,无新发神经功能损伤,无面瘫,原有听力得到保留,全部术前症状均有所好转。术后10天出院,术后1个月回访时状态恢复良好,现在她已经归回正常的工作和生活,经历过抵御疾病的胜利,更加懂得热爱生活和发现这个人间的美好。

- 所属栏目:脑膜瘤
- 如想转载“CPA桥小脑角区脑膜瘤如何做手术决策?40岁中年女士左侧桥小脑三角区脑膜瘤如何治疗?”请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/2160.html
- 更新时间:2022-10-15 14:46:41







