桥小脑角的脑膜瘤可起源于岩骨后表面硬脑膜的任何区域
发布时间:2020-03-30 22:58:09 | 阅读:次| 关键词:
- [案例][脑干胶质瘤案例]5岁宝宝脑干延髓区占位病变案例
- [案例]INC巴教授“禁区”手术图解案例六 | 全切巨大桥脑海绵状
- [案例]为避免终身依赖呼吸机,我选择接受高难度脑干手术
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
- [案例]良性又令人害怕?垂体瘤侵袭视神经、压迫脑室,一次全
- [案例]“我的天,我做过手术吗?!”海绵窦区肿瘤术后当天,
桥小脑角的脑膜瘤可起源于岩骨后表面硬脑膜的任何区域(见岩骨后脑膜瘤),也可起源于内听道(IAC),可误认为前庭神经鞘瘤。在颅内脑膜瘤中,5%-10%位于桥小脑角(CPA),因此构成了这个解剖区域中二常见的肿瘤。它们通常发生在患者生命的5个十年,病理上以女性为主,这些肿瘤的80-90%是良性的(WHO I级),大多数是脑膜上皮亚型。与这些观察结果一致,193例患者的平均年龄为50.2岁,大部分患者为女性(n=154)。大部分(94.8%,183/193)为I级,常见的病理亚型为脑膜上皮型(31.6%,61/193)。
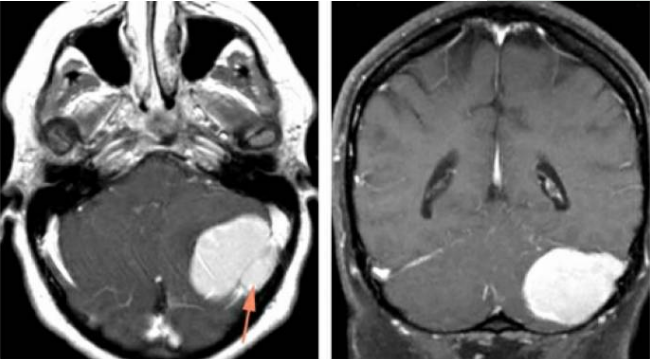
CPA脑膜瘤被邻近的重要神经血管所缠绕,解剖结构复杂。由于大部分桥小脑角脑膜瘤起源于Ⅴ、Ⅶ/Ⅷ、Ⅸ和Ⅹ颅神经的后方,这些神经被肿瘤推挤向前方且与肿瘤之间存在完整的蛛网膜分隔。但是,因为这些结构都在术者视野的盲区,需在分离的过程中逐渐显露,易在术中损伤。此外,肿瘤近中线侧还有丰富的血管结构,包括基底动脉、椎动脉、小脑前下动脉和小脑后下动脉。
CPA脑膜瘤定义稍广,不同位置的肿瘤临床表现、手术难度和预后不尽相同。因此,根据肿瘤与内听道的关系,可分为内听道前型、内听道后型和混合型CPA脑膜瘤。
内听道后型可根据肿瘤是否侵入内听道进一步分型;而内听道前型可分为向内上生长型(有或无侵犯Meckel’s腔、幕上或内听道)和向内下生长型(有或无侵犯颈静脉孔、内听道或枕骨大孔)。
桥小脑角脑膜瘤治疗
手术指征
脑膜瘤的治疗方式包括定期影像学观察随访、手术切除、立体定向放射外科治疗(stereotactic radiosurgery,SRS)以及手术+SRS联合治疗。以下几种情况的患者可以选择定期影像学观察:
(1)肿瘤体小的无症状的患者;
(2)轻微症状的老年或伴有其他手术禁忌症的患者。一旦发现肿瘤增大,则需治疗;而体小的活动性生长的肿瘤如果没有引起占位效应,可选择SRS治疗。
若肿瘤占位效应明显并引起神经功能缺损,则应尽可能手术全切;但是,手术全切不应当以牺牲神经功能为代价。此时可选择次全切以保护神经功能,残余并呈进行性生长的肿瘤则行SRS治疗,这是治疗复杂颅底脑膜瘤的新理念。
研究数据
2015年,一则研究分析了以IAC为中心的193例经病理诊断为脑膜瘤的连续患者的术前和术后MR图像,重点是IAC的变化,较大轴向肿瘤体积,瘤周脑水肿和术后残留肿瘤。比较了有或无肿瘤累及IAC的患者以及不同类型的IAC累及患者的年龄,性别,肿瘤体积,术后残留肿瘤和病理亚型。结果显示,有IAC参与的71例患者(36.8%)具有较高的瘤周水肿率(χ2=5.922,P=0.015),术后残留肿瘤(χ2=22.183,P<0.001),并且以脑膜内皮为主亚型(χ2=5.89,P=0.015)。腹膜水肿是IAC受累的危险因素(P=0.016,OR=2.186)。放射学上IAC的参与程度可分为入侵(31%,22/71),充满(29.6%,21/71)和扩张(39.4%,28/71)。侵入性IAC的患者年龄较大(54.5±9.54岁,P=0.021),术后残留肿瘤值较低(42%,χ2=7.865,P=0.005),而充满IAC的患者则更有可能是女性(95%,χ2=9.404,P=0.009)。这些观察结果为CPA脑膜瘤对IAC累及的形态学分类提供了依据,并为进一步了解这些肿瘤的临床特征提供了依据。
预后
CPA脑膜瘤的位置会影响临床结果。
患有IAC的CPA脑膜瘤患者通常会出现听力下降和面部运动功能异常。这些肿瘤的切除与听力恢复兼容。
尽管如此,涉及IAC的脑膜瘤与颅神经之间的解剖位置和密切关系仍然需要熟练的手术管理。尽管神经外科手术取得了进步,但涉及IAC的CPA脑膜瘤的外科手术程序仍然具有挑战性。
术后注意事项
后颅窝手术可导致术后短暂性梗阻性脑积水(由于小脑肿胀或出血压迫四脑室)和化学性脑膜炎,因此,需密切观察有无相关临床表现。
化学性脑膜炎可进行短期激素治疗;若发生短暂性交通性脑积水(常继发于脑膜炎、蛛网膜下腔出血等),则常需多次腰穿释放脑脊液或脑室分流手术。脑脊液循环梗阻通常为短暂性,但是偶尔也需要长期性的脑脊液分流。
INC较擅长脑膜瘤手术切除的国际教授
INC是一个专注于神经外科领域的专家学术交流的国际神经外科医生集团,INC旗下国际神经外科顾问团(WANG,World Advisory Neurosurgical Group)是一个纯外籍的、聚集了国际神经外科不同细分领域专家的国际教授团,囊括了10多位来自德国、日本、法国、加拿大等欧美及日本等的国际神经外科教授。
INC国际神经外科顾问团成员中,较为擅长脑膜瘤大水平切除的国际教授包括国际脑膜瘤协会前主席、国际神经外科学院(WANS)院长美国William Couldwell教授;国际神经外科联合会(WFNS)教育委员会主席德国Helmut Bertalanffy(巴特朗菲)教授、WFNS颅底手术委员会主席法国Sebastien Froelich教授等,其中Froelich教授是国际神经内镜领域的高手,也是神经内镜“筷子手法”的提出者。他们作为INC国际神经外科顾问团成员,致力于国内外神外学术技术交流的同时,也将为国内患者提供相关病情的远程咨询。

- 所属栏目:脑膜瘤
- 如想转载“桥小脑角的脑膜瘤可起源于岩骨后表面硬脑膜的任何区域”请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/143.html
- 更新时间:2020-03-30 22:56:13
- 上一篇:颅底脑膜瘤的手术治疗-综述
- 下一篇:鞍结节脑膜瘤能治好吗?手术方式及入路介绍







