鞍结节脑膜瘤能治好吗?手术方式及入路介绍
发布时间:2020-03-31 17:48:18 | 阅读:次| 关键词:
- [案例]“我的天,我做过手术吗?!”海绵窦区肿瘤术后当天,
- [案例]INC巴教授“禁区”手术图解案例六 | 全切巨大桥脑海绵状
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
- [案例]为避免终身依赖呼吸机,我选择接受高难度脑干手术
- [案例]良性又令人害怕?垂体瘤侵袭视神经、压迫脑室,一次全
- [案例][脑干胶质瘤案例]5岁宝宝脑干延髓区占位病变案例
鞍结节脑膜瘤占脑膜瘤的4-10%,几乎普遍存在不同程度的视力丧失。这些肿瘤起源于鞍结节、交叉沟、蝶窦缘、横膈膜,通常在上后方取代视交叉,在外侧或前上侧取代视神经。它们通常延伸到一个或两个视神经管。早期诊断和显微外科技术的进步基本上消除了近期显微外科系列手术的死亡率,但即使是当代的研究仍然报告术后视力下降高达20%。
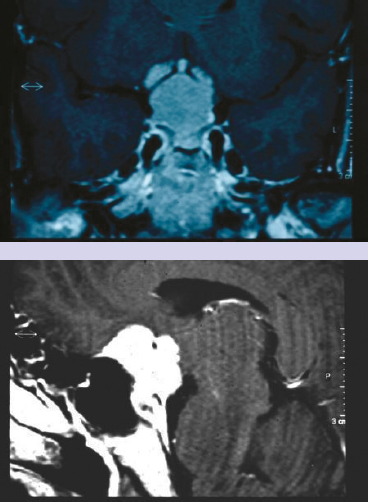
1897年的一份关于鞍结节脑膜瘤的报告是在一次尸检中偶然发现的,1916年库欣报告了一例成功切除该肿瘤的病例。1938年Cushing和Eisenhardt总结28例手术治疗经验,一次对鞍结节脑膜瘤的起源、生长、临床表现、手术方法及预后做了系统阐述,并将术瘤分为四期:(1)早期,(2)无症状期,(3)适合手术期,(4)晚期或不能手术期。
鞍结节脑膜瘤的典型临床特征是,成人正常蝶鞍平片双孔半盲伴原发性视神经萎缩,被认为是一种“鞍上交叉综合征”。然而,在大多数患者中,视力的丧失似乎是不对称的,即一只眼睛的视力较早退化,而另一只眼睛的视力则相对完整,直到晚期。术前磁共振(MR)图像也观察到鞍结节脑膜瘤的不对称性,显示肿瘤的震中往往略偏离中线,尽管主要位置大致位于中心结构上。据报道,肿瘤中心的侧方与视力较差的一侧相对应。脑血管造影前后图像显示,肿瘤的硬脑膜供血者多呈“日射”染色,多位于中线外,提示肿瘤在显微解剖学上并非完全起源于中线。
对于患者的视觉结果和手术入路的选择至关重要的是,外科医生能够识别鞍结节脑膜瘤视神经管扩张的高发生率。75%或更多的患者已经发现了这种扩展,早期的视神经管减压是优化视觉结果的一个重要因素。同样重要的视觉结果是小血管的保存到视神经和交叉的下表面。这些血管是上垂体动脉复合体的一部分,起源于双侧颈内动脉的内侧壁。
鞍结节脑膜瘤的治疗选择手术切除,以好转视力,达到完全切除肿瘤的目的。
有两种方法可以切除这些肿瘤:经颅入路(TCA)和鼻内窥镜入路(EEA)。对于哪种方法提供前沿的结果,以及是否有一部分患者更适合EEA,存在着很大的争议。类似队列的比较,即适用于EEA全切除的病例,在文献中缺乏。
内窥镜经鼻入路治疗视神经管内的脑膜瘤有许多优点,并伴有进行性视觉障碍。在鞍结节脑膜瘤手术中,视神经管减压及视神经管内探查是避免症状复发的重要步骤,内镜下经鼻入路可能有助于避免症状复发。视神经萎缩和视力恶化时间是术后视力预后的评估因素。
Kong等人的研究结果支持EEA优于TCA,至少在并发症可接受的视力好转方面是这样,尽管TCA仍是治疗鞍结节脑膜瘤的合适方法。
神经内镜手术内镜手术达到微创不开颅
尽可能通过外科手术切除恶性脑膜瘤,如果良性脑膜瘤较大或引起神经系统疾病,则将其切除。手术类型取决于肿瘤的大小和位置。神经外科医生从各个方向看你的状况,找到对你的大脑,关键神经和恢复正常功能的能力影响较小的手术入路。
前沿微创手术允许神经外科医生进入以前难以或无法到达的区域。
可以使用内窥镜鼻内入路(EEA)直接接近颅底和上脊柱的脑膜瘤。这种前沿的微创方法允许外科医生通过鼻子的自然走廊进入肿瘤,而无需打开切口。然后外科医生通过鼻腔和鼻腔去除脑膜瘤。
EEA治疗提供无切口愈合,无损伤和更快恢复时间的好处。
手术入路应根据肿瘤的大小和生长方式的不同进行选择。
1、肿瘤直径小于3cm,采用单侧额下入路
单侧额下入路为鞍结节脑膜瘤较早期的经典手术入路,但具有易损伤嗅神经和额窦开放后导致潜在性感染和脑脊液漏等缺点。
2、偏侧生长,采用翼点入路;
翼点入路通过广泛去除蝶骨嵴和充分解剖侧裂,只需少许程度的脑组织牵拉就可到达鞍上,而无损伤嗅神经和额窦开放之忧,现在已为神经外科医生广泛采用,Jallo等对23例直径2~5cm的鞍结节脑膜瘤全部采用翼点或扩大翼点入路,20例全切肿瘤。翼点入路时一般将患者头位旋转15~20°,过度旋转会使肿瘤位于同侧视神经和颈内动脉的下方而影响显露和切除,Ciric则全部采用仰卧,在手术不同阶段通过手术床的旋转而达到显露目的。
3、肿瘤直径大于3cm,采用单侧额下联合翼点入路;
单侧额下联合翼点入路兼有上两种入路的优点,即可直视下处理肿瘤的基底和分离对侧的瘤体,又有利于暴露和切除后较的肿瘤,我们对于瘤体较大(>3cm)和偏侧生长者,均采用此入路。
4、对于瘤体特别较大者,采用双额冠状开颅,结扎前矢状窦经纵裂入路。
双额冠状开颅通过结扎前矢状窦,将双侧额叶向两侧牵开,经纵裂进入可以提供宽阔的术野,对于较大瘤体的后上较暴露和瘤体与前循环动脉之间关系的显示是本入路的较大优点。由于损伤较大,我们仅在瘤体特别较大(>6cm)时采用。但手术入路往往与术者的习惯有关系,并无固定原则。
INC国际神经外科医生集团旗下组织国际神经外科顾问团(WANG)成员、法国巴黎狄德罗大学Lariboisiere医院神经外科教授兼主席Sebastien Froelich教授擅长革新神经内镜的手术方式,在治疗复杂脑肿瘤采取神经内镜下颅内高难度位置的微创手术上,发明了独特的“筷子手法”,不止提高了肿瘤的切除率,更使肿瘤患者有着更好的预后效果。据悉,Sebastien Froelich教授选择单独或联合使用前沿的设备和方法(显微镜、内窥镜、微多普勒、超声真空抽吸器),并且与耳鼻喉科医生、眼科医生、颌面部外科医生、放射治疗师、质子治疗师和神经肿瘤等领域的专家、医师多方合作,使“筷子手法”更有利于复杂脑膜瘤的手术与管理,此项技术手法在法国乃至整个欧洲都有着重要的影响力,教授本人更是凭借筷子手法而受邀成为50多家医学院的课程主任和讲师。
INC国际神经外科医生集团:尽管在使用经鼻技术进入前颅底和鞍区方面已取得了长足的进步,但对于将其用于治疗蝶鞍型脑膜瘤患者的适应症仍存在许多疑问。根据迄今为止文献报道的发现,开颅手术具有适用于任何大小的肿瘤,切除范围更好,内分泌病和脊液漏出率较低,视神经早期减压的优势。视觉好转率。当前,这些方法较能满足鞍结节脑膜瘤患者完全切除肿瘤,视力正常和摆脱手术并发症的理想。

- 所属栏目:脑膜瘤
- 如想转载“鞍结节脑膜瘤能治好吗?手术方式及入路介绍”请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/145.html
- 更新时间:2020-05-21 12:52:17







