脊索瘤减少复发六大关键——国际脊索瘤专家福教授20年治疗经验
发布时间:2024-03-15 14:06:34 | 阅读:次| 关键词:脊索瘤复发
- [案例]15岁少年“学到吐”,核磁惊现巨大肿瘤!医生:是从鼻子
- [案例]再凶险易复发的脑瘤,也怕一个“熬”到底的人,我如何
- [案例]耳鸣1年被误诊为听神经瘤,巴特朗菲教授:“没有肿瘤!
- [案例]脑MRI如何判断胶质瘤良恶性?临床实例解析影像诊断关键
- [案例]81岁老年人成功挑战高风险脑膜瘤切除术,术后4天出院
- [案例]11cm巨大脑膜瘤,广泛侵犯窦汇、上矢状窦、横窦、颅骨及
“两个月前才做的脊索瘤手术,现在已经复发了,该怎么办才能不那么快就复发?”
脊索瘤病友群中,28岁的脊索瘤患者阿力绝望得向病友求助。在脊索瘤患者群里,阿力这样的情况并不是个例。做了切、切了长、长了继续切……如果肿瘤位置疑难,手术难度大,那更是雪上加霜。脊索瘤复发以后究竟应该怎么办?在脊索瘤治疗专家共识中是这样建议。
对于复发肿瘤,可以选择手术、放疗或手术结合放疗。选择时应重点考虑患者的年龄、身体状况、症状体征、肿瘤位置、切除的难易程度及范围、放疗可达到的区域,以及既往治疗情况等方面。若难以做出决定,可短暂观察,再行影像学复查,决定治疗策略。
手术切除复发脊索瘤时,仍应以确定顺利的前提下较大限度地切除肿瘤为目标。对于原发肿瘤仅行手术切除而未行放疗的患者,复发脊索瘤手术切除后应进行放疗。对于有放疗史的复发脊索瘤,考虑到再程放疗的风险,应尽可能达到手术全切除,术后不予放疗:若术前评估认为难以实现充分的肿瘤切除,但有助于缓解症状或增加放疗的可行性,也可以考虑先行手术,充分评估脑干及脑神经等再程放疗的风险后,尽量给予较高剂量的放疗干预,放疗技术可以采用多次分割放射或立体定向放射技术。
国际脊索瘤手术教授,福洛里教授及其团队拥有着国际上较大的脊索瘤患者群,精钻脊索瘤等颅底复杂肿瘤20多年,至今已经拥有近300例成功脊索瘤案例,80%以上都是高难度颅底和颅颈交界脊索瘤。大部分脊索瘤患者在接受福教授团队治疗前均在其他医院做过手术,这类复发脊索瘤患者手术治疗更加困难。福教授手术的大多数患者得到顺利全切、无并发症、低复发率。无进展生存期:5年和10年分别达到52.1%、23.6%;总生存期:5年和10年分别达到75.1%、52.9%。

点击查看福教授脊索瘤案例合集:福教授脊索瘤手术精选13例——国际上如何尽全切、尽力避免复发?
关于脊索瘤为何容易复发?复发后应该如何处理?如何尽力缓解复发?关于脊索瘤的治疗建议,结合福教授采访及相关研究,整理了福教授复发脊索瘤的六大关键问题,以供脊索瘤患者参考。
为什么脊索瘤如此难以完全切除?如此易复发?
关于为何脊索瘤如此难以完全切除,并且及其容易复发,福洛里希教授曾在2023年5月来华期间接受INC专访时解释过脊索瘤为何如此少见且治疗如此复杂?
INC法国福教授表示这些主要是因为脊索瘤的侵袭性,脊索瘤通常会侵袭骨,远远超出了你在MRI核磁影像上看到的较限,还会延伸到硬脑膜层间和结缔组织层间。如果想要达到全切切除率,切除范围需在可见范围之上。实际上,对脊索瘤患者来说,这种可能性很低。
这种肿瘤通常质硬、和骨质强力粘附在一起,侵犯重要的神经血管组织,所以切除这样的肿瘤很有挑战性,而且需要几种不同的手术入路。由于解剖结构复杂,诊断和手术往往都很困难,而且手术后较易复发,到目前也一直是神经外科一个“难题”。且脊索瘤还会发生远处转移,并出现局部症状,发生转移概率从4%至43%不等,主要转移到淋巴结、中轴骨、肺和皮肤。虽然大部分脊索瘤的病理上是低度恶性、然而生长上的高度浸润性和原发位置的复杂性,决定了脊索瘤手术难度之高。
福教授如何应对脊索瘤复发“魔咒”?
2019 INC国际神经外科医生集团主办的二届国际神经外科顾问团(WANG)年度峰会上,福洛里希教授交流了脊索瘤的治疗策略,他指出:手术切除率重要,对脊索瘤而言可能是较重要的预后因素。
福洛里希教授指出:无论是PFS(无进展生存期)还是OS(总生存期)都与以往研究类似,切除的范围对于患者来说是重要的。事实上,这是颅底脊索瘤较重要的预后因素。
切除范围的大小很大水平上影响了脊索瘤的复发时间,如果手术切除范围太小,可能复发生长的比较快,甚至约3个月就长到手术前的大小。然而如果手术尽可能得顺利切除肿瘤,患者的肿瘤复发生长比较慢。
脊索瘤如何减缓复发?
对于任何部位的脊索瘤,手术质量都是影响患者预后的关键因素(Ⅳ级证据,C级)。较大水平切除肿瘤及术后辅助放疗是脊索瘤延缓复发、获得良好预后的较关键因素。
手术切除程度是脊索瘤的主要预后因素
福洛里希教授表示:我们已经证实,切除的范围对于患者来说是重要的。事实上,这可能是脊索瘤较重要的预后因素。由于这类肿瘤具有很高的复发率,所以手术的目的就是肿瘤全切。当患者出现症状时,大多数的脊索瘤已经很大(大于3-5cm),且常常包裹着周围多个结构,包括脑血管系统、颅神经和脑干。替代治疗方案是顺利地尽可能切除肿瘤,再结合术后按计划行放射治疗。国内外的多项脊索瘤研究显示,脊索瘤切除程度的高低和脊索瘤的生存率呈现高度正相关。因而,尽管手术困难,全国际的神经外科医生们都在致力于采用各种准确的显微手术技术、神经内镜技术达到较大水平地手术切除,尽可能地降低脊索瘤复发几率,延长生存周期。
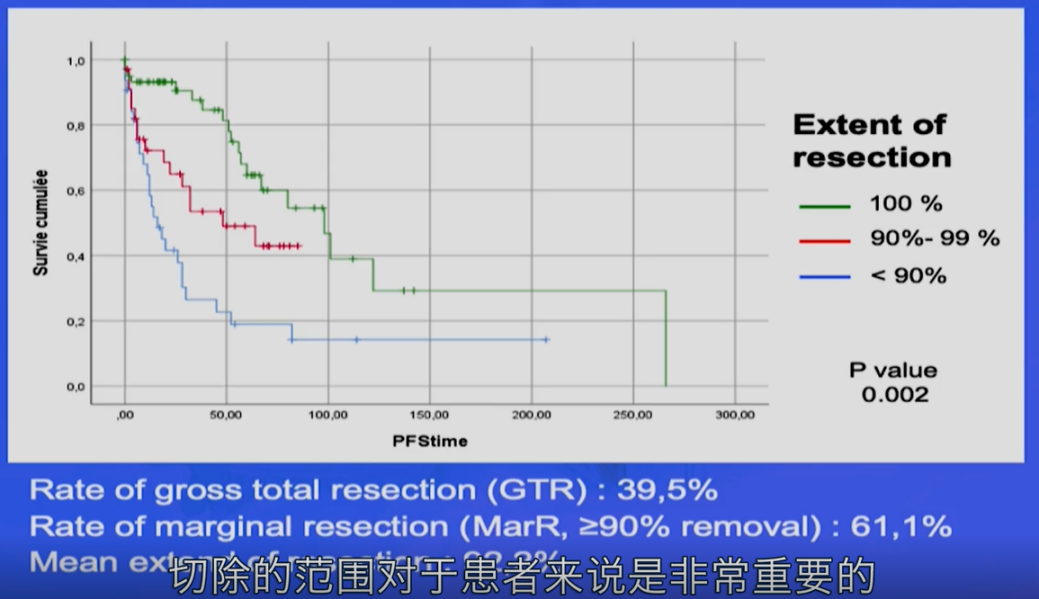
(切除率越高,无进展性生存期越长)
脊索瘤手术切除的三级标准:在美国癌症联合委员会/国际抗癌联盟(American Joint Committee onCancer/Union forInternational Cancer Control,AJCC/UICC)对残留肿瘤分级的基础上,CF共识中提出了脊索瘤切除边缘的三级标准:
R0,显微镜下见≥1 mm的瘤周组织内无肿瘤;
Rl,仅显微镜下可见瘤周有肿瘤残留,范围<1 mm,但肉眼观察无肿瘤残留表现;
R2,肉眼可见术区内肿瘤成块残留或散在残留。
对于颅底脊索瘤,达到Ro级切除其难度很大。如达到R0级切除,预期5年没有复发生存率可>50%(IV级证据,B级)。
脊索瘤手术切多少的关键因素是什么?
1、影响切除范围的因素有肿瘤是否有硬膜内的扩展以及重要血管包饶。当肿瘤向硬膜内转移时,可切除的范围就更低,切除会更困难和危险。血管包绕也很重要,如果是在基底动脉上,例如在颅内或进入海绵窦和颈内动脉零点位置,完全切除是困难的。

硬膜内扩展:87.4%总生存率(有扩展)VS 97.2%(无扩展)
血管包绕:87%总生存率(有包绕)VS 96%(无包绕)
2、一次治疗的影响也很重要,在此之前,如果患者接受了不完全的治疗,试图在这些患者身上取得一个好的结果并治愈患者几乎是不可能的。所以福教授认为,对于脊索瘤来说一开始治疗选择一个合适的医疗中心至关重要。它会有专门的有经验的团队来治疗脊索瘤,并且可以从一开始就对患者进行妥善治疗,而不是一开始治疗失败后再重视。同时,专家共识也在颅底外科经验丰富的咨询中心、由多学科构成的团队进行治疗(Ⅴ级证据,A级)。
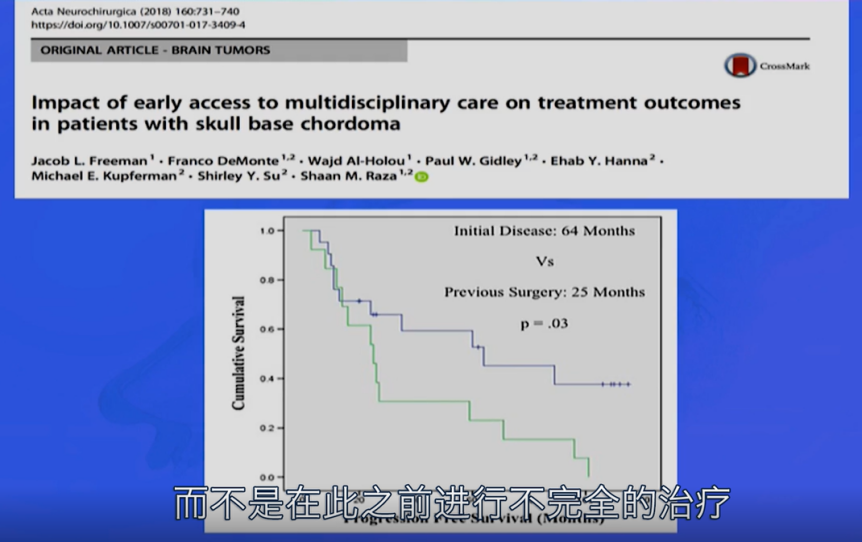
图:早期多学科治疗对脊索瘤患者的影响论文截图
因此,关于如何延长脊索瘤的存活期、降低复发几率?福洛里希教授强调:对于脊索瘤患者来说,选择一个配合高效的脊索瘤MDT多学科中心是重要的。它可以有专门的有经验的团队来治疗脊索瘤,根据患者的病情制定合理的治疗方案,可以从一开始就对患者进行有规划的系统治疗。此外,合理的MDT多学科治疗对脊索瘤患者预后的影响也很大,术前KPS评分也很重要。此外术后放疗,是质子治疗,会增加患者的总生存率。
3、手术入路,脊索瘤颅底外科的发展及各种手术方式的完善,地促进了颅底脊索瘤的完整切除。选择手术入路较重要的考虑因素应为肿瘤部位,是在应用神经内镜切除颅底脊索瘤时,不同的斜坡位置对于全切除率的影响。
在选择手术入路时,需仔细考虑这种生长缓慢的肿瘤及其全部延伸部位的精确定位,以确保合适和顺利的肿瘤切除术。很多患者可能都有一个微创的理念,认为“口子小、不开颅就是微创手术”、甚至将微创手术等同于内镜手术。其实这些都是误解,切口大小、是否开颅不是判断“微创”的依据,“全切肿瘤、不伤神经、不留后遗症”才是的微创。Froelich教授认为内镜只是一个工具,它对于某些适应症来说是好的,但不是对全部情况都合适。显微镜和内镜技术之于复杂颅底疾病,应是互补(complementary),而不是竞争(competitive)关系,更不是互斥(opposite)关系。将神经内镜技术和显微镜技术进行结合,充分发挥它们各自的特点,达到治愈疾病、降低手术并发症及死亡率,继而提高患者的预后。这理念也贯彻在他每一例手术中,对于复杂复发的脊索瘤,更多的是显微镜下切除后使用各种角度内镜进行观察,对残余肿瘤的清缴,这就是显微镜+神经内镜双镜联合手术。
4、位置,颅颈交界脊索瘤(CCJ)的治疗比经典的颈椎脊索瘤更为复杂。由于颅颈交界区肿瘤位置复杂深在,手术切除生长在该区域的颅底肿瘤比较困难,肿瘤可能侵袭周围骨性结构并压迫或包绕脑干、椎基底动脉及分支和多组颅神经,术后容易发生颅颈交界区不稳定以及严重的脑干和其他重要结构的损伤,造成肢体瘫痪、呼吸循环衰竭等手术风险较大。
5、肿瘤质地,质地较软的肿瘤更容易切除,而较硬的肿瘤,或者存在有明显钙化的肿瘤,会增加切除的难度。
对于中国脊索瘤患者,您会这些患者如何治疗?
福洛里希教授:我认为对于脊索瘤来说,重要的是接受一个团队的治疗,接受对这些肿瘤有治疗经验的神经外科医生的手术治疗。在法国,多数脊索瘤患者都在我们的(脊索瘤)研究所、科室接受治疗,同时我们也接受一些来自欧洲其他国家的患者,所以我们有大量的患者群体,这给我们提供很多经验。当看到一个特定的患者时,我们就会明白他的情况,这是我们习以为常的事情。所以我认为我们可以为患者提供更好的机会,更好的治疗方案,因为我们有这种经验,对这种疾病有深入的了解。
在中国这样一个大国,我认为建设一些的治疗中心才是未来的发展方向,在那里聚集全部的脊索瘤患者和具有大量治疗脊索瘤经验的神经外科医生团队。放疗也是如此,因为脊索瘤所需的放疗技术比较不同,那是一类耐辐射肿瘤,需要高剂量的放疗,所以治疗也比其他病变(例如脑膜瘤)更困难。而对于反复复发的脊索瘤患者,更应该由的团队治疗。因为这些患者可能需要一些分子学分析来了解这个肿瘤,找到一些靶点,并提供一些个性化的治疗。
对于一些长期且复杂的脊索瘤患者,多年来他们经常接受多次手术、放疗和化疗,您对这些患者的长期治疗有何建议?
在面对已经手术或者已经放疗的病人时,情况肯定是困难的。而我的工作的一个重要部分就是治疗这样的病人,那些之前在其他机构接受过手术或手术+放疗的患者,他们来寻求我们治疗时,我们需处理这种情况和以往的治疗所导致的问题。例如,当我们面对带有瘢痕组织的解剖结构,穿过鼻子时闭合更困难,这都更复杂,风险也更大。所以对于那些以前做过手术的患者,他们确实需要寻求对这种复杂病例情况有丰富手术经验的外科医生治疗。放疗也一样,如果以前做过放疗,患者需等一段时间才可以再次放疗,因为在特定时间内不能反复放疗。所以手术有时候是的选择,然而正如我刚刚所言这种手术并不简单。主刀医生需要切除肿瘤为患者争取进一步接受放疗的时间,因此这种复杂的情况真的需要经验丰富的神经外科医生。


- 所属栏目:脊索瘤
- 如想转载“脊索瘤减少复发六大关键——国际脊索瘤专家福教授20年治疗经验”请务必注明来源和链接。
- 网址:https://www.incsg.com/jisuoliu/3902.html
- 更新时间:2024-03-15 14:02:25







