胶质母细胞瘤复发了怎么办?
发布时间:2020-10-21 10:07:17 | 阅读:次| 关键词:
- [案例]研究发现低级别胶质瘤“早期手术”的生存益处
- [案例]16岁基底节胶质瘤患者赴德手术,近全切功能区脑瘤
- [案例]儿子因脑干出血病危,两次120转运,为何医生说法截然不
- [案例]面部“刀割”之痛不再:INC国际福教授全切岩斜区脑膜瘤
- [案例]天坛医院手术随访|"无症状"脑瘤需手术吗?术后她实
- [案例]JNS发表德国巴特朗菲教授135例脑干脑桥海绵状血管瘤手术
鉴于胶质母细胞瘤的侵袭性,几乎可以肯定的是,全部患者都需要接受复发疾病的潜在治疗评估。目前对复发性胶质母细胞瘤没有明确的治疗标准。与其他受益于基因组或分子特征分析和靶向治疗的实体瘤不同,经常出现的情况是复发肿瘤不再反映指标肿瘤。在贝伐单抗前的时代,胶母的总生存期为30周,中位无进展生存期仅为10周。
胶质母细胞瘤复发的外科干预
对复发胶质母细胞瘤患者进行手术干预的决定并不总是明确的。然而,目前文献中存在多种预后因素,可指导复发性疾病的治疗过程。有许多研究单独检查了连续患者及其重复切除术后的结果。
布洛赫和他的同事在2012年进行了一项较重要的研究,倡导对复发性胶质母细胞瘤进行全切除。共有107名患者在重复胶质母细胞瘤切除术后接受了检查。在这个亚组中,52名患者进行了一次全切除,其中31名(60%)患者在复发时进行了全切除,中位生存期为20.4个月,而随后进行了次全切除的患者的中位生存期为18.4个月。在较初进行次全切除术的患者(55例)中,47%的患者出现总全切除术复发,中位生存期为19个月,53%的患者进行次全切除术,中位生存期为15.9个月。这些发现表明,广泛的初始切除不与每种表现的生存率相关,但总的复发全切除与总生存率的增加有统计学关联。在这项研究中,和其他几项研究一样,复发疾病手术干预时的卡氏表现量表(KPS)是生存率的独自评估因子。较近的研究同样发现,较低的残余体积和较大的切除范围与较长的总生存期和无进展生存期相一致(图11.1)。
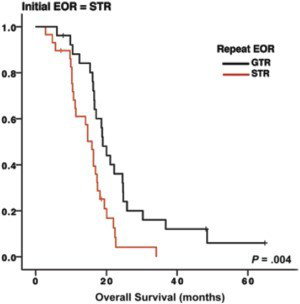
图11.1初次次全切除术患者的总生存率,根据复发的总全切除术(GTR)或次全切除术(STR)分层。EOR,切除范围。
研究当前疾病患者的总体生存率有时在本质上是有偏见的,其次是病人的选择。例如,高KPS的患者往往是二次、甚至三次甚至四次胶质母细胞瘤切除术的合理人选。例如,Chaichana及其同事的一项研究发现,接受1、2、3和4次切除的患者的中位生存期分别为6.8、15.5、22.4和26.6个月。虽然这些患者在病例对照评估中是匹配的,但具体的肿瘤分子异质性无法分析,这可能更多地反映了潜在的有利分子特征,而不是简单的手术治疗,使这些令人印象深刻的生命延长。这些不同的病人更有可能被纳入研究和试验结果发表。对于一个KPS低、病程严重的高龄患者来说,从二阶段或三阶段开颅手术中获益是很少见的。越来越多的文献表明,虽然理想的病人可能年龄较小,但老年病人如果选择得当,也可以从外科手术中获益。Park和他的同事设计了一个合适的量表来评估复发性手术后的生存率,他们的研究结果与预期一致:Karnofsky表现状态大于80,肿瘤体积小于50cm³,以及缺乏大脑皮质结构参与的患者都与术后生存率相关。
相关阅读:【视频故事】脑干“禁区”内动刀,较大四级胶质瘤高切除实例
卡莫司汀晶片简单地说,这些晶片首先是由美国食品和药物管理局(FDA)在复发性胶质母细胞瘤的背景下批准的。这项研究是基于1995年的一项研究,对27个医疗中心的222名复发性胶质母细胞瘤患者进行了随机分组,接受卡莫司汀片或安慰剂。110名接受卡莫司汀晶片的患者的中位生存期为31周,而安慰剂组为23周,而实验组的6个月总生存率高出50%。2008年,约翰霍普金斯大学的一项为期10年的机构分析回顾了122名因复发性胶质母细胞瘤而接受开颅手术和胶质细胞植入术的患者,中位生存期为11.3个月,13%的患者在2年时存活,生存率呈上升趋势,与使用格列奈有关。由于在许多评估新药物的临床试验中排除了格列阿德晶片,部分原因是由于格列阿德造成的影像学伪影混淆,所以将格列黛与其他药物联合使用具有挑战性。霍普金斯组观察到的并发症与没有晶圆片的对照组相似,包括脑水肿、癫痫发作和伤口感染。卡莫司汀晶片的一个优点是它避免了化疗的全身毒性(免疫控制、骨髓衰竭、胃肠道影响),因为血流中没有可检测到的药物水平。
总结
复发性GBM的治疗仍然是一个挑战,在逆转录病毒治疗前/TMZ时代一次复发时使用的方法的价值仍然未知。然而,为复发性GBM患者开发新的治疗方案仍然是一个优先事项。迄今为止,抗血管生成治疗的结果似乎很有希望,但需要明确的结果。目前正在临床开发的治疗复发性GBM的其他药物包括新的分子靶向治疗(即SRC控制剂)。

- 所属栏目:胶质瘤
- 如想转载“胶质母细胞瘤复发了怎么办?”请务必注明来源和链接。
- 网址:https://www.incsg.com/jiaozhiliu/520.html
- 更新时间:2020-10-21 10:06:12







