脑干胶质瘤手术突破:70%致死致残率到长期生存
发布时间:2025-08-05 09:27:59 | 阅读:次| 关键词:脑干胶质瘤手术突破:70%致死致残率到长期生存
- [案例][脑干胶质瘤案例]5岁宝宝脑干延髓区占位病变案例
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
- [案例]良性又令人害怕?垂体瘤侵袭视神经、压迫脑室,一次全
- [案例]“我的天,我做过手术吗?!”海绵窦区肿瘤术后当天,
- [案例]INC巴教授“禁区”手术图解案例六 | 全切巨大桥脑海绵状
- [案例]为避免终身依赖呼吸机,我选择接受高难度脑干手术
"脑干胶质瘤确诊且具备手术指征者,应尽早行肿瘤切除术以阻断肿瘤进展。"——INC巴特朗菲教授

神经轴内尚无其他区域如脑干及毗邻结构般被深度研究、敬畏且忌惮。历史上脑干被视为"手术禁区",相关干预曾被视为无效——直至20世纪中期,其手术致残率与致死率仍超70%。
麻醉技术进步、神经电生理监测普及、先进影像学应用、手术显微镜与显微器械发展,辅以脑干解剖认知深化,促使开拓者突破这一"禁区"。
20世纪80年代,颅底外科入路设计与优化兴起;早期术式通过广泛骨质切除减少深部神经血管牵拉,后逐步演进为微创术式。90年代,锁孔理念与神经内镜技术使外科医师能以更小通道抵达脑干,显著降低正常组织损伤。
21世纪以来,在多学科技术支撑下,以Robert Spetzler、Helmut Bertalanffy(巴特朗菲教授)等先驱为主导,脑干手术进入快速发展阶段。

脑干手术尚未常规化,该领域仍由少数技术精湛的神经外科医师主导——术者需精准筛选病例:仅当手术获益显著超越潜在功能缺损风险,并与患者及家属详尽沟通术后预期后方可实施。脑干手术特殊性在于患者必须充分知晓:术后可能出现原有症状加重或新发功能障碍,此类障碍多为暂时性且可逐步改善,但非必然。
30岁女性中脑胶质瘤全切术后9年无复发案例
30岁女性患者,表现为复视及轻度右侧偏瘫。
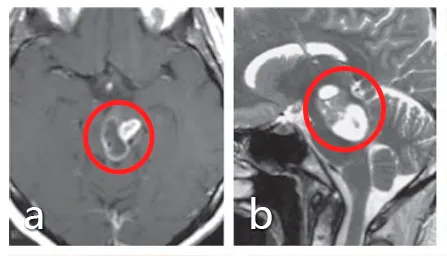
术前:轴位(a)与矢状位(b)MRI显示中脑被盖部为主病灶呈部分实性、部分囊性,伴明显强化;下部囊性成分延伸至脑桥上段。患者曾接受立体定向囊肿抽吸及间质放疗,诊断为毛细胞型星形细胞瘤,但肿瘤持续生长。
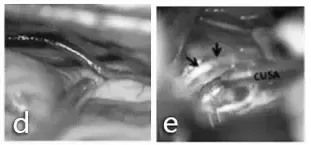
手术入路与体位:取仰卧位,行左侧颞下入路。预置腰大池引流管,暴露期释放脑脊液以松弛脑组织避免颞叶损伤。完整保留Labbé静脉(d图),切开蛛网膜层分离颞叶。e图示CUSA刀切除肿瘤同时保护邻近滑车神经(箭头指示)。
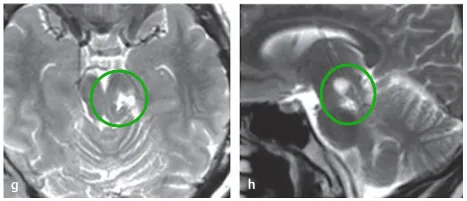
术后:手术无并发症,切口愈合良好(f)。患者神经功能完好无新增缺损。组织病理学确认为WHOⅠ级毛细胞型星形细胞瘤。术后轴位(g)及矢状位(h)MRI证实肿瘤全切。连续9年随访MRI未见复发。
本案例引自2020年版脑干手术专著《Surgery of the Brainstem》,巴教授作为核心作者报告1996-2017年成人脑干胶质瘤手术回顾性研究。

目前脑干胶质瘤手术仍未广泛接受;多数医师仍视其为"不可手术"。评估手术可行性需综合:疾病自然史、流行病学特征、临床表现、神经影像学表现、肿瘤分类及现有治疗手段。成人脑干胶质瘤无通用准则,病例选择需高度个体化。手术入路选择与操作技术对预后具决定性影响。
至少对低级别脑干胶质瘤应力争全切,此类患者可获得优异长期预后。高级别肿瘤手术获益亦显著超越姑息治疗。故"不可手术"论断不适用于所有脑干胶质瘤。
巴教授脑干胶质瘤手术核心要点解析
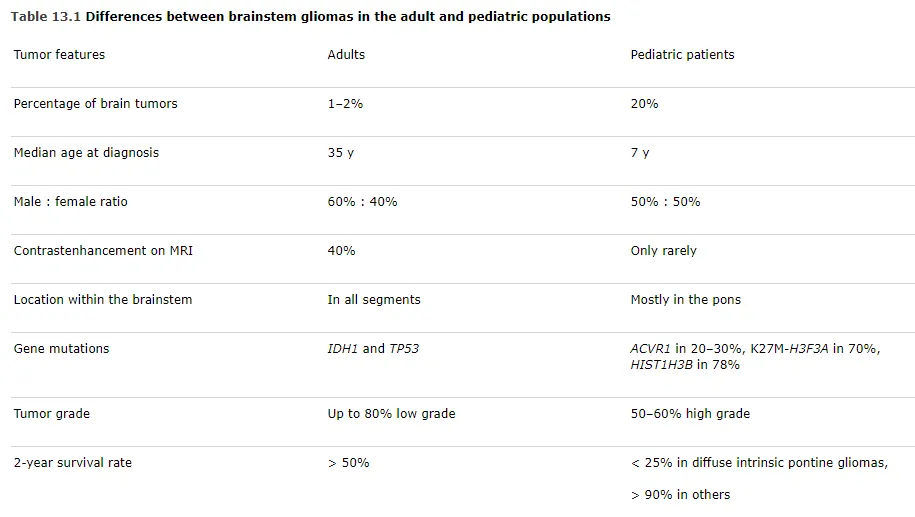
脑干胶质瘤占儿童脑肿瘤20%,总体预后不良。成人脑干胶质瘤罕见,仅占成人神经胶质瘤1%-2%,形成预后异质性显著的疾病谱系。
成人/儿童脑干胶质瘤生存对比
| 分类 | 2年生存率 |
| 成人脑干胶质瘤 | >50% |
| 儿童弥漫内生型脑桥脑胶质瘤(DIPG) | <25% |
| 儿童其他类型 | >90% |
1 患者选择
脑干胶质瘤治疗中最复杂问题为手术必要性判定。因缺乏广泛认可标准,病例选择高度个体化,基于术者经验及个案评估。需精准识别手术获益患者,排除无效病例。多数局灶性肿瘤可通过脑干手术实现安全切除,获得长期生存甚至治愈可能。
2 手术目标
核心目标为最大程度切除肿瘤同时保护脑干实质,超越姑息治疗价值。低级别肿瘤(尤其毛细胞星形细胞瘤、形成菊形团的胶质神经元肿瘤、乳头状神经胶质瘤)未广泛浸润脑干时可实现全切。此类病例多存在明确肿瘤-脑干界面,利于精准解剖。弥漫性或高级别胶质瘤因边界不清,手术价值除获取病理诊断外,显著减瘤体积亦对患者有益。
3 手术时机
确诊脑干胶质瘤且具备手术指征者,应尽早行肿瘤切除术以阻断进展。
4 术前计划
手术可行性评估后需精细规划全流程。高质量神经影像提供病变核心形态特征。获取细节后需逆序规划:
首选中脑干最佳手术入路(尤其非外生性病变)
次选充分暴露脑干的适宜手术方式
外生性病变则根据扩展方向直接选定入路
最终确定患者体位与皮肤切口。
知情同意关键点:患者及家属需充分理解手术目的、肿瘤切除可能性、安全切除范围及手术风险,并知晓术后即刻结局与辅助治疗必要性。
5 麻醉、术中监测与引导
术前需与麻醉团队讨论手术细节。通过适宜体位避免静脉充血,麻醉管理对此至关重要。麻醉师需准备应对突发状况。
神经导航系统可精确定位肿瘤。术中电生理监测作为核心工具,常规监测运动/体感/听觉诱发电位。根据脑干暴露区域,附加菱形窝定位与颅神经肌电图监测。术中MRI可识别隐匿性残留肿瘤。
6 手术入路选择
入路选择需满足:沿肿瘤纵轴方向提供最佳视野;避免静脉充血;骨窗暴露充分且不过度牵拉周围结构(如颞叶或小脑)。
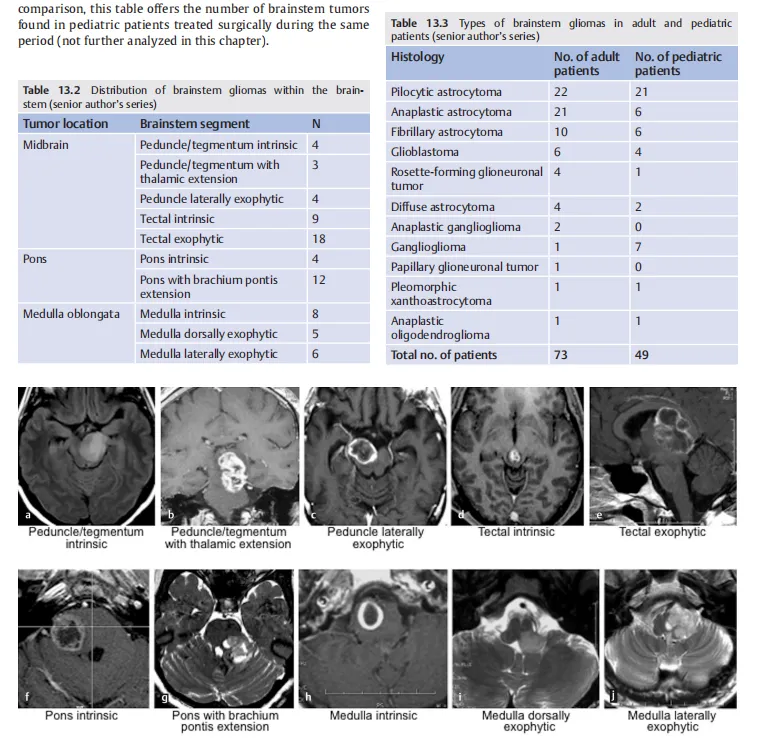
中脑胶质瘤入路选择:前、侧、后三方向均可暴露。
前方入路:累及大脑脚、被盖并延伸至丘脑前部及第三脑室者,采用经额底-纵裂前部入路(anterior frontobasal interhemispheric approach)。必要时离断前交通动脉扩大暴露。
侧方入路:大脑脚或中脑被盖内在性病灶适用:
经颞下-小脑幕入路(subtemporal transtentorial approach)
经小脑上-幕下外侧或经小脑幕联合入路(lateral supracerebellar infratentorial or transtentorial route)
操作要点:
颞下暴露前常规预置腰大池外引流,持续释放脑脊液降低颅压
严格保护颞叶桥静脉(尤其Labbé静脉及属支)
参考文献:Helmut Bertalanffy. Chapter 13 Adult Brainstem Gliomas. Surgery of the Brainstem.Thime. 2020.

- 所属栏目:胶质瘤
- 如想转载“脑干胶质瘤手术突破:70%致死致残率到长期生存”请务必注明来源和链接。
- 网址:https://www.incsg.com/jiaozhiliu/6241.html
- 更新时间:2025-08-05 09:18:10







