胶质瘤手术后能活多久?
发布时间:2020-12-11 13:20:13 | 阅读:次| 关键词:
- [案例]面部“刀割”之痛不再:INC国际福教授全切岩斜区脑膜瘤
- [案例]JNS发表德国巴特朗菲教授135例脑干脑桥海绵状血管瘤手术
- [案例]儿子因脑干出血病危,两次120转运,为何医生说法截然不
- [案例]天坛医院手术随访|"无症状"脑瘤需手术吗?术后她实
- [案例]16岁基底节胶质瘤患者赴德手术,近全切功能区脑瘤
- [案例]研究发现低级别胶质瘤“早期手术”的生存益处
胶质瘤手术后能活多久?脑胶质瘤是颅内很常见的原发性恶性肿瘤,约占脑肿瘤的45%。脑胶质瘤包括胶质母细胞瘤、星形细胞瘤、少突神经胶质瘤、室管膜瘤几种类型。脑胶质瘤的发病率高、复发率高、生存率低,一直被认为是神经外科治疗中较为棘手的难治性肿瘤之一。
全国际的神经外科医生都在为提高脑胶质瘤的生存率而努力,其中手术是治疗脑胶质瘤的首要措施。多项临床研究表明,在确定顺利、高切除率的前提下,胶质瘤患者的预后好。一项国外的研究结果显示,当切除率超过90%时,低级别胶质瘤患者5年和10年的生存率高达97%和91%。脑胶质瘤术后能生存多长时间?哪些因素会影响胶质瘤术后的生存时间呢?
三位胶质瘤患者术后21年,还在正常生活
以下三位脑胶质瘤患者的随访结果,从入院到发表文章时,3位患者都将近生存了21年之久。
案例1
女,11岁,于 1990年3月12日入院,术前诊断拟为脑桥、中脑交界处局限性胶质瘤。医生在全麻下切开囊壁后行大部分切除术,术后病理报告为星形细胞瘤Ⅱ级。患者术后即行放射治疗一疗程,1年后复查 CT未见肿瘤复发。直到2011年,患者已经长大成人开始正常工作了。
案例2
女,8岁,于1991年3月14日入院,术前诊断为右侧丘脑占位性病变。医生进行肿瘤大部分切除术,术后病理为星形细胞瘤Ⅱ-Ⅲ级。术后二年,复查发现疾病进展,医生随即进行V-P手术,同年进行伽玛刀治疗。随访至2011年,患者和常人一样,生活、工作、结婚。
案例3
男,38岁,于1987年入院,经影像学检查为右侧大脑半球颞顶叶胶质瘤。当年8月,医生进行肿瘤切除术,术后病理为星型细胞瘤Ⅱ-Ⅲ级,术后进行放射治疗。1年后,医生切除因放疗导致的坏死的脑组织。直到2011年,患者还在正常生活。
脑胶质瘤手术目的应该是较大水平地保护神经功能,并且在保持较佳生存质量的前提下,较大水平地切除肿瘤。因此,例3患者的肿瘤被完全切除。不过,例1和例2的肿瘤与周围结构紧密粘连,不能强行全切,医生可以在术后加上辅助放疗。其中例1患者术后2年连续服用中药,例3患者在中药治疗同时行肢体针灸等康复治疗,这些都可能和他们的长期生存密切相关。
哪些因素影响胶质瘤术后的生存时间?
一项研究选择了256例手术治疗的Ⅲ、Ⅳ级胶质瘤患者,进行定期随访,统计术后24个月的生存率,并分析其影响因素。
结果发现,24个月的生存率是46.09%,肿瘤部位、肿瘤大小、病理分级、KPS评分、Ki67指数、术后辅助放疗都是胶质瘤患者术后生存期的独自危险因素。
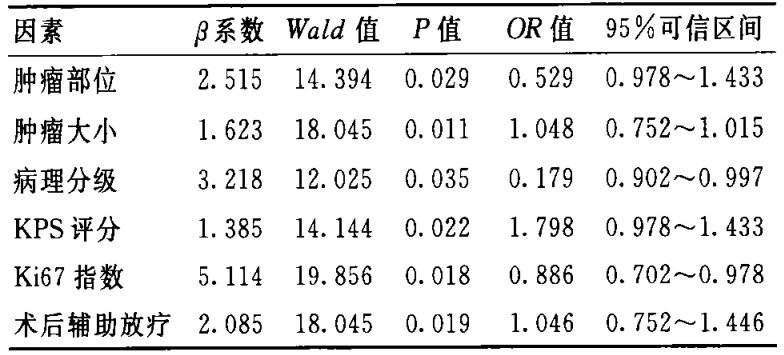
术后生存期限影响因素的多因素分析
进一步分析影响因素,可以发现相比大脑,小脑是胶质瘤高发部位,根治性切除往往受到限制。脑内胶质瘤体积越大,对周围浸润越,手术完全切除越困难,预后效果多欠佳。胶质瘤病理级别是国内外公认的影响胶质瘤预后的独自危险因素。KPS评分是目前临床对脑内肿瘤患者术前功能状态的常用评定标准,KPS评分高,说明肿瘤生长尚未对患者造成较大功能损害,术后可迅速缓解症状。Ki67表达是用于判断细胞增殖活性指数的客观指标,Ki67表达阳性患者术后效果通常较差。术后辅助放疗胶质瘤的常用辅助治疗方法之一,研究证实术后规范放疗可以合适控制瘤细胞增殖,预防术后复发,增长生存时间。
参考文献:
1.Hervey-Jumper SL, Berger MS. Role of surgical resection in low- and high-grade gliomas. Curr Treat Options Neurol. 2014;16(4):284.
2.毛宇敏,刘琦,王穗暖,屈洪涛,董博.高级别脑内神经胶质瘤术后生存期限影响因素分析[J].中国实用神经疾病杂志,2016,19(11):19-21.

- 所属栏目:胶质瘤
- 如想转载“胶质瘤手术后能活多久?”请务必注明来源和链接。
- 网址:https://www.incsg.com/jiaozhiliu/602.html
- 更新时间:2020-12-11 13:17:20
- 上一篇:颅内胶质瘤能治好吗?
- 下一篇:脑胶质瘤晚期症状?看恶性脑肿瘤患儿如何两次战胜死神







