听神经瘤医生建议伽马刀还需要手术吗?
发布时间:2022-07-20 18:15:26 | 阅读:次| 关键词:听神经瘤医生建议伽马刀还需要手术吗?
- [案例]为避免终身依赖呼吸机,我选择接受高难度脑干手术
- [案例][脑干胶质瘤案例]5岁宝宝脑干延髓区占位病变案例
- [案例]INC巴教授“禁区”手术图解案例六 | 全切巨大桥脑海绵状
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
- [案例]良性又令人害怕?垂体瘤侵袭视神经、压迫脑室,一次全
- [案例]“我的天,我做过手术吗?!”海绵窦区肿瘤术后当天,
听神经瘤,是前庭耳蜗神经的良性肿瘤。听神经瘤,是良性肿瘤的髓鞘形成雪旺细胞的前庭耳蜗神经。它们通常出现在内耳道,并可能延伸到桥小脑角。报告的发病率为每10万人年1例,典型的表现发生在生命的5或6个十年。症状与前庭耳蜗神经功能障碍或解剖相关结构有关。在诊断为VS的患者中,95%有同侧听力丧失。还有很大一部分患者会出现耳鸣、眩晕或失衡;面部或三叉神经病变可能伴有较大的肿瘤。
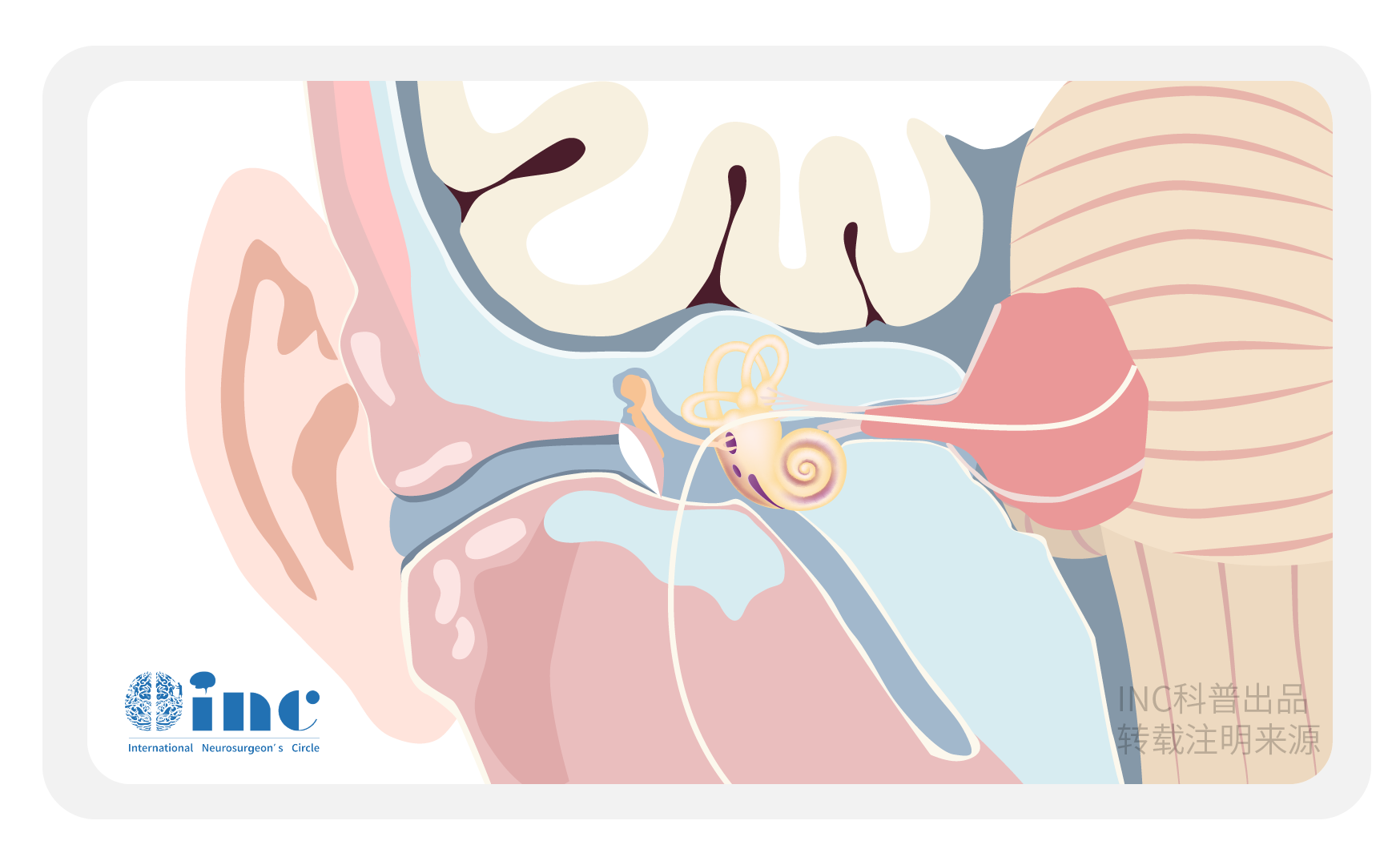
患有这些肿瘤的患者几乎总是出现听力丧失的迹象,并且许多患者还会出现耳鸣、眩晕和平衡问题。对比增强磁共振成像诊断后,患者可选择观察随后的扫描或寻求治疗的形式显微手术,放射外科或放射治疗。
听神经瘤的治疗可能取决于许多因素:肿瘤大小、症状、患者年龄和预期寿命。在实践中,患者主要选择观察,显微外科或放射外科,主治医师的纪律是治疗选择的较大评估因素。这表明需要更强有力的循证指南来减少医生的偏见,需要对现有的干预措施进行更完全的比较。对于全部的方式,主要的终点是肿瘤控制。这通常被定义为预防额外的增长。二级治疗目标包括减轻症状和尽量减少并发症。传统上,这种结果的主要衡量标准是保留听力和面神经功能;然而,希望评估患者经验和生活质量的其他衡量标准,包括耳鸣,头晕和头痛的症状。
听神经瘤医生建议伽马刀还需要手术吗?
对于较大的听神经瘤,手术才是一标准!
手术切除一直是治疗前庭神经鞘瘤的标准。1894年一次记录了VS的手术切除。早期,死亡率在50%以上,直到现代实践将这一数字降低到1%以下[9]。今天,手术仍然复杂,但手术显微镜和改进的技术提供了良好的肿瘤控制,发病率和死亡率显着降低。相关研究回顾了20世纪90年代的手术结果数据,其中包括2579例接受手术切除VS肿瘤控制的患者,测量为没有复发,超过大概率的病例获得。在一个类似的分析中,相关报道在5005例患者中,显微手术后96%的肿瘤被完全切除,只有1.8%复发。对于较大的肿瘤,显微手术的疗效是无与伦比的,尼科洛普洛斯等人报告说,对于大于3厘米的肿瘤,“除了手术切除外,其他治疗方法都是不道德的。”。所以如果听神经瘤肿瘤较大,通常以3cm为界限,大于3cm的听神经瘤需要及时手术切除肿瘤,伽马刀等放射治疗并不能缓解肿瘤的占位效应,消除肿瘤占位的危险。
而对于较小的听神经瘤,理论上可以接受伽马刀治疗,但是很多人之所以选择伽马刀是因为觉得伽马刀不开颅,相关的手术并发症更少,更顺利,但是事实真的如此吗?
有相关研究证实接受SRS治疗的患者可能与接受颅内手术治疗的患者有相似的并发症。早期经验的荟萃分析显示,44%在治疗前听力正常的患者在SRS后仍能保持听力,这一比例在统计学上与手术数据相当。这一证据还表明,37.9%的患者有其他并发症。三叉神经病变发生率为36%,面神经损伤发生率为6%,脑积水发生率为1.9%。放射外科手术后的听力损失与重叠于耳蜗或耳蜗神经的脑干细胞核的剂量边缘有关。一些研究表明,与手术相比,目前使用的较低剂量和更精确的计划软件可以更好地保护听力和减少面神经病变。较近的一项研究表明,在更多的当代研究中,听力保存率在50-89%之间。其他并发症的发生率三叉神经病变为3-5%,面神经病变为1-4%,脑积水为2-4%。由于辐射照射,发生继发性肿瘤的风险仍然很小,但很少有VS研究包括确定风险所需的随访时间。较终,放射外科手术的副作用似乎与显微外科手术相当或略好。所以伽马刀的影像并不是比开颅少,开颅手术只要选择经验丰富技术高超的主刀医生不仅能较大水平切除肿瘤,同样也会确定较小概率的手术并发症和术中神经损伤。

- 所属栏目:听神经瘤
- 如想转载“听神经瘤医生建议伽马刀还需要手术吗?”请务必注明来源和链接。
- 网址:https://www.incsg.com/tingshenjingliu/1940.html
- 更新时间:2022-07-20 18:06:13







