从颈部剧痛到半身感觉异常,折磨她的元凶竟是颅底巨大脑瘤!如何一刀拆除且不留后遗症?
发布时间:2026-04-20 09:58:30 | 阅读:次| 关键词:从颈部剧痛到半身感觉异常,
- [案例]8岁孩子脑干较大胶质瘤一次手术全切
- [案例]为什么说听神经瘤首次手术至关重要?三个真实案例告诉
- [案例]"术后可能瘫痪?"19岁脑瘤少年遇见他后决定放手一搏!
- [案例]这个颅底脑膜瘤为什么不建议手术?背后原因是……
- [案例]延髓颈髓占位深度解析:生命中枢占位危机
- [案例]3岁女儿急性脑出血被送上救护车,良性病变竟成“催命符
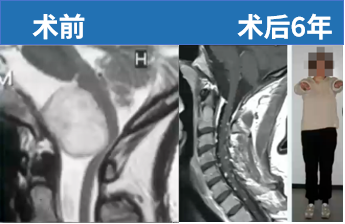
颅内脑膜瘤在所有中枢神经系统原发性肿瘤中占比约25%至40%,其中约三成是体检或其他检查时无意发现的,其余则是在肿瘤压迫邻近神经结构产生症状后才被确诊。显微外科切除术仍是目前脑膜瘤治疗的金标准。以下这一案例涉及一名33岁女性患者,因突发颈部剧痛伴身体右侧感觉异常就诊,最终诊断为枕骨大孔脑膜瘤。
枕骨大孔脑膜瘤起源于颅颈交界区的蛛网膜层,该区域前界位于斜坡下三分之一与C2椎体上缘之间,外侧从颈静脉结节延伸至C2椎板上缘,后侧从枕骨鳞部前缘至C2棘突。由于紧邻颅底多条重要神经和血管结构——包括椎动脉V3和V4段、第IX至XII对颅神经、小脑后下动脉以及脑干——枕骨大孔脑膜瘤无论在术前还是术后阶段,都可能引发多种神经功能缺损。这些复杂的解剖关系使得手术入路选择极具挑战性,临床上超过八成的枕骨大孔脑膜瘤起源于枕骨大孔的前方或前外侧,即齿状韧带的前方。
除位置与解剖边界外,治疗决策还须综合考量肿瘤的组织学分级、时序性生长特征,以及患者的年龄、整体健康状况和合并症情况。在某些情况下,若病变本身或手术操作导致机械性不稳,还需要同期进行稳定性手术。对于已有症状的枕骨大孔脑膜瘤,或影像学显示明确增大趋势的肿瘤,手术切除是首选方案。
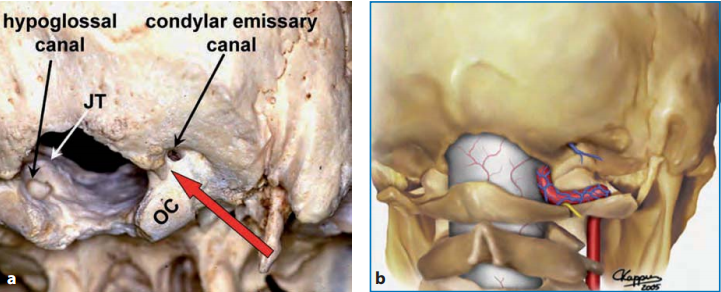
图:枕骨大孔区,从右背外侧和下角观察颅骨(a)和右背外侧颅骨区图示(b)。如大箭头所示,枕骨大孔前缘和神经轴前表面的直线视图被枕骨大孔外侧缘、髁状突后导管和寰枕关节内侧部分阻挡。通过部分磨除椎动脉硬脑膜入口正外侧的骨质结构,可以充分扩大手术视角,以便安全地操作神经轴的前外侧。OC:枕髁,JT:颈静脉结节。
01 临床表现
临床文献反复强调,枕骨大孔区域肿瘤的症状表现差异极大,长期以来该疾病的鉴别诊断范围涵盖脑积水、多发性硬化、颈椎病、髓内肿瘤、脊髓空洞症以及腕管综合征等多种疾病。此外,还有一些非特异性症状常被归因于该区域病变,例如实体觉缺失或手部骨间肌萎缩等。自CT和磁共振技术普及后,症状体征已不再是诊断的主要依据。
临床上通常根据患者症状的严重程度进行分级,本文参考Yasargil等人提出的分级体系:一级为仅有单一症状;二级为存在轻至中度症状;三级为有明显颅神经、脑干或小脑症状;四级为卧床状态。
首发症状以上颈部疼痛和枕部头痛最为常见,常伴颈项强直。运动和感觉功能障碍在发病初期相对少见。到确诊时,运动功能障碍发生率约为53%,感觉功能障碍约42%,后组颅神经麻痹约30%,括约肌功能障碍约13%。出现严重神经功能缺损的患者中,四肢麻痹11例、偏瘫5例、截瘫1例;另有1例昏迷伴完全性四肢麻痹,另有1例四肢麻痹患者仅能维持坐位,卧位时出现呼吸暂停。此外还可见蛛网膜下腔出血、脊髓空洞及其他相关并发症。

02 背外侧入路策略
巴特朗菲教授在其论文《Dorsolateral Approach to the Craniocervical Junction(背外侧入路至颅颈交界区)》中,系统分析了颅颈交界区各类病变的处理原则,其中重点阐述了枕骨大孔脑膜瘤背外侧入路的具体手术方法及实现安全全切的技术要点。
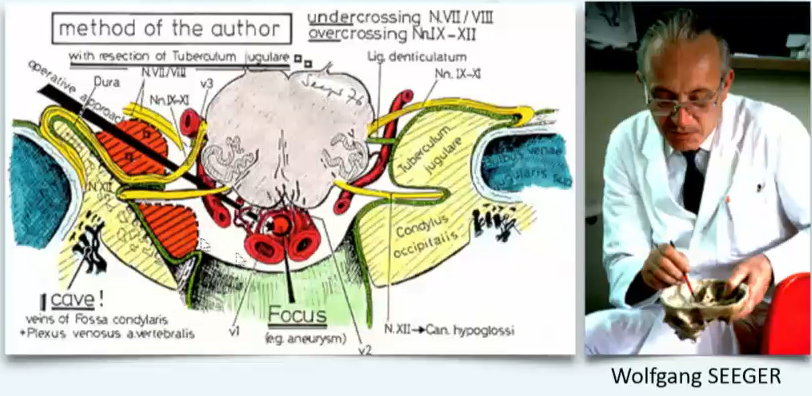
图:INC巴特朗菲教授导师Seeger教授手绘枕骨大孔区
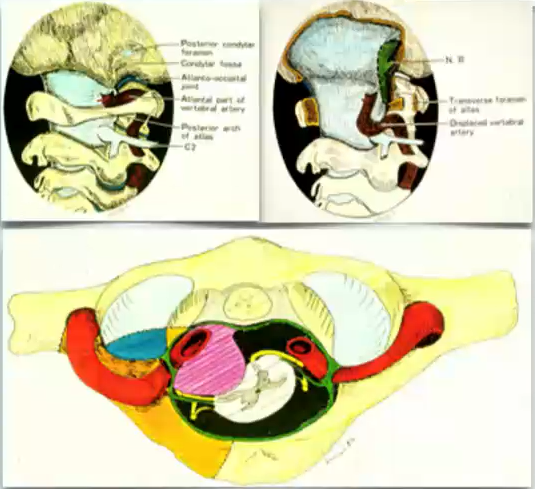
图:巴特朗菲教授及其导师Seeger教授共同绘制,从背外侧、枕下、经髁入路到下斜坡和颅颈交界处的前部。图自Neurosurgery 29 :815-8211991

03 皮肤切口
手术通常采用耳后乳突与后正中线之间的曲线或直线切口,少数术前计划进行颅颈背侧融合手术的患者除外。切开皮肤前,先以含肾上腺素的局麻药(1:200000浓度)浸润头皮。切开筋膜层后,取一片筋膜作为移植材料用于后续硬脑膜的水密缝合。为准确定位切口,在已剃发的皮肤表面清晰标记横窦和乙状窦的走向、乳突尖以及下颈项线。切开后,沿肌纤维方向分离胸锁乳突肌外侧与斜方肌、半棘肌内侧之间的间隙,枕动脉在头夹肌深层予以分离并电凝处理。
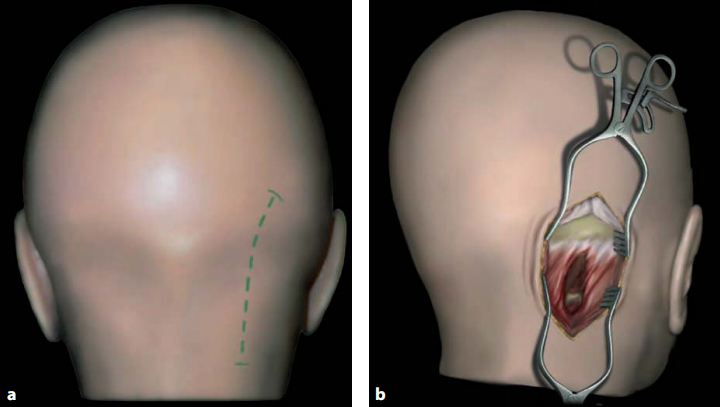
图13.4:轻度弯曲的皮肤手术切口(a)和使用两个自持式牵开器(b)在初始阶段进行的手术暴露
04 C1椎动脉显露
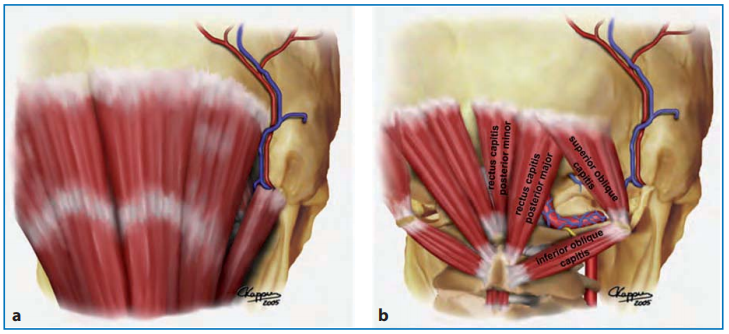
图:颅颈背侧区域浅层肌肉层(a)和深部肌肉层(b)的图示
05 枕骨大孔后缘显露与切除
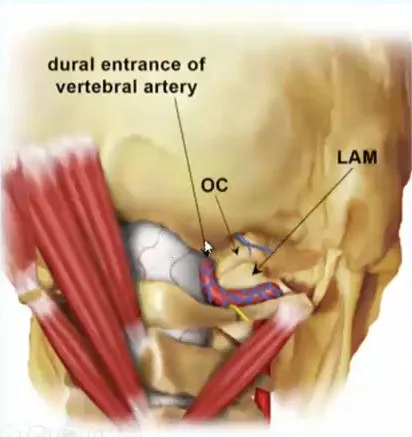
图13.5:经枕髁入路的术野集中在枕骨大孔背缘、椎动脉硬脑膜入口和寰枕关节。
充分显露枕下外侧颅颈区后,开始进行枕下外侧颅骨磨除,使枕骨大孔后缘充分暴露。随后从侧方和下方轻柔分离硬脑膜,将枕骨大孔后缘与硬脑膜分开,清晰辨认乙状窦远端及颈静脉球近端。充分暴露乙状窦内侧部分至关重要——它是定位乙状窦外侧边界的重要解剖标志。枕骨大孔后缘以松质骨为主,厚度近似寰椎椎弓,这与颅颈区的胚胎发育有关。从胚胎学角度而言,部分枕骨由寰椎演化而来,因此枕骨大孔后缘可视作一个改良的椎弓根,命名为"C0"弓。寰枕关节是一个低活动度的椎间关节,与该区域其他关节相似,处理得当不会造成严重问题。导静脉经磨除含骨质的髁状突导管后容易凝闭收缩。使用金刚砂磨钻逐步打开导管,显露至颈静脉球。必要时可同时磨除枕骨大孔后缘及寰椎椎弓。
06 后颅窝开颅与C1椎板切除
完成枕骨大孔后缘(所谓"C0"半椎板切除)并部分磨除枕髁及颈静脉结节后,可获得典型暴露视野;这一暴露可以不包括(a)或包括(b)C1半椎板切除。
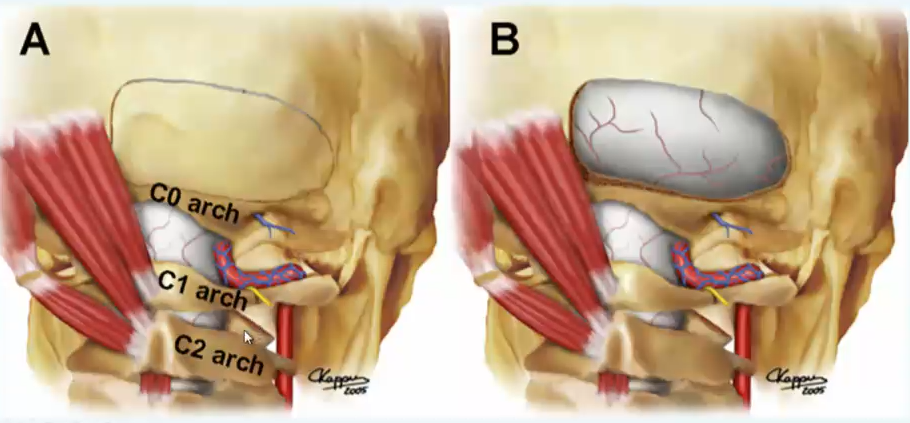
图13.6:图示为骨瓣开颅的轮廓设计。枕下颅骨磨除暴露小脑硬脑膜,而枕骨大孔(所谓的“C0”弓)的背外侧缘保持原位。在操作中,颅骨磨除不一定需要延伸到中线。
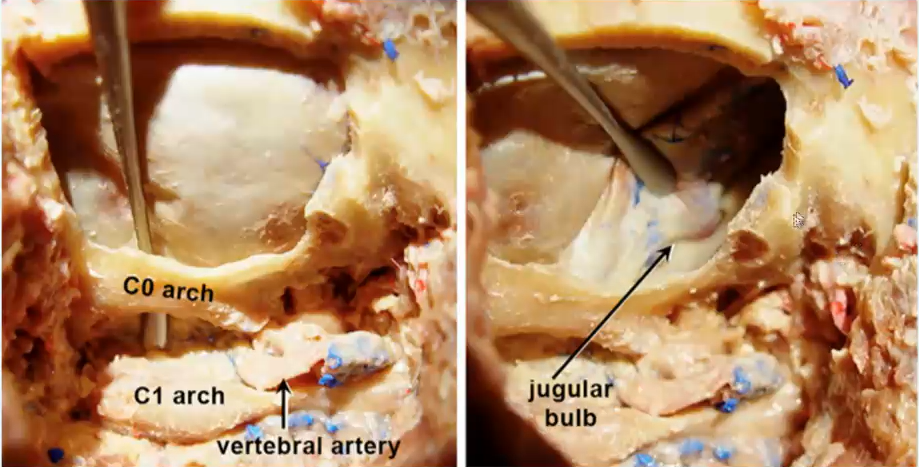
图13.7:尸解显示类似于上图所示的手术视野暴露,枕骨大孔的背缘(“C0”弓)留在原位,将硬脑膜与此缘分离(a)。其余枕骨外侧鳞片、枕骨大孔外侧缘、颈静脉突和寰枕关节内侧部分对应于随后切除的区域,即经髁入路的关键点(b)
07 背外侧入路切除脑膜瘤的操作要点
典型的脑膜瘤常伴有硬脑膜浸润——这是肿瘤血供的主要来源。部分脑膜瘤呈"斑块状"生长;另一部分则仅在有限区域内附着于硬脑膜,且附着面积小于肿瘤直径。两种类型的手术策略有所不同:"斑块状"生长的脑膜瘤出血倾向更强,需要更多术中电凝操作,切除相对容易;而后者的肿瘤更倾向于包绕颅神经IX至XII,并侵犯舌下神经管和颈静脉孔的神经部,使切除难度显著增加。
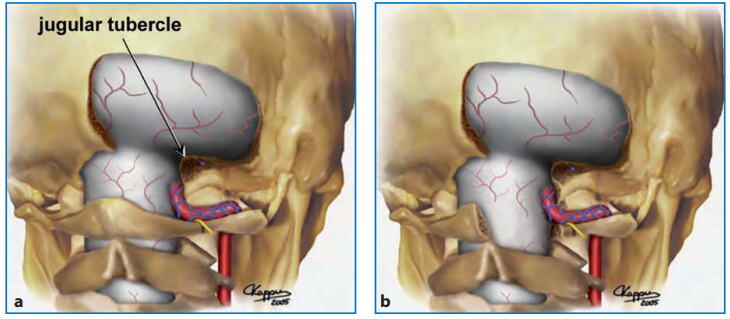
图13.8:切除枕骨大孔后缘(所谓的“C0”半椎板切除术)和部分钻取枕髁和颈静脉结节后典型暴露的图示;这种暴露可以不进行(a)或包括(b)C1半椎板切除术
两种情况下的基本原则一致:首先切开第一齿状韧带,电凝阻断脑膜瘤的血供;随后切除腹侧硬脑膜方向最靠近的肿瘤部分,从而创造一个操作空间,使剩余的背侧肿瘤部分沿从下脑干向硬膜腹侧的方向逐步移动——此过程中应尽全力避免对周边神经造成压迫。
寰枢椎背弓水平通常是神经受压最严重的部位。相比C1半椎板切除,在打开硬脑膜之前先行C1椎板磨除,可有效避免硬膜内操作时对神经造成额外牵拉压迫。
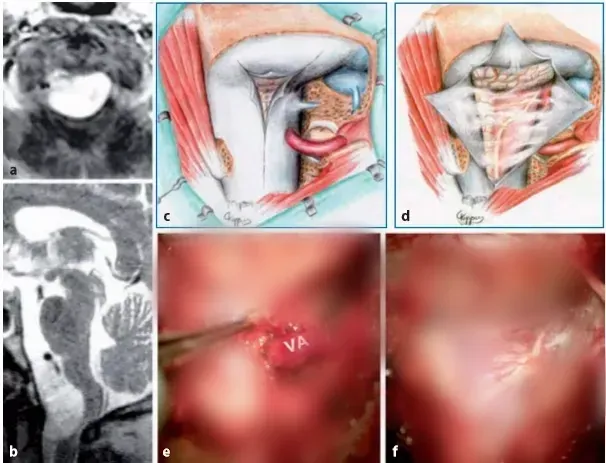
图13.13 a,b术前MR图像(T1-W增强扫描,b矢状T2-W)显示一个大的枕大孔脑膜瘤,该脑膜瘤向背侧生长,严重压迫颈髓。c、图示硬脑膜切开,肿瘤的背外侧和腹侧部分暴露,通过侧面反射硬脑膜和椎动脉的远端V3部分。e、 f相应的术中照片显示通过侧面反射硬脑膜,可以直接接触到肿瘤基底的硬脑膜(VA,椎动脉)
大多数脑膜瘤质地偏纤维化,超声吸引器辅助切除的效果有限。肿瘤碎块由显微切割器处理,而包绕肿瘤的蛛网膜则轻柔切开,以分离小脑后下动脉(PICA)的神经根及其分支,以及引流静脉。在许多病例中,脑膜瘤范围已超过中线并累及对侧椎动脉,切除这些远端部分时必须充分认识这一点,以避免损伤细小血管。对侧舌下神经也可能被肿瘤累及,同样通过蛛网膜切开技术加以保护。
肿瘤主体被切除后,瘤基底需充分电凝凝固,原因有二:一是实现局部充分止血;二是当舌下神经管内受浸润的硬脑膜无法完全切除时,可有效降低肿瘤复发风险。
虽然大多数脑膜瘤同时累及颅内和椎管内两部分,但某些肿瘤仅局限于C1水平。这种情况下,以椎动脉硬脑膜入口为中心的有限硬膜外显露即可满足手术需求。
08 预后评估
枕骨大孔脑膜瘤的预后主要取决于肿瘤切除的彻底程度以及术后并发症的发生情况。文献报告手术死亡率为5%左右。若肿瘤未达全切,复发患者中约5%在术后3至5年内死亡。术前已存在严重神经功能缺损者,术后功能恢复往往较为困难。约60%的患者术后可实现生活自理或从事轻体力工作。因此,提高该疾病手术效果的关键在于早期诊断和早期治疗。
09 手术要点总结
学习颅颈交界区的精细解剖结构;根据肿瘤的具体范围灵活调整手术入路;始终注意保护脊髓前动脉;当脑干与肿瘤粘连紧密时,不应强求全切;禁止在颅神经上进行直接操作;重视硬脑膜的水密缝合。
该33岁女性患者接受背外侧入路手术全切肿瘤,术后6年随访无复发,神经功能状态良好,无任何神经功能损伤后遗症。

- 所属栏目:脑膜瘤
- 如想转载“从颈部剧痛到半身感觉异常,折磨她的元凶竟是颅底巨大脑瘤!如何一刀拆除且不留后遗症?”请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/8071.html
- 更新时间:2026-04-20 10:38:24







