胶质瘤热点答疑|有关手术时机、切除率、并发症、复发
发布时间:2025-11-25 10:20:32 | 阅读:次| 关键词:胶质瘤热点答疑|有关手术时机、切除率、并发症、复发
- [案例]良性又令人害怕?垂体瘤侵袭视神经、压迫脑室,一次全
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
- [案例]“我的天,我做过手术吗?!”海绵窦区肿瘤术后当天,
- [案例]为避免终身依赖呼吸机,我选择接受高难度脑干手术
- [案例][脑干胶质瘤案例]5岁宝宝脑干延髓区占位病变案例
- [案例]INC巴教授“禁区”手术图解案例六 | 全切巨大桥脑海绵状
胶质瘤是儿童群体中最常见的脑肿瘤类型,约占所有儿童颅内肿瘤的50%。此类肿瘤具有高度异质性,其分级范围从良性的WHO I级和II级到恶性的WHO III级和IV级不等。
组织病理学特征与肿瘤定位是影响预后的重要因素,并在很大程度上决定了手术可行性及可能实现的切除程度。对于低级别胶质瘤,外科手术通常作为首选初始治疗,临床医生会力求实现肿瘤全切除。然而,若肿瘤位于神经外科手术困难区域,切除程度往往存在个体差异,有时需要在最大化切除与神经功能保护之间做出权衡。
与成人患者相比,高级别胶质瘤在儿童中的发生率相对较低,但其临床管理仍面临重大挑战。对于大多数高级别胶质瘤患儿,治疗方案必须遵循个体化原则。下文将针对胶质瘤相关的若干热点问题进行解答,内容涵盖手术时机选择、切除率评估、并发症防治以及复发应对策略。
PART 01:手术时机如何选择?
对于大多数胶质瘤病例,若肿瘤体积较大并引发显著占位效应,导致中线结构移位、脑室受压或脑积水时,需尽快施行手术减压以挽救生命。
对于偶然发现、暂无临床症状的胶质瘤患儿,原则上也建议尽早手术干预。因为等待观察可能导致肿瘤进一步增大甚至恶变。在肿瘤早期阶段,其体积较小,对周围正常脑组织的侵袭程度较轻,此时手术更有机会在保全神经功能的前提下实现完整切除。若待肿瘤造成正常脑组织严重损坏后再行手术,即便仍可实施,其疗效将大打折扣。因此,早期手术干预对多数胶质瘤患儿至关重要。
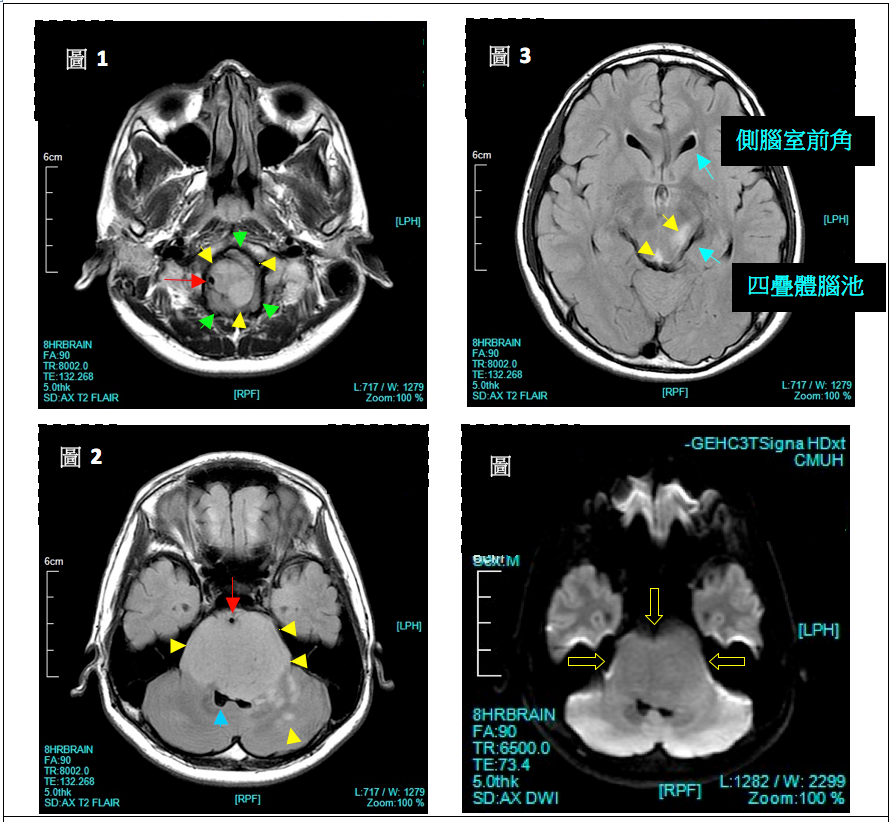
然而,在神经外科实践中,也存在一些需要审慎评估手术指征或存在相对禁忌的情况:
(1)肿瘤位于重要功能区:重要功能区一旦损伤,可能导致患儿终身残疾。因此,当肿瘤累及脑干、丘脑、基底节、语言中枢、运动中枢等关键区域时,手术决策需格外谨慎。手术目标应定位于最大范围的安全切除,重点在于保护患儿的神经功能,但这并不意味着功能保护与肿瘤切除无法兼顾。
(2)弥漫内生型桥脑胶质瘤(DIPG):此类肿瘤通常预后较差。由于其位于脑干核心区域,传统开颅手术风险极高,诊断多依赖临床和影像学特征,手术(尤其是切除性手术)指征极其有限。主要治疗手段依赖放射治疗和化学治疗,目前针对该类型肿瘤的临床试验也在积极开展中。
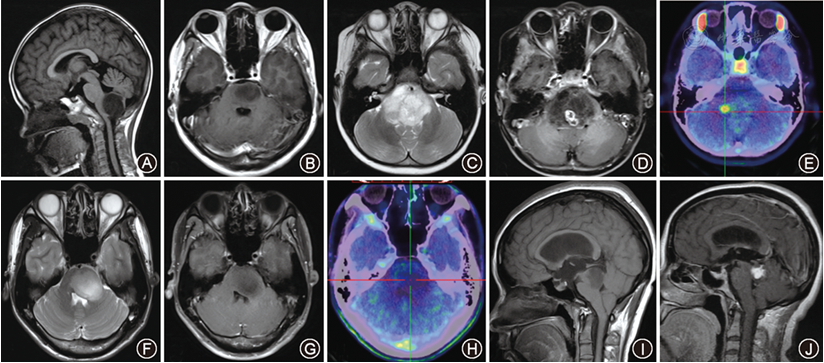
PART 02:手术切除率通常可达多少?
即使患儿的胶质瘤位于功能区,也并不意味着丧失手术机会。手术切除程度主要取决于肿瘤的位置和病理类型。简而言之,胶质瘤大致可分为两种类型:一种为生长于中枢神经组织的局灶性肿瘤,其特点是生长较为局限,与周边正常组织分界清晰,此类肿瘤实现全切除的可能性较大;另一种为弥漫性胶质瘤,肿瘤细胞在大脑或脊髓内弥漫性浸润生长,边界不清,此类肿瘤通常难以达到较高的切除率。
PART 03:如何有效避免术后并发症?
手术过程中,医生会竭力避免损伤正常脑组织以降低术后并发症风险。但有必要区分由手术操作直接引起的并发症与疾病本身进展导致的临床状况恶化。对于前者,手术团队可通过精细操作、应用高科技设备等手段尽力预防;对于后者,部分因肿瘤压迫引起的症状在术后可能得到缓解,但若肿瘤已造成永久性神经损伤,则难以通过手术逆转。同时,即使手术本身未直接导致并发症,患儿术后仍可能因术中出血、凝血功能异常、肺部感染等因素出现神经系统状况恶化,这些情况虽与肿瘤无直接关联,但也属于需要防范的并发症范畴。
现代医学技术的进步提供了多种降低并发症的方法。首先,外科医生、麻醉医生、护理人员等凭借丰富的临床经验,能够预判术中可能出现的并发症并采取预防措施。其次,多项技术和设备有助于降低手术风险,例如术中唤醒技术可通过患儿与医生的实时互动来监测语言等重要脑功能。此外,术中电生理监测、术中超声、神经导航、术中成像及术中磁共振等设备也为安全手术提供了重要保障。
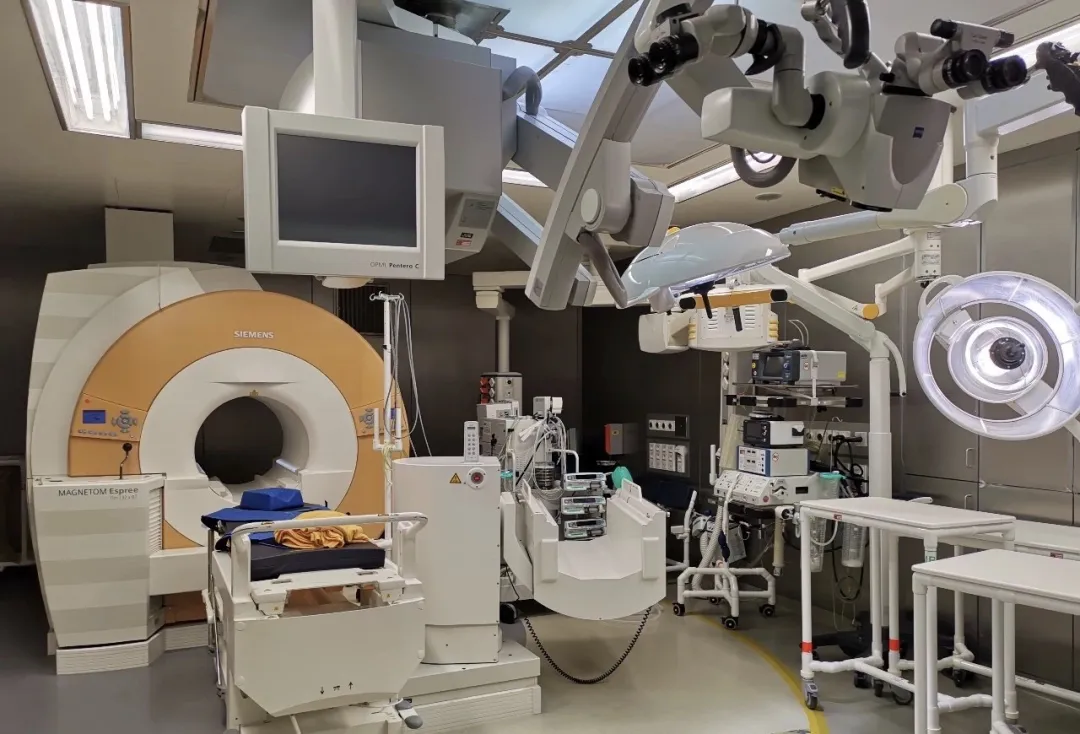
德国INI术中磁共振复合手术室
PART 04:胶质瘤复发后应采取何种治疗策略?
对于未实现全切的低级别胶质瘤或高级别胶质瘤,即使经过手术及放化疗等综合治疗,仍存在一定的复发风险。一旦确诊复发,通常需要由医生团队再次评估,判断是否具备再次手术的条件。若符合二次手术指征,则应积极考虑,因为减少肿瘤负荷通常有助于改善患儿预后。
若暂时不具备手术条件,则需评估后续放射治疗的可行性。该决策通常取决于既往放疗的剂量与部位,以及末次放疗与肿瘤复发之间的时间间隔。
总结
胶质瘤患儿构成了一个庞大的患者群体。总体而言,除少数已明确无手术指征的高级別胶质瘤外,外科手术通常是胶质瘤的一线治疗方案。对于儿童患者,尽早手术尤为重要,因为儿童大脑具有较强的代偿和功能重塑能力,越早干预,患儿的神经功能恢复前景通常越好。
一个专业的医疗团队和一位经验丰富的主刀医生会致力于提高肿瘤切除率,并最大限度降低并发症风险。若无法在保全功能的前提下实现全切,则术后需考虑辅助治疗。若肿瘤复发,二次手术同样具有重要意义,其目标是尽可能减少肿瘤体积,为后续治疗创造更有利的条件。
内容参考:Balogun JA, Rutka JT. Surgery of Intracranial Gliomas in Children. Prog Neurol Surg. 2018;30:204-217.

- 所属栏目:胶质瘤
- 如想转载“胶质瘤热点答疑|有关手术时机、切除率、并发症、复发”请务必注明来源和链接。
- 网址:https://www.incsg.com/jiaozhiliu/7112.html
- 更新时间:2025-11-25 10:15:38







