当眩晕呕吐不止,治疗却要赌上偏瘫风险?她该如何闯过丘脑海绵状血管瘤这一关?
发布时间:2025-11-25 10:14:29 | 阅读:次| 关键词:当眩晕呕吐不止,治疗却要赌上偏瘫风险?她该如何闯过丘脑海绵状血管瘤这一关?
- [案例]60多岁王先生脑干海绵状血管瘤术后2年随访情况
- [案例]女儿用蓬勃的生命力打败了巨大胶质瘤,我们为她骄傲!
- [案例]脑膜瘤如“章鱼”盘踞在脑中,视力模糊、嗅觉减退…不
- [案例]曾患脑干肿瘤,开颅手术后1个月回归校园,拿下“三好学
- [案例]当脑海绵状血管瘤引发严重癫痫,应该先解决哪个麻烦?
- [案例]30+创业精英突陷“耳鸣噩梦”,听神经瘤疑云背后竟是虚
“眼睛向左看时便感到天旋地转,随后右腿乏力,行走时有踩棉花感……”2022年,20多岁的文文未曾预料,一次看似普通的眩晕发作,其背后竟隐藏着位于大脑深部的致命风险——丘脑海绵状血管瘤。
该疾病的危险性在于,若丘脑部位发生出血,可能导致偏瘫、失语甚至意识昏迷等严重神经功能损害。在经历多家医院转诊及多次保守治疗效果不佳后,一场高难度的手术能否帮助她摆脱疾病阴影?
大脑深部的“感觉中转站”:丘脑的解剖与功能重要性
要理解文文面临的临床困境,首先需认识丘脑这一关键结构。丘脑位于大脑最深部,体积约为3×1.5厘米,其50%的表面由内囊结构包绕,毗邻下丘脑、中脑等重要神经中枢。
尽管体积较小,丘脑的功能却至关重要:除嗅觉外,人体所有感觉信号(如温度觉、痛觉、触觉)均需在此进行中继处理后传递至大脑皮层。例如接触热水时产生的“烫觉”或外伤后的疼痛感知,均由丘脑负责信号传递。
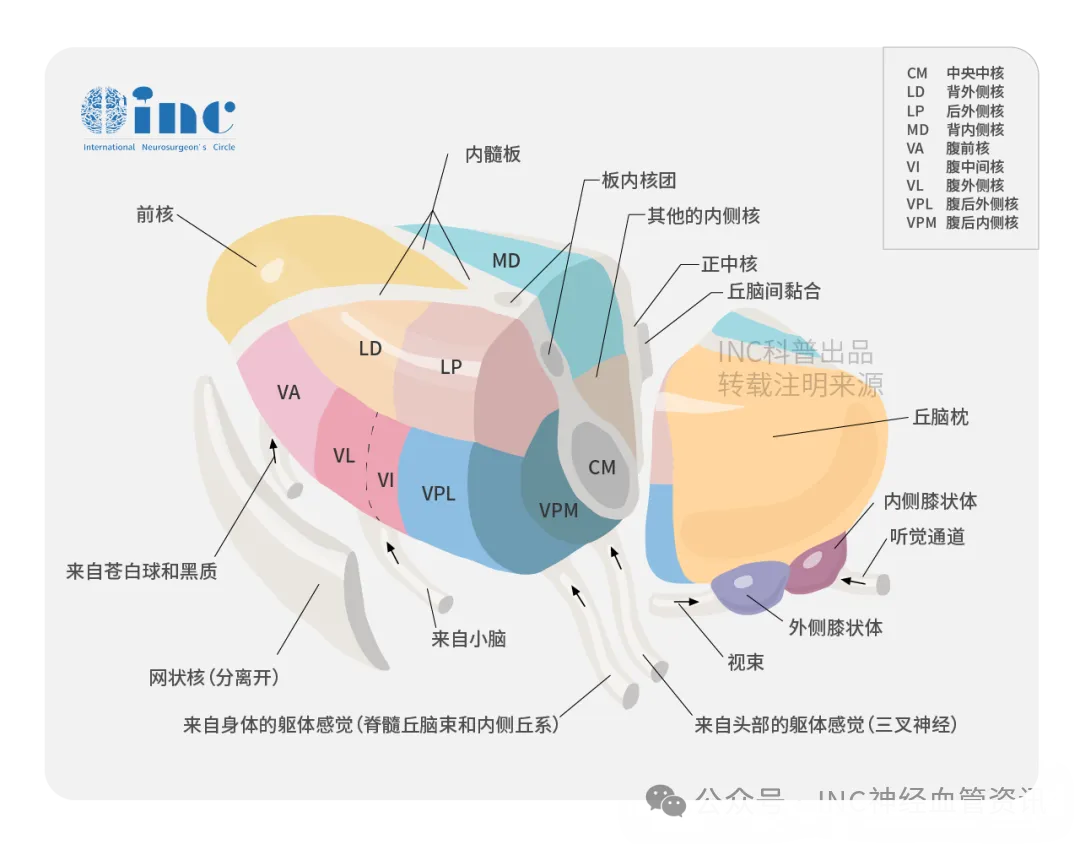
此外,丘脑还参与运动协调、语言功能及情绪记忆的调节,堪称人体“神经信号枢纽”。
正因如此,丘脑区域长期被视为神经外科手术的高风险区域。其周围均为关键功能区,手术中即便出现毫米级的偏差,也可能损伤神经传导通路,引发偏瘫、视野缺损、失语或昏迷等严重后果。
而文文所患的丘脑海绵状血管瘤,作为一种罕见且处理棘手的疾病,在首次出血后再次出血的风险显著增高,每次出血都可能加重神经功能损伤,但保守治疗无法实现病灶根除。
病情进展:从眩晕到肢体无力
文文的病情进展迅速:
2022年3月:首次出现双眼左侧视物旋转性眩晕,影像学检查发现左侧基底节区海绵状血管瘤伴少量出血。多家医院均建议采取保守观察策略,暂不手术。
2022年8月:突发眩晕伴右眼视力明显下降,赴北京就诊。磁共振提示“左侧丘脑基底节占位,海绵状血管畸形合并静脉畸形”,医生给予药物治疗方案,要求半年后复查。
2022年9月:药物治疗效果不佳,眩晕症状加重伴呕吐,右眼视力持续下降,右下肢出现无力,步态不稳,日常生活能力受到影响。
2023年初:再次突发眩晕及站立不稳,复查磁共振显示病灶较前略有增大。但医生仍评估手术风险过高,建议继续保守治疗。
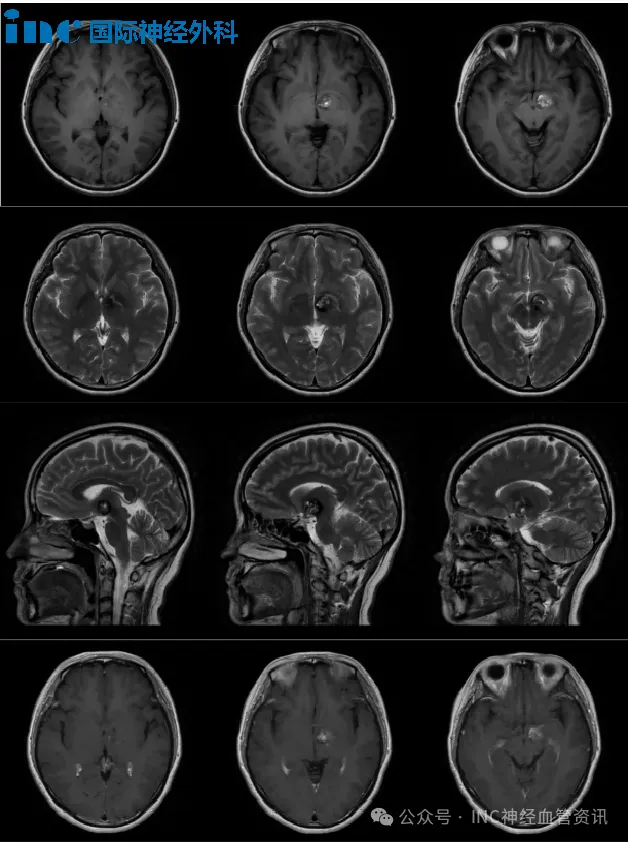
术前MRI
“每次出血都如同经历一次生死考验,我们不敢想象下一次发作的后果——是否会出现偏瘫?能否保留语言功能?”文文与家人陷入困境:保守治疗无法阻止病情进展,而手术又被评估为高风险,是否只能被动等待病灶再次出血?
高风险区域的手术可行性:关键在于精准操作
对于文文这类反复出血、病灶位于关键功能区的年轻患者,手术切除是唯一能彻底消除出血风险、避免神经功能进一步恶化的治疗方案。但手术面临以下核心难点:
解剖位置深:丘脑位于大脑深部,手术路径需穿过多层脑组织,操作空间狭窄;
周围结构重要:病灶周边环绕运动、视觉、语言等关键神经通路,术中需极致保护;
脑组织移位:术中释放脑脊液后,大脑位置可能发生微小移动,影响导航准确性。
在文文一家寻求进一步治疗时,他们联系到INC国际神经外科专家巴特朗菲教授。通过远程视频会诊,巴教授明确表示:“虽然病灶位于关键区域,但基于丰富的类似手术经验,可实现病灶全切,总体风险低于8%,可能出现的副作用(如一过性肢体无力、记忆力波动)均可完全恢复。”

这一评估为文文一家带来了治疗希望。最终由巴教授主刀,国内神经外科团队协作,经额底纵裂自然间隙逐步深入至丘脑病灶区域。经过3个多小时的精细操作,文文脑内的海绵状血管瘤被完整切除,周围正常脑组织及神经通路未受损伤。
康复过程与临床启示
术后恢复情况如下:
术后即刻:文文右侧肢体活动及感觉功能正常,仅出现一过性记忆力减退及反应迟钝(符合术前预估的轻微副作用);
出院时:记忆与反应能力基本恢复,可独立行走、正常交流;
术后4个月复查:行走自如,运动、语言及视力功能均恢复良好,完全回归正常生活与工作。
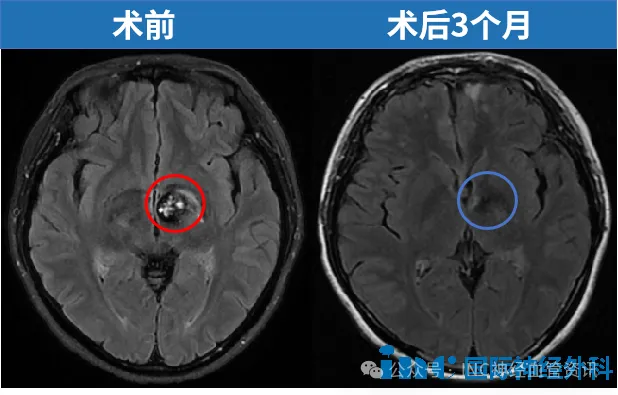
本病例提供以下临床启示:
应重视“轻微症状”:眩晕、视力下降、肢体麻木无力可能是丘脑病变的信号,尤其反复发作时需及时进行磁共振检查;
“手术禁区”并非绝对禁忌:随着显微神经外科技术进步,丘脑等深部病变的手术治疗已成为可能,关键在于选择合适的手术入路及经验丰富的医生;
反复出血者应考虑早期手术:丘脑海绵状血管瘤首次出血后再出血风险增高,早期手术可彻底消除风险,避免不可逆神经功能损伤;
全切是根治关键:手术核心目标是完整切除病灶,可使复发率接近零(仅少数遗传因素所致病例可能复发),术后一般无需额外治疗。手术切除程度与神经外科医生的经验密切相关,灵活的手术策略、娴熟的操作技巧、细致的手术操作及对多种手术入路的掌握,均为实现全切的关键因素。
INC国际脑血管专家巴特朗菲教授简介
INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)教育与技术委员会前主席巴特朗菲教授,现任德国汉诺威国际神经外科研究院血管神经外科主任,擅长大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界区病变的肿瘤切除及神经吻合术,以及各类椎管内肿瘤手术。
巴特朗菲教授曾接受来自欧洲、中东、北非、日本、中国、韩国、新西兰、南非和智利等40多个国家的学术邀请,在全球400余场神经外科学术会议中担任特邀发言人,为世界神经外科发展作出重要贡献,特别是在颅底外科与脑脊髓血管病变的显微外科治疗领域。

- 所属栏目:颅内海绵状血管瘤
- 如想转载“当眩晕呕吐不止,治疗却要赌上偏瘫风险?她该如何闯过丘脑海绵状血管瘤这一关?”请务必注明来源和链接。
- 网址:https://www.incsg.com/huanzhegushi/xueguanliu/7111.html
- 更新时间:2025-11-25 10:07:49







