早治听神经瘤或可保听力、防面瘫
发布时间:2020-03-20 21:15:27 | 阅读:次| 关键词:
- [案例]INC巴教授“禁区”手术图解案例六 | 全切巨大桥脑海绵状
- [案例][脑干胶质瘤案例]5岁宝宝脑干延髓区占位病变案例
- [案例]“我的天,我做过手术吗?!”海绵窦区肿瘤术后当天,
- [案例]为避免终身依赖呼吸机,我选择接受高难度脑干手术
- [案例]良性又令人害怕?垂体瘤侵袭视神经、压迫脑室,一次全
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
听神经瘤是一种良性的,通常生长缓慢的肿瘤,由供应内耳的平衡和听力神经发展而来。这种肿瘤来自雪旺细胞的过度繁殖,雪旺细胞通常包裹着像洋葱皮一样的神经纤维,帮助支撑和隔离神经。每年只有2000-3000个新病例被诊断出来。发病率约为每年10万分之一。大多数(95%)听神经瘤是单侧的,即发生在一侧。大约5%是双侧的,与一种被称为2型神经纤维瘤病的遗传综合征有关。
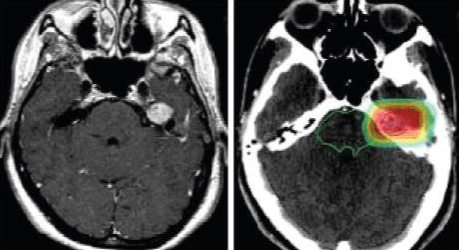
听神经瘤通常发生在内耳道内。这条神经管是一条连接平衡、听觉和面部神经的骨质隧道。这些肿瘤通常在多年的时间里生长缓慢。当听神经瘤变大时,肿瘤压迫听神经。因此,听力损失是90%以上听神经瘤患者的首发症状。耳鸣或耳声也是一种常见的症状。随着肿瘤的继续生长,可能会出现失去平衡、头晕、面部无力或麻木,甚至行走困难。如果肿瘤变大,它较终会压迫附近的大脑结构(如脑干和小脑),并可能危及生命。
早期识别肿瘤
通过适当的测试,现在可以识别1-3mm大小的肿瘤。鉴别可能的肿瘤的一步是由内科医生详细的病史和体格检查。听力测试是用来确认听力或语言理解能力的丧失。如果左右耳听力测试中存在不对称,应进行听觉脑干反应测试(ABR)。ABR提供了电脉冲沿听觉神经从耳朵传到大脑的信息。异常的ABR结果提示听力神经功能差。如果ABR测试出现异常,则需要进行详细的“成像”。
较准确的成像技术是核磁共振成像(MRI)。一个适当的MRI可以识别小至2-3mm的听神经瘤。
听神经瘤的治疗
观察
由于听神经瘤是一种良性的,通常生长缓慢的肿瘤,对一些患者来说,经过一段时间的仔细观察可能是合适的。生长速度平均每年2毫米(1-12毫米/年)。当在老年患者中发现一个小肿瘤时,如果没有急性症状,观察肿瘤的生长速度可能是有意义的。需定期对肿瘤及其周围区域进行MRI扫描,以确定肿瘤的大小是否有任何变化。如果肿瘤没有生长,则继续观察。如果肿瘤增大,可能建议治疗。
听神经瘤的自然历史是未知的。每个肿瘤都有自己的生物学和生长特征。一般来说,听神经瘤被认为是生长缓慢的。当观察被考虑时要回答的关键问题是:这会在病人的剩余寿命的自然过程中引起任何问题吗?通过临床检查和核磁共振扫描的仔细观察,可以确保对听神经瘤的观察是明智的。当患者是老年人时,这种选择是较常被考虑的,尽管在年轻患者中,这不是一个不合理的选择。还需要更多的研究。
手术切除
如果肿瘤超过3厘米,则无法使用伽玛刀进行治疗,并且脑干已经被强烈压迫,因此进行随访毫无意义,建议尽早进行手术切除。早期手术可降低听力损失及面瘫。有几种手术方法可以用来切除听神经瘤。听神经瘤越早诊断和切除,发生严重并发症的可能性就越小。根据患者的意愿、听力水平、其他神经系统症状以及肿瘤的位置和大小,可对不同的入路进行个体化治疗。
*中间窝入路
在中间的窝入路,骨头在耳朵上方打开,覆盖在肿瘤上的骨头被移除。内耳没有进入。因此,听力保存是可能的。中窝入路较适合听力良好的小肿瘤。
*乙状窦后入路
在这种方法中,骨头在乳突骨和内耳后面被打开。这样,肿瘤就从内耳后面被切除了。乙状窦后切除术也有保留听力的可能,可用于大小肿瘤。
*经迷路入路
在迷路入路中,切除耳后的乳突骨,打开内耳。这直接暴露了内听道。这种方法丧失了全部的听力。因此,这种经迷路的方法只用于那些听力损失已经很严重或者肿瘤太大,听力保护不是一个现实的目标的情况。
任何类型的显微外科手术后住院时间为4-7天。建议恢复大约4-6周。
立体定向放射治疗
立体定向放射治疗,俗称“放射外科”,是一种单次放射治疗。使用计算机成像,一个单一的,高剂量的辐射是传递到声肿瘤,同时尽量减少对周围的神经和脑组织的损伤。治疗通常在门诊进行。
立体定向放射的目的是防止肿瘤进一步生长,有时会使肿瘤的一部分缩小。这种治疗方法不能切除肿瘤。后续的影像学研究很重要,因为一些肿瘤在定向辐射后会继续生长。立体定向放射治疗的长期生长控制率尚未确定。立体定向放射治疗肿瘤生长控制在统计学上并没有明显的优于未治疗肿瘤的自然史在相当大的一组患者中:什么也不做。当立体定向放射治疗失败,肿瘤复发,手术通常被认为是更困难的,因此,比以前没有接受放射治疗的病人更复杂。
听力、面瘫一直是听神经瘤手术的较大风险,如何避免以保障的手术质量?
听神经瘤手术是一个对手术操作手法及理念要求较高的手术。切除肿瘤并不难,难的是如何做完手术不造成新的神经损伤,特别是面神经的功能保护和剩余听力的保护。听神经瘤生长位置固定,暴露肿瘤容易,不存在准确定位的问题。问题在于如何在确定原有神经功能毫发无损的情况下完全全切肿瘤,甚至术后听力好转(小的听神经瘤,患者仍有听力的患者)。
如何手术不面瘫?关键是需要在听神经瘤包膜内切除肿瘤,完整剥离肿瘤包膜。另外术中对于面神经供血血管的保护重要,特别是内听动脉的保护,如果因为内听动脉损伤或出血而被电凝后截断,那面瘫几乎成为定局。所以,较好的方法就是保护全部的面神经组织,即尽可能地保护肿瘤包膜外的组织结构,等肿瘤切除完后,面神经的结构自然会显露出来。另外,术中神经电生理监测可以很好避免过多的骚扰面神经,同时可以通过刺激电较,提前预警发现面神经所在位置及区域。这样可以特别注意该区域,更合适避免过多的骚扰可能的面神经组织。
目前国际前沿的针对听神经瘤主要的手术手法:听神经瘤肿瘤膜内切除术,这是一个手术理念指导下的手术技巧。该理念由目前八十多岁高龄的德国的Samii教授提出,至今已有四十余年的历史,目前在德国INI汉诺威国际神经学研究所内得到了高超的展现,Samii教授和Bertalanffy(巴特朗菲)教授都是这一理念的高超技术践行者。而其中的巴特朗菲教授即是INC国际神经外科医生集团旗下国际神经外科顾问团(WANG)的成员。

- 所属栏目:听神经瘤
- 如想转载“早治听神经瘤或可保听力、防面瘫”请务必注明来源和链接。
- 网址:https://www.incsg.com/tingshenjingliu/120.html
- 更新时间:2021-11-25 15:56:41







