弥漫性胶质瘤的外科治疗现状与未来展望——INC国际大咖之Berger教授研究
发布时间:2025-10-29 09:56:35 | 阅读:次| 关键词:弥漫性胶质瘤的外科治疗现状与未来展望——INC国际大咖之Berger教授研究
- [案例]JNS发表德国巴特朗菲教授135例脑干脑桥海绵状血管瘤手术
- [案例]天坛医院手术随访|"无症状"脑瘤需手术吗?术后她实
- [案例]儿子因脑干出血病危,两次120转运,为何医生说法截然不
- [案例]面部“刀割”之痛不再:INC国际福教授全切岩斜区脑膜瘤
- [案例]16岁基底节胶质瘤患者赴德手术,近全切功能区脑瘤
- [案例]研究发现低级别胶质瘤“早期手术”的生存益处
INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、美国神经外科学院前主席、旧金山加利福尼亚大学(UCSF)神经外科系教授兼主席(1997年至今)Mitchel S. Berger教授等人发表研究《弥漫性胶质瘤的外科治疗:当前神经外科管理现状与未来方向》,以下为研究内容简述。


在世界卫生组织(WHO)更新弥漫性胶质瘤病理诊断与分级标准后,北美及欧洲所有主要神经肿瘤学会均推荐将最大范围安全切除作为弥漫性胶质瘤的初始治疗方案。为实现这一目标,神经外科医生应根据术前影像学检查结果与患者功能状态,在可行条件下对低级别与高级别胶质瘤实施超全切除术,并充分运用所有术中辅助技术以最大限度减少术后神经功能缺损。尽管手术入路与技术存在差异,但必须全力识别并保护功能性皮质及皮质下区域。本文作为领域现状的总结性陈述,系统阐述实现弥漫性胶质瘤安全切除的工具与技术,重点分析术中与术后并发症防控策略,并进一步探讨外科切除如何超越传统减瘤目标——通过推动生物学发现与优化局部辅助放化疗方式,开启治疗新高度。
分子时代脑肿瘤分类标准解析
任何关于成人弥漫性胶质瘤外科治疗的讨论,都必须以世界卫生组织2021年发布的脑肿瘤诊断与分类新标准为起点。该版本在诊断判定中更加强调肿瘤的分子特征,因此神经外科医生必须熟悉这些分子标记物以准确判断患者诊断、预后及最终治疗方案。2021版WHO分类标准的重大变革体现在弥漫性胶质瘤分类最显著的改变是取消成人IDH突变型胶质母细胞瘤这一分类。同时,正式确认纯合性CDKN2A/B缺失对IDH突变型星形细胞瘤分级的意义——若存在该缺失,即使组织学表现为低级别,也需诊断为WHO 4级IDH突变型弥漫性星形细胞瘤。少突胶质细胞瘤仍保留2级或3级分类,且必须同时具备IDH突变及1p/19q染色体整体缺失。需强调的是,即使采用新WHO标准,肿瘤分级和病理类型并不改变成人弥漫性胶质瘤的初始手术方案。欧美主要肿瘤学会指南均明确:对疑似弥漫性胶质瘤病变的首选治疗策略仍是最大范围安全切除。因此,对于影像学符合低级别或高级别弥漫性胶质瘤的病变,无需在根治性切除前先行活检获取组织学确认。分子诊断对手术实践的指导价值体现在分子特征权重增加凸显了组织标本基因组测序对精准诊断的重要性。该实践显著降低了诊断者间差异,尤其在标本量有限时能提高诊断准确性。但神经外科医生需明确分子病理检测的组织量需求,特别是在进行小范围切除或活检时。
术前规划:影像学评估要点
手术规划的核心在于影像评估与解读,需重点明确肿瘤与功能区皮质/皮质下结构及重要血管的解剖关系。推荐常规采用高分辨率增强T1加权、T2/FLAIR、弥散加权、磁敏感成像序列进行病变特征分析。需重申的是,虽然肿瘤分级与分子特征影响预后和辅助治疗选择,但所有弥漫性胶质瘤的手术目标始终是在安全前提下实现最大范围切除,即在可行时追求超全切除。功能影像的临床定位方面,弥散张量成像(DTI)与功能磁共振(fMRI)等术前功能解剖影像可整合入手术方案,但不能替代术中电生理监测。DTI虽能预测白质纤维束位置并指导术中刺激映射起始时机,但单独使用无法取代直接电刺激映射。fMRI虽可识别任务相关脑区激活,但特异性与空间分辨率不足以精准定位语言功能区。值得注意的是,基于术前影像预判的功能区在直接电刺激中常被证实并非关键区域。因此,当前基于DTI/fMRI的"连接组"研究尚不能可靠判定功能区或制定切除范围。
弥漫性胶质瘤的手术进展分析
手术策略方面,所有弥漫性胶质瘤的目标是超全安全切除术。数据显示,在辅助治疗不变的情况下,切除程度超过88%后,随着切除范围的增加,生存期逐步改善。在肿瘤体积测量时代,随着对比增强病变切除范围的增加,生存期呈现阶梯式增长,即使在最高切除程度水平也是如此,对比增强病变100%切除比98%切除提供显著的生存获益。分子时代的最新研究表明,对于所有弥漫性胶质瘤,无论其组织学类型、肿瘤突变谱或分级如何,与仅切除对比增强病变的大体全切除相比,残留非对比增强病变最少的超全切除术能提供更优的结局(图2)。事实上,一项大型多中心国际回顾性系列研究证实了超全切除术的价值,即切除超过60%的非对比增强病变或残留非对比增强体积<5cm³。然而,如果患者出现术后神经功能缺损,特别是术后运动功能缺损,积极切除术的益处会减弱或完全消失。图2显示高级别(a)和低级别(b)胶质瘤的超全切除定义。当低级别或高级别胶质瘤复发时,数据表明,如果患者功能状态良好且肿瘤复发适合再次切除,应考虑再次手术。尽管这些患者在先前的治疗方面更具异质性,但多项报告表明,再次手术可以安全进行,并能改善复发患者的无进展生存期和总生存期。国际多中心RANO-Resect联盟最近发表了近700例复发IDH野生型胶质母细胞瘤的结果,发现接受再次切除且残留对比增强病变<1cm³的患者的总生存期优于未接受再次切除的患者。
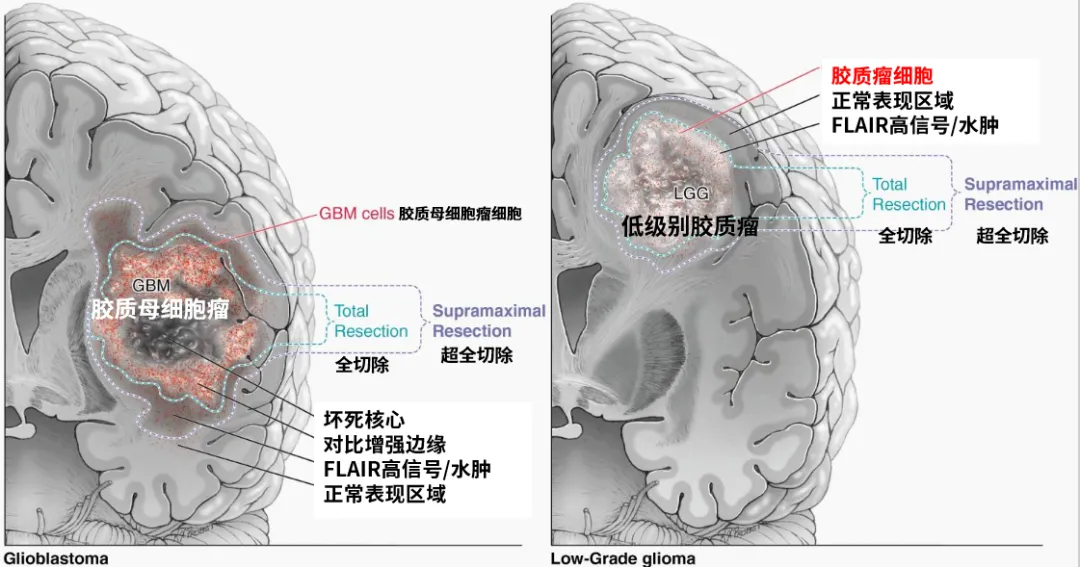
切除边界确定与技术应用
成功识别肿瘤边界与正常脑实质之间的边缘对于胶质瘤的安全最大范围切除至关重要(图4)。新技术和肿瘤标记剂整合到手术室中,促进了术中肿瘤细胞的检测,并实现了更好、更安全的肿瘤切除。目前,实践中尚无技术允许快速、术中检测肿瘤的分子基因型,尽管伪免疫组织化学和测序技术正在迅速发展。虽然弥漫性胶质瘤的手术治疗不因肿瘤的分子状态而改变,但如果靶向治疗对某些肿瘤变得更有效,这种快速的肿瘤基因组学评估可能有助于以个性化医疗的方式定制手术和治疗策略。图4展示术中识别肿瘤边缘的方法。神经导航、DTI、术中超声和映射术中使用神经导航和DTI以提高切除范围(EOR),当这些技术与直接电刺激映射结合使用时,已证明其安全性和切除范围优于单独使用任何一种技术。随着切除的进行,脑移位会降低导航系统和纤维束投影的准确性,这凸显了仅根据术中映射确定的功能停止切除,而非根据术前影像生成的纤维束位置停止切除的极端必要性。术中超声现在可以与导航系统结合,其优势在于能提供关于切除边缘残留肿瘤或切除腔周围小卫星病灶位置的实时信息,可用于在病变细微或小时改善切除效果。肿瘤的超声特征取决于病变类型,胶质母细胞瘤(GBM)的坏死核心呈低回声,低级别病变相对于白质呈稍高回声,使得该技术对大多数胶质瘤具有通用性和有效性;重要的是,切除腔中的血液和空气会妨碍该工具的效用,尤其是在存在胶质增生的复发性病变中。虽然导航超声在切除开始时对于定位皮质下病变特别有用,但在切除结束时通过超声观察到的肿瘤"边缘"常因切除过程中对组织的医源性操作和血液产物而变得模糊。
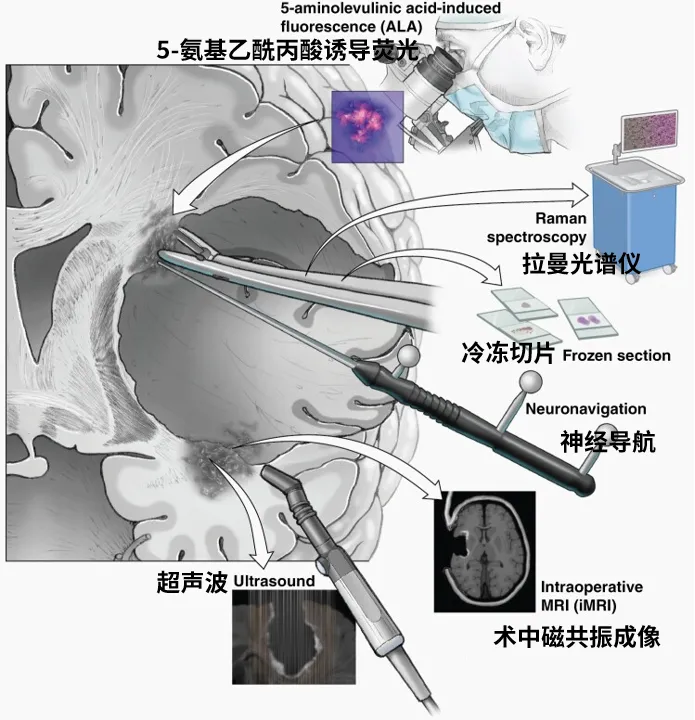
术中MRI的应用价值
术中MRI用于在完成切除和关闭前识别残留肿瘤区域,已在多项回顾性研究和一项前瞻性随机试验(NCT01394692)中被证明,与单独使用传统神经导航相比,能提高切除范围且不增加手术发病率。据报道,iMRI对低级别和高级别病变均能改善EOR。在实践中,iMRI显著延长了手术时间,并增加了手术室和麻醉团队的复杂性。此外,当直接与5-ALA等荧光化合物标记肿瘤进行比较时,iMRI从未被证明能带来更优的EOR。需要更多工作来确定iMRI如何与5-ALA和拉曼光谱等其他快速术中肿瘤边缘检测方法整合,以最终确定iMRI在弥漫性胶质瘤手术治疗中的作用。
术后护理与康复管理
胶质瘤患者的术后管理对于最小化并发症发生率至关重要。预防性干预可侧重于多个因素,包括控制血压以最小化术后血肿风险、短期抗生素预防感染、抗癫痫药最小化癫痫发作风险、使用类固醇减轻脑水肿引起的症状,以及药物预防深静脉血栓形成。尽管关于术后患者管理缺乏随机对照试验,但现有证据可用于指导有效和安全的术后患者护理,并且开颅术后加速康复外科路径的建立正开始为这一实践引入标准。
如果患者出现术后神经功能缺损,特别是急性轻瘫、失语症或失用症,可能需要在急性康复病房短期住院,使患者恢复到能够安全返家并耐受辅助治疗的程度。在此期间,患者接受强化的物理和职业治疗,并可获取必要的设备以改善其在家中的活动能力和生活质量。除了治疗和康复,人们有兴趣利用重复经颅磁刺激等技术来增强可塑性,并有望改善恢复的速度和程度。
研究结论总结
在这篇关于神经外科肿瘤学最新进展的综述中,我们讨论了分子特征在最新弥漫性胶质瘤诊断标准中的预后重要性。接着,尽管手术入路可能不同,我们定义了弥漫性胶质瘤的手术目标,并且近期证据确立了低级别和高级别弥漫性胶质瘤的标准治疗是在安全前提下进行针对性的开颅超全切除术。积极切除术的益处受限于术后神经功能缺损,这凸显了进行这些手术时安全性的极端重要性。我们讨论了多种术中识别和保护功能区、纤维束及网络的手术技术,并解释了为什么依赖术前数据来定位功能是不足够的。我们描述了用于药物递送、肿瘤消融和辅助治疗的新兴技术,这些技术已开始用于新诊断和复发的弥漫性胶质瘤患者,尽管支持这些更新颖方法的数据有些有限。最后,开颅肿瘤切除术后患者的术后管理对于最小化早期术后并发症至关重要。

- 所属栏目:神外资讯
- 如想转载“弥漫性胶质瘤的外科治疗现状与未来展望——INC国际大咖之Berger教授研究”请务必注明来源和链接。
- 网址:https://www.incsg.com/shenwaizixun/6921.html
- 更新时间:2025-10-29 09:49:21







