听神经瘤复发的"七大因素"有哪些?复发了应该怎么治疗?
发布时间:2025-03-11 13:55:18 | 阅读:次| 关键词:听神经瘤复发的七大因素和治疗
- [案例]JNS发表德国巴特朗菲教授135例脑干脑桥海绵状血管瘤手术
- [案例]16岁基底节胶质瘤患者赴德手术,近全切功能区脑瘤
- [案例]天坛医院手术随访|"无症状"脑瘤需手术吗?术后她实
- [案例]面部“刀割”之痛不再:INC国际福教授全切岩斜区脑膜瘤
- [案例]研究发现低级别胶质瘤“早期手术”的生存益处
- [案例]儿子因脑干出血病危,两次120转运,为何医生说法截然不
听神经瘤虽为良性肿瘤,但容易治疗不彻底、反复复发,出现耳聋、面瘫、甚至瘫痪等,严重影响生活质量。
究竟有哪些因素导致听神经瘤复发?
复发还能治愈吗?

1.肿瘤的生长位置和大小
肿瘤残留是造成听神经瘤复发的因素之一,而导致肿瘤残留的因素通常是肿瘤的生长位置和大小。
听神经瘤是起源于听神经鞘的肿瘤,可由内耳道口神经鞘膜起始处或内耳道底,极少真正发自听神经,而多来源于前庭上神经,其次为前庭下神经,几乎都为单侧,两侧同时发生的较少。听神经瘤多与面神经紧密相连,不易分离,尤其对于内听道型听神经瘤,内听道口黏连较为严重,因而导致手术切除难度大、易造成肿瘤残留,且术后极其容易面瘫、听力丧失。此外,大肿瘤易于与神经黏连,术中为保护神经的功能,也易导致神经周围的肿瘤残留。
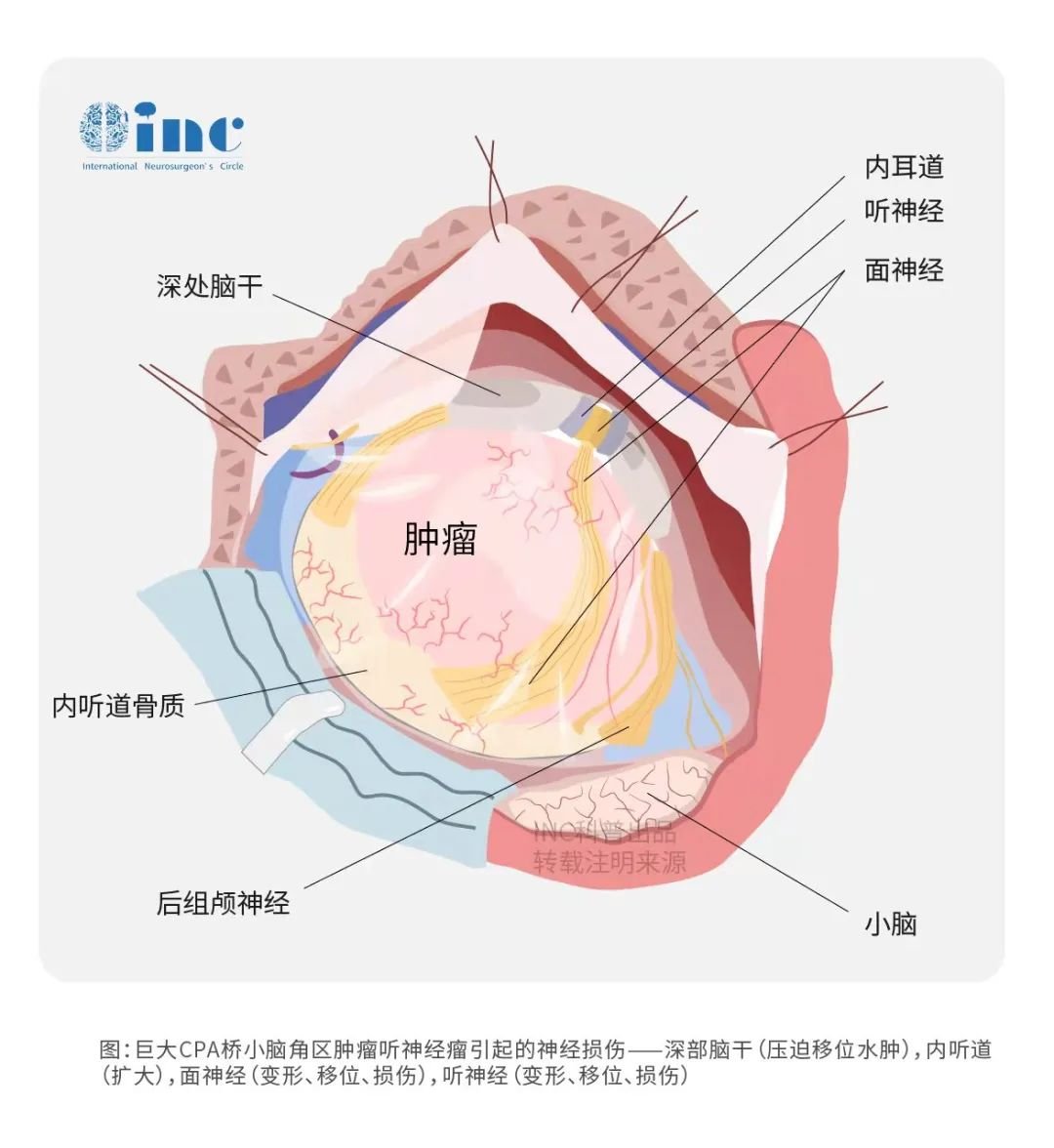
2.手术切除不彻底、存在肿瘤残留
听神经手术切除程度低、有肿瘤残留是造成肿瘤复发的相关因素。有报道显示,残留率越高,复发的可能性就越高。因听神经瘤为良性肿瘤,并不是所有残留的肿瘤均复发,也不是全切的肿瘤不复发,全切肿瘤也有复发的可能性。相关学者长期随访听神经瘤经完全切除、近全切除(切除度≥95%)、次全切除(切除度<95%)的复发率分别为0.3%,5.6%,24%。国内研究显示,经扩大迷路≥98%,肿瘤切除术后无复发。次全切除(残余5 mm×5 mm×2 mm)的复发率是近全切除或完全切除的9 倍。单因素分析,可以确切的说,肿瘤的残留率与复发呈正相关。
另外,有学者认为内听道内T2W1是否存在脑脊液信号影,是否存在周围水肿也是造成肿瘤残留的因素之一。

3.放疗失败、残留复发
在无伽马刀出现以前,手术方式为听神经瘤唯一的治疗方式,伽玛刀对部分小型听神经瘤有一定作用,但是常伴有放射性神经损伤、治疗不彻底肿瘤残留易复发,研究显示听神经瘤大小超过3cm,伽马刀容易造成脑干、颅神经损伤,导致脑水肿、肢体麻木无力、面瘫等,容易复发,建议采用神经外科显微镜下手术治疗。
通俗来说,听瘤做手术还是放疗(伽马刀or质子)?这要看病情条件、能及的就医手术条件,包括肿瘤大小(一般3厘米以内)和生长位置,患者能不能找到经验丰富的医生全切肿瘤并且保留神经功能?放疗虽然不用开颅、不会流血,但不能彻底切除根治肿瘤,做放疗相当于只是把肿瘤暴打一顿、肿瘤并没有“斩草除根”,同时还伴有放射性的损伤等。如条件允许、有较高生活质量要求,更应追求“保听保面的全切手术方案”。
4.不同的手术入路
目前临床最常用的三种手术方式分别为中颅窝路径、经乙状窦后入路、经迷路入路手术。经迷路入路对于大听神经瘤效果较好,但无法直视内听道外1/3 的肿瘤,有时会造成肿瘤残留,复发率也高于前两者。乙状窦入路在保留听力方面具有优势,手术视野清晰,适用于大、中、小各类听神经瘤,能保留面神经及听神经。中颅窝入路的优点为复发率低,但多用于小肿瘤,优点为能直接打开内听道,术野清晰,能清晰的看到面神经与肿瘤的关系,适用于中、小肿瘤,尽管全切除与面神经保留率不断增高,但目前仍然以牺牲听力为代价。
简言之,对于不同类型肿瘤,应选择不同的手术入路。对于听力丧失的患者可使用迷路入路,确保肿瘤的全切除。对于听力尚存在功能的患者,大肿瘤行乙状窦后入路,中小肿瘤行中颅窝路径。

5.听神经瘤的生长活跃度
有研究显示复发听神经瘤囊性变居多,增长较为迅速,较短时间内可出现临床症状。囊性肿瘤的囊液和囊壁中含有的基质金属蛋白会加速肿瘤的囊性变、瘤壁与周围的组织粘连,其内大量CD68阳性细胞可以刺激到血管密度增加与炎性反应。术后囊性听神经瘤残留比实性瘤残留肿瘤生长周期短,且细胞核增殖速度更快,需更频繁的治疗。但普遍认为肿瘤的复发与囊实性无关。
目前,随着病理分子学的发展,术后病理Ki-67提示肿瘤细胞活跃度,Ki-67高应密切随访。随着医疗机构病理科的发展,近年来Ki-67检测已普遍,监测术后Ki-67值,一般Ki-67≥5时密切随访,提示高复发。
6.特定基因突变
有报道显示,显微外科手术治疗听神经瘤术后听力保留的结果差异巨大(0%到93%)。单纯从手术的疗效而言,与同样大小的散发性听神经瘤相比,NF2-听神经瘤的听力及面神经功能术后保留效果要差,手术切除效果亦不佳。这一点与肿瘤的生物学特点密切地相关,因其更倾向于侵袭周边的蜗神经和面神经,产生严重的粘连,神经不易分离,不像单发的听神经瘤那样多数仅累及前庭神经。而且有报道约 59%的NF2病例可同时并发蜗神经和面神经鞘瘤,如在术中不能很好地辨认即会造成术后功能受损。同时,两者的术后复发率亦明显不同。15mm 以下的肿瘤全切术后,NF2-听神经瘤的长期复发率在50%以上,而相应的单侧散发的听神经瘤术后则没有明显复发。
7.肿瘤血供丰富
研究显示,听神经瘤有些实性肿瘤血供丰富,囊实性血供丰富的略差一些。听神经瘤的血供由3 条供血动脉供血,分别为脑桥支及脑膜动脉分支,静脉主要由岩静脉回流至岩上窦。有学者在2008年8 月至2016年8 月对21 例高血供听神经瘤进行手术切除,6例患者全切除,15例因血供丰富造成残留。患者肿瘤血供较为丰富,在手术中,切除肿瘤时,手术视野相对模糊,切除边界肿瘤时为防止误切脑组织相对保守,造成肿瘤残留;手术过程中出血较多,从而造成患者血压下降,从而被迫停止肿瘤切除。这些都是造成肿瘤残留的原因,从而导致肿瘤的复发。

听神经瘤及术后复发还是先寻求显微外科肿瘤切术。切除手术是解决肿瘤占位效应、缓解神经压迫损伤、避免复发高效直接的方式。
术后复发听神经瘤常与周围组织、纤维粘连不清,尤其术后残留经过放射治疗的患者,粘连更为严重。尽管肿瘤与血管神经粘连时,手术难度加大,但在条件允许的条件下,应根据具体病情选用个体化手术入路,减少上次手术造成的瘢痕组织粘连的影响,减小手术难度。
INC巴教授听神经瘤手术关键
1.先进的手术理念
自然间隙微创手术:巴教授善于用无热能、钝性工具,如显微镊、神经剥离弯钩等去钝性分离肿瘤薄膜及瘤外正常组织和神经结构。显微CUSA无牵拉的瘤内减压、切瘤,再慢慢把这包膜剥掉,尽量从脑组织的自然缝隙通道中,把瘤子从一众神经血管丛林中分、剥、切出来,并且很好地利用“打水Irrigation”等操作,避免手术中各种器械来回折腾、热损伤、操作物理损伤等。“打水Irrigation”充分发挥了水和重力的物理原理,让水的重量产生恰到好处的力去分离组织,利用体位优势让术野积水积血自然流出等,尽量做到“不出血、不碰神经、不电凝肿瘤、不电凝血管神经”。
显微CUSA刀手术理念:全球只有少数医者能很好地使用显微CUSA刀(超声刀)进行无损伤、无牵拉式地切除听神经瘤,这要求手术医师对其有良好的控制能力,不误伤神经血管。高程度保留面神经、耳蜗神经,实现术后面神经功能正常、听力保留的手术结果。
内听道磨除术及修补术:术中充分磨开内听道,暴露面神经与肿瘤的关系,是肿瘤全切和保护面神经功能的基础。磨除程度以能全切除内听道内肿瘤为宜,不可过度磨除,避免损伤神经、颈静脉球等,增加手术风险。
膜内肿瘤切除术:由于听神经瘤为蛛网膜内位的结构,面神经、前庭蜗神经位于肿瘤与蛛网膜之间,因此,为了保留面、前庭蜗神经的功能,需进行膜内切除,采用锐性的剪除面、前庭蜗神经的表面肿瘤。对于保护脑干表面的引流、供应血管及其功能十分重要。
2.面神经电生理监测的重要性
听神经瘤术中应全程予以面神经电生理监测,其意义包括:
(1)对面神经的早期定位和精准识别。
(2)肿瘤分离过程中实时预警面神经损伤。
(3)肿瘤切除术后对面神经功能的评估及对术后面瘫的预判。
以下情况通常预示术后面神经功能良好:
(1)<0.05~1mA或0.1V的刺激强度在面神经近端能诱发出EMG反应。
(2)刺激面神经近端诱发的EMG波幅>1000μV。
(3)用同一强度刺激面神经近端所诱发的EMG波幅,术后较术前下降的幅度<50%。
(4)肿瘤切除术后分别刺激面神经近端和远端,其波幅比值>2/3.
一台完美的手术结束后,并不意味着治疗的结束,围手术期更为重要。术后通过积极的面神经康复功能锻炼,能助力患者取得更好的康复效果。
听神经瘤手术治疗总结
在决定听神经手术前,想要术后全切、保面保听,患者在寻求诊疗时不妨放眼世界,参考当前国际国内治疗规范,如果是对于治疗结果有更高的要求,那对于治疗团队也需要提出更高的要求。首次手术决策十分重要,如果首次选择高质量、安全性有保障的完整切除手术,这也意味着患者术后更长时间的不复发、更好的生活质量(少或无神经功能损伤)乃至更长的生存周期。完美的肿瘤切除术省去了大量的ICU护理费用,节省了治疗副作用、并发症的费用,甚至省去了大量的康复费用,病人也能避免这些术后并发症的痛苦,少受罪,早恢复。总体而言,就整个治疗周期和生存周期来说,既获得了良好预后,也节约了总的治疗费用。

- 所属栏目:神外资讯
- 如想转载“听神经瘤复发的"七大因素"有哪些?复发了应该怎么治疗?”请务必注明来源和链接。
- 网址:https://www.incsg.com/shenwaizixun/5080.html
- 更新时间:2025-03-11 13:43:15







