脑膜瘤一般能活几年?超20万名脑膜瘤患者研究数据,揭示生存真相究竟如何
发布时间:2025-10-20 11:08:16 | 阅读:次| 关键词:脑膜瘤一般能活几年?超20万名脑膜瘤患者研究数据,揭示生存真相究竟如何
- [案例]突发性后颈剧痛导致活动与吞咽障碍:一位患者的诊疗经
- [案例]脑干出血被判生存期仅剩1月?延髓海绵状血管瘤术后五年
- [案例]1年生存期的恶性胶质瘤,他如何做到4年未复发且独立生活
- [案例]听神经瘤复发的可能性大吗?7次手术7次复发的他如何摆脱
- [案例]医生都说脑干手术风险太高,22岁的我为什么坚持要开这一
- [案例]1岁宝宝脑干胶质瘤惊险求生!3年无复发,国际大咖如何突
脑膜瘤系最常见的中枢神经系统肿瘤,多数呈良性、生长缓慢,但发病率呈持续增长趋势。世界卫生组织(WHO)依据形态学标准将脑膜瘤分为3级(I级至III级)。基于人群研究估计,约90%脑膜瘤为I级(良性),约10%为II级(交界性),少于3%为III级(恶性)。
脑膜瘤治疗策略包括观察、手术切除联合或不联合放疗等,极少数进展性病例中尝试全身性治疗(目前尚无FDA批准疗法)。对于小型、无症状肿瘤,患者可采取保守观察;对于高级别病变或无法完全切除病例,辅助放疗用于预防进一步生长。
大规模临床研究数据分析
2004-2014年美国国家癌症数据库(National Cancer Database, NCDB)所有诊断为脑膜瘤患者数据纳入分析,共201,765例病例,平均年龄64岁。患者WHO分级分布为:I级24.9%、II级5.0%、III级0.7%,分级未知69.4%。中位生存期为12.6年。接受手术切除患者5年生存率高于未接受治疗患者。放射治疗仅用于不可切除肿瘤,以及在回顾性分析已证明有益的老年人群。


该研究综述中,46.7%患者未接受任何治疗,44.8%接受手术治疗,9.6%接受放疗,0.5%接受激素治疗,0.2%接受化疗。超过40%患者仅接受手术治疗(图1)。不同级别患者中,WHO III级患者仅接受手术比例为42.1%,显著低于WHO I级患者86.4%和WHO II级患者72.7%。与I级患者相比,II级和III级患者接受放疗(分别为22.9%和51.1%)和化疗(分别为0.3%和6.2%)比例显著更高。
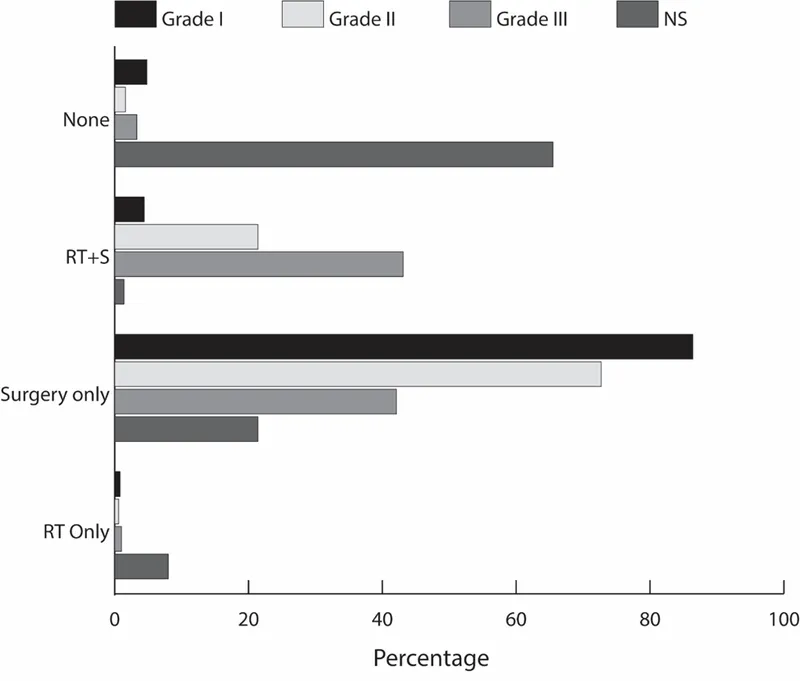
图1:整体治疗情况
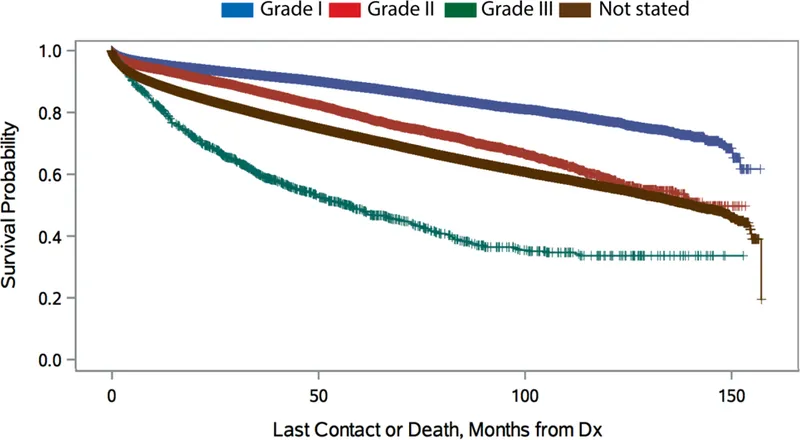
图2:WHO分级生存情况(p<0.001)
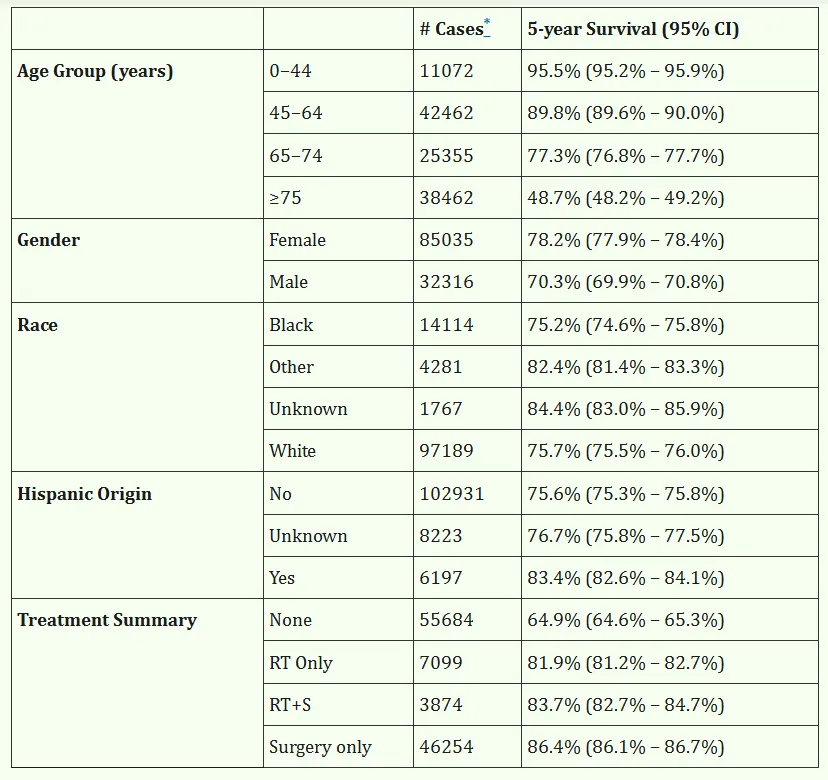
表2:根据NCDB 2004-2014年数据,按选定特征估计的脑膜瘤5年生存率(RT:放疗;CT:化疗;S:手术)
生存率统计分析
根据脑膜瘤患者生存数据统计分析,总体中位生存期为12.6年,不同WHO分级患者存在显著差异:WHO II级患者为11.9年,未报告分级患者为11.7年,WHO III级患者显著缩短至4.7年。因I级患者随访结束时生存率仍高于50%,其中位生存期无法计算。按WHO分级划分的5年生存率分别为:I级88.3%、II级78.8%、III级48.7%,总体为71.9%。这些数据表明脑膜瘤生存率较既往分析报告有所提高。值得注意的是,I级和II级脑膜瘤生存率高于先前NCDB分析报告数据,但III级脑膜瘤生存率较低。

就初始治疗方式而言,接受手术治疗患者5年生存率超过86%。接受手术切除患者5年生存率高于未接受治疗患者。放射治疗仅用于不可切除肿瘤,以及在回顾性分析已证明有益的老年人群。
III级脑膜瘤患者接受辅助治疗的可能性更高,尽管尚无FDA批准化疗方案,仍有6.2%患者将化疗作为初始治疗方案。该比例略低于既往报道的7%,与文献记载一致,即化疗未显示能改善脑膜瘤患者生存获益。仅接受化疗(未接受手术或放疗)患者5年生存率最低(32.7%)。这一较低生存率可预期,因化疗通常用于无法手术切除或不能再接受放疗的患者。
肿瘤本身引起神经损伤取决于肿瘤解剖位置以及是否具有局部侵袭性,因此与生存质量存在重要关联。
不同位置脑膜瘤治疗特点
大脑凸面脑膜瘤
WHO I级大脑凸面脑膜瘤单纯手术切除后预后极佳。大脑凸面脑膜瘤位置表浅,大多可完全切除,很少需要辅助放疗或补救性放疗。Simpson I或II级切除后10年复发率为3%-10%。术后超过10年仍可出现晚期复发,但不常见。Simpson III和IV级切除后进展率显著更高,III级切除后为10%-25%,IV级切除后为33%-50%。MIB-1指数升高(≥3%)和不典型组织学特征也与进展风险增加相关。
颅底脑膜瘤
治疗较困难,由于关键血管结构、颅神经和/或脑干存在,手术风险大,轻微操作不慎可导致严重并发症。对于无法全切肿瘤,术后辅助放疗结合多学科治疗通常结局和预后良好。
岩斜区脑膜瘤案例
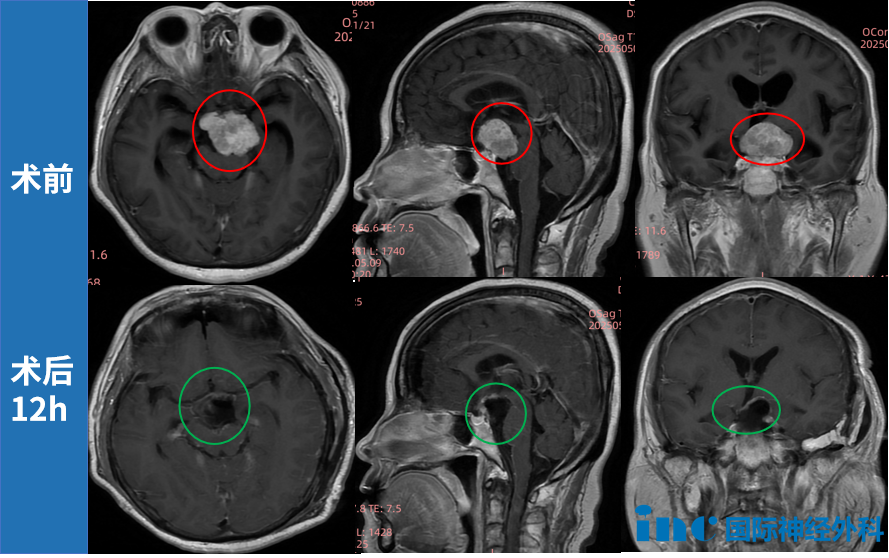
36岁女性患者小宛,体检偶然发现脑膜瘤,肿瘤生长于岩尖区,尺寸约4.5cm,脑干和左颞叶受压。超过4cm肿瘤已属大型,尤其生长于岩尖区。岩尖呈金字塔形,连接中后颅窝及颅底,邻近海绵窦、脑干等"手术禁区"。该区域复杂性与重要血管神经紧密粘连相关,不仅全切难度大,术中牵拉或误操作极易导致神经损伤,引发术后功能障碍如面瘫、听力丧失等,一旦引发脑出血或缺血,可能威胁生命。
因岩尖区复杂深在特征,术前规划和手术入路选择至关重要。教授针对性选择颞下岩前入路(改良Kawase入路)。颞下岩前入路作为颅底外科重要手术入路,优势明显:为大脑斜坡中部至海绵窦区域提供更好视野,显著提高手术切除率;同时降低切除岩尖时对颞叶、脑干或颅神经牵拉损伤可能性,极大降低术后并发症,保障预后质量。该入路特别适用于岩斜区脑膜瘤切除。
最终在北京天坛医院,教授精湛手术操作下肿瘤顺利切除。小宛在ICU停留四个多小时后转回普通病房。
点击阅读:天坛医院手术纪实 | 4.5cm脑膜瘤紧压脑干成功手术,勇敢辣妈的彪悍人生!
鞍区脑膜瘤案例
赵女士因眼前突现黑影查出鞍区脑膜瘤。鞍区即蝶鞍区,形似马鞍,集合垂体、视神经和视交叉、下丘脑等重要解剖结构,属颅底复杂区域之一。肿瘤向前上方推挤视交叉,向前下方压迫垂体柄,向后方压迫脑干,与动眼神经、滑车神经、三叉神经紧密相邻,同时毗邻颈内动脉及基底动脉系统。
面对复杂手术挑战,INC教授术中借助"显微镜+神经内镜"双镜联合技术,在完好保留听力、面神经等重要功能前提下,成功实现肿瘤精准切除。术后病理提示II级,因切除满意,教授随访中建议无需放疗,仅需定期复查。
点击阅读:脑瘤开颅还是经鼻内镜?“双镜联合”术后的她简直不要恢复得太好!
治疗总结与建议
脑膜瘤治疗预后情况、并发症发生率、恢复时间与肿瘤位置、生长特点、术者技术经验等相关联。对于解剖位置复杂脑膜瘤,手术风险高,可操作空间狭窄,易切除不净,损伤神经及脑干,引起瘫痪等后遗症。因此,建议患者寻找具成功手术经验医生进行肿瘤切除手术,争取更佳预后效果。

- 所属栏目:脑膜瘤
- 如想转载“脑膜瘤一般能活几年?超20万名脑膜瘤患者研究数据,揭示生存真相究竟如何”请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/6854.html
- 更新时间:2025-10-20 10:38:48







