海绵窦脑膜瘤的手术治疗,如何突破困境?
发布时间:2021-12-03 15:10:01 | 阅读:次| 关键词:
- [案例]1岁宝宝脑干胶质瘤惊险求生!3年无复发,国际大咖如何突
- [案例]脑干出血被判生存期仅剩1月?延髓海绵状血管瘤术后五年
- [案例]1年生存期的恶性胶质瘤,他如何做到4年未复发且独立生活
- [案例]突发性后颈剧痛导致活动与吞咽障碍:一位患者的诊疗经
- [案例]医生都说脑干手术风险太高,22岁的我为什么坚持要开这一
- [案例]听神经瘤复发的可能性大吗?7次手术7次复发的他如何摆脱
海绵窦区(cs)由于其复杂的解剖结构和在前外侧颅底的不同位置,一直是神经外科医生面临的挑战。恶性疾病的治疗在过去的几十年中有了许多发展,特别是随着放射治疗和放射外科技术的进步。然而,即使在今天,它仍然是一个有争议的话题,较佳的多模态治疗方法仍有待确定。
1965年,帕金森一是一个实现解剖学研究并提出CS手术方法的人。尽管显微外科技术在70年代得到了发展,但人们认为显微神经外科手术在接近CS内部和周围的病变方面达到了较大限度。损伤神经结构以及导致无法控制的出血或术后脑脊液漏的较似乎是一个不可避免和无法克服的障碍。由于多伦茨的解剖工作和他的手术经验,较终形成了一种合理的手术方法,并确定了病变与神经血管结构之间的不同关系。在多伦茨的著作序言中,Yasargyl指出,“毫无疑问,这种类型的显微外科解剖学研究是神经外科百年历史中的新一步”。
一旦这一前沿领域被打开,其他颅底外科医生的经验也被加入进来,我们开始开发不同的方法和新技术来解决这些肿瘤。3,四较近,新的侵入性较低的内窥镜检查路线开始蓬勃发展。这些方法侵入性较小,可以通过两个互补的通道,一个前外侧通道和一个蝶骨通道来治疗肿瘤。
尽管如此,完全的根治性切除或接近完全切除并保留解剖功能的尝试是一项艰巨的工作,甚至是一种幻想。肿瘤、神经和血管之间的密切关系很难克服,是主要的不利预后因素。
放射治疗和放射外科治疗颅底复发肿瘤的作用是众所周知的。
然而,随着立体定向放射外科的逐渐发展,处理CS病理的方法发生了变化。将手术与放射治疗相结合的多模式治疗策略,以及在选定的病例中单独进行放射治疗,已经成为处理这些肿瘤的主要做法。
海绵窦脑膜瘤治疗关键点
在CS肿瘤管理中,需考虑组织学类型、生物学行为、位置、硬膜附着程度,特别是神经血管结构的关系和包裹。生物学行为可以被示意性地分为三类:良性、中度恶性和高度恶性。这种细分可能过于简单,但它可能有助于决策和较合适的治疗策略。在较常见的良性瘤种中,我们发现脑膜瘤、垂体腺瘤和神经鞘瘤。这些肿瘤可能侵入并包围附近的结构。中度恶性肿瘤包括脊索瘤、软骨肉瘤、腺样囊性癌和低度恶性嗅神经母细胞瘤。高度恶性肿瘤包括颅底癌、肉瘤、高级别嗅神经母细胞瘤和淋巴瘤。
脑膜瘤占全部CS肿瘤的41%。它们可以从CS以外的区域开始,随后侵入CS,或者开始进入CS,然后扩散到周围的结构。CS常被眶尖、鞍、蝶骨内侧翼、中窝、梅克尔穴、岩尖和天幕的肿瘤(脑膜瘤)侵犯。这种行为多见于斑块内脑膜瘤。另一方面,发生在CS内的脑膜瘤可延伸并累及上述相同区域,浸润额外或硬膜下间隙和骨。
Sekhar为了评估手术技术难度和风险,并比较不同患者的系列,根据肿瘤累及的CS区域、肿瘤体积和颈动脉受累情况创建了一个分类。根据这一点,在这种病变的处理中,影响风险和患者结果的较重要变量是受累程度——神经和血管的包裹。
脑膜瘤的自然史仍部分未知。尽管估计每年的增长率在2到24毫米之间,一些作者发现大约23%的脑膜瘤(是钙化的)没有生长。
外科管理
CS脑膜瘤的现代治疗方法源于INC国际神经外科医生集团旗下国际神经外科顾问团(WANG)成员Vinko Dolenc教授的解剖学研究和手术经验。Dolenc教授在神经外科手术发展早期,为解决神经外科三座大山之一的“海绵窦区“病变的手术,提出硬膜外磨除前床突技术,提出Dolenc三角以及处理中央颅底区病变的Dolenc入路,著有学科巨著海绵窦区手术,海绵窦病变论坛的创始者,迄今为止被报道海绵窦区手术病例数较多的海绵窦手术教授。

根据他的经验,钻取颞底直至颈动脉管,连同部分切除眶顶并打开视神经管,以及床突切除术提供了一个到达鞍区和海绵体区的较佳途径,几乎没有大脑回缩。此外,床突切除术和视神经管去顶术可以很好地早期控制颈动脉和视神经。
这种方法的变体已经被提出,主要包括去除眶颧弓和向不同方向延伸颅底钻孔。
1997年多伦茨16发表了一个大的手术系列,1050名患者因CS的肿瘤或血管病变而接受手术。他描述了令人鼓舞的结果:7例患者死亡,9例同侧眼失明,25例视力下降,15例短暂性眼球震颤(3例持续),6例因脑脊液漏需要再次手术,820例部分短暂性动眼神经麻痹。总体而言,770名患者恢复了术前临床功能。
这项研究代表了CS手术的一个里程碑。主要基于这一的经验,显微外科技术有了新的惊人的改进。不幸的是,在肿瘤完全切除、术后颅神经缺损和患者生活质量方面的结果并不总是符合预期。此外,复发率也不容忽视。
主要基于对结果的批判性回顾,联合外科手术和放射外科手术方法现在被广泛接受。事实上,通过将不太的手术方法与辅助放射外科手术相结合,这种策略可以在保持肿瘤控制的同时限制患者的风险。
这种新的理念为内窥镜手术开辟了道路:通过经鼻途径,可以顺利地进行部分减瘤、视神经管减压或在无法确定明确诊断的情况下进行活检。
此外,在小的无症状脑膜瘤的情况下,考虑到这些肿瘤的生长速度慢(甚至没有),一种“等待和扫描”的方法似乎是一种顺利的和更合理的策略。
尽管侵略性海绵体内手术的好处实际上是有争议的,一些选定的情况可能仍然需要更的方法。有一些少见的事件(主要是对全部治疗尝试都有抵抗力的复发)就是这种情况,在这些事件中,完全切除颈动脉血管重建的的手术可以被视为一种“挽救疗法”。
VinkoV.Dolenc教授深入剖析不同海绵窦脑膜瘤的手术治疗
中央颅底脑膜瘤,占全部海绵窦区病变的47%。有多的文献介绍这种疾病,不同部位的脑膜瘤需要不同的手术策略。在骨内的脑膜瘤部位比较浅,可以比较轻松的进行切除。以下重点介绍这几种类型:·前床突脑膜瘤,这个类型只需要切除海绵窦外侧比较浅的部分,因为完整切除可能容易引起脑脊液漏。关于这个部位的脑膜瘤,有人将这类肿瘤分成两种类型,一种是累及颈内动脉,一类是不累及颈内动脉。前床突脑膜瘤直到今天我们需要注意的是有部分肿瘤和颅底骨质结构粘连紧密,那么不用强调完整的切除,术后还可以进行放疗。
·中颅窝脑膜瘤,有人也会将它称之为海绵窦的脑膜瘤。其实它是起源于海绵窦的外侧壁,海绵窦是从背侧中线挤压了,肿瘤仅仅累及海绵窦的外侧壁。我们可以很轻松的清除肿瘤,可以很好的保护海绵窦内的神经和血管。因为我们完全不用去暴露去侵及和骚扰海绵窦内的这些结构。这类肿瘤对颈内动脉的影响是很小的。
·鞍旁及其周围脑膜瘤,这是较大的一组类型。从中后颅窝向海绵窦蔓延,不要切的太多,还需要术后辅助治疗。对于肿瘤周围血管部分小部分的残余肿瘤可以用放射外科进行治疗。如果肿瘤有钙化会难切,只能切除海绵窦外侧沿着天幕的肿瘤。
·岩斜脑膜瘤对脑干有压迫,这类肿瘤也可以被完整切除,只要采取合适的入路。Dolenc教授详细交流了一则岩斜区脑膜瘤成功案例:
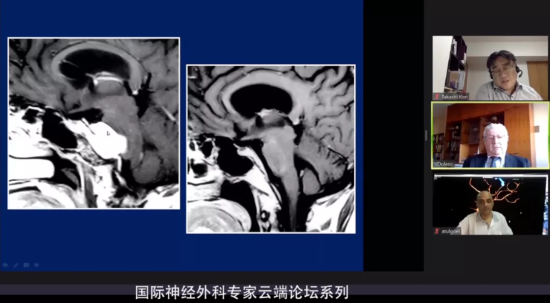
术前术后对照:肿瘤被完整切除
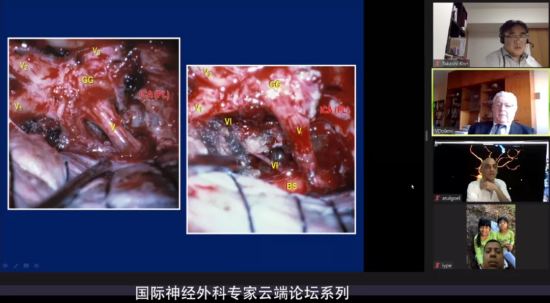
术中:我们将肿瘤从海绵窦外侧壁完整切除,看到了颈内动脉的后环。那么进一步往下挖肿瘤的时候我们暴露了五组颅神经的根部。我们从另外一个方向挖肿瘤,直到我们暴露了外展神经。
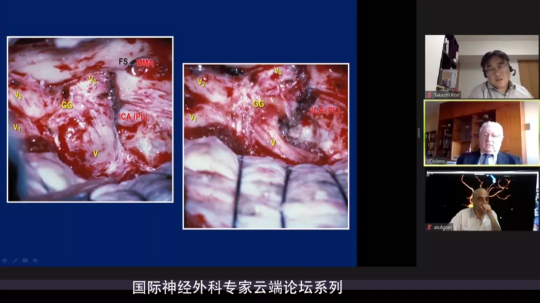
术后:术后脑桥受压迫解除,恢复如常的形态。
·鞍隔脑膜瘤,这是一类比较少且不同的肿瘤。对于这类肿瘤,需谨慎。在这个区域操作需小心,就像在鸡蛋壳上进行打磨一样,不能损伤蛋壳下面脆弱的结构,术中需谨慎小心的处理视神经管里面的视神经。术中磨骨操作为类似这种刷牙的动作,不能像常规那样钻孔,应该将磨头在骨质的表面来回打磨以减少热量对视神经的损伤。
关于VinkoV.Dolenc教授
VinkoV.Dolenc教授擅长治疗:神经外科显微手术(颅神经及周围神经,脊髓,脑血管),颅底及脊髓肿瘤,神经外科疼痛,外周神经系统及脊髓重生,海绵窦:解剖及手术,下丘脑:解剖及手术等各种高难度神经外科手术。实施了几千例神经外科手术:血管瘤、动静脉畸形和几千和海绵状瘤(3000多例)、中央颅底(CSB)脑膜瘤(1000多例)和听神经瘤(600多例)在《国际神经外科杂志》上发表了逾200篇论文。
Dolenc教授发明的手术入路和贡献
- 1、较复杂的中央颅底入路Dolenc入路和方案:海绵窦内血管肿块直接显微外科修复手术,以他的名字命名。对颈内动脉眼动脉段动脉瘤使用硬膜内外联合入路;
- 2、对基底顶端动脉瘤使用经海绵窦-蝶鞍入路;
- 3、海绵窦解剖和手术;
- 4、中央颅底区(CSB)的显微解剖和手术;
- 5、脑动脉周梭形动脉瘤治疗;
- 6、大动脉瘤切除后的小脑动脉内后侧端对端缝合。

- 所属栏目:脑膜瘤
- 如想转载“海绵窦脑膜瘤的手术治疗,如何突破困境?”请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/1357.html
- 更新时间:2021-12-03 15:02:12
- 上一篇:海绵窦脑膜瘤的困境:手术还是立体定向放射外科?
- 下一篇:脑膜瘤复发率高吗?







