听神经瘤一开始治疗失败后怎么办?
发布时间:2021-10-15 10:36:42 | 阅读:次| 关键词:
- [案例]“我的天,我做过手术吗?!”海绵窦区肿瘤术后当天,
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
- [案例]INC巴教授“禁区”手术图解案例六 | 全切巨大桥脑海绵状
- [案例]良性又令人害怕?垂体瘤侵袭视神经、压迫脑室,一次全
- [案例]为避免终身依赖呼吸机,我选择接受高难度脑干手术
- [案例][脑干胶质瘤案例]5岁宝宝脑干延髓区占位病变案例
患者接受一开始治疗的时机称为“一次治疗”。对于脑瘤患者,一开始治疗的方法要正规、合理。医生需要根据脑瘤的大小、部位、组织类型及肿瘤的生物学特性、级别等,采用相应的恰当的治疗方案。
一次治疗对脑瘤患者的预后起着决定性作用。如果一次治疗方案科学合理,患者就可以得到更加满意的预后。但如果一次治疗不当,不仅会给患者带来较大的痛苦和经济损失,还会更容易复发,甚至危及生命。比如听神经瘤,选择怎样的治疗方式,保守、手术还是放疗,都需要有经验的医生做出规范治疗。
既往早期的听神经瘤手术主要是以切除肿瘤,提高患者生存率为准则,但有时可能是以牺牲听力和面神经功能为代价而进行的。随着技术的发展和相关手术设备突飞猛进的进步,听神经瘤手术的成功衡量标准已变成了“尽可能全切”、“不面瘫”、“保留听力”三要素并存。这些都对神经外科医生都提出了较大的挑战。但是很多听神经瘤患者可能面临着一开始手术治疗失败的情况,出现这种情况又该如何应对呢?
以下内容是近期发表的研究报告——《前庭神经鞘瘤初期治疗失败后的补救性切除术和放射外科治疗的结果。Outcomes of Salvage Resection and Radiosurgery Following Failed Primary Treatment of Vestibular Schwannomas》
目的:
评价听神经瘤(VS)初期治疗失败后,补救性显微手术(MS)和补救性立体定向放射外科(SRS)的疗效。
方法:
将对VS进行1次以上干预的患者分为4组:MS+SRS组(n=61),MS+MS组(n=9),SRS+MS组(n=7),SRS+SRS组(n=7),评估结果。
全部患者均接受伽玛刀治疗,剂量在12-13Gy之间。
结果:
共纳入77例患者(84次治疗)。
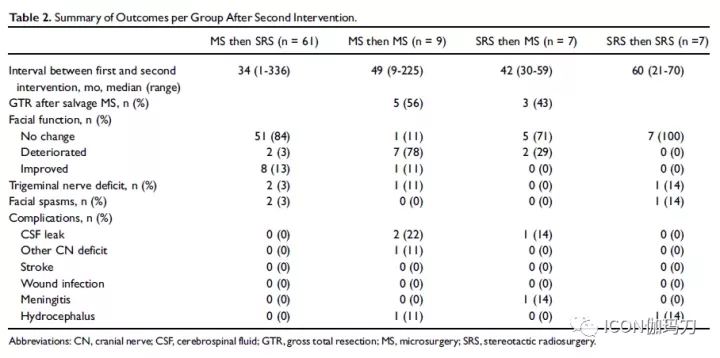
在1组(MS+SRS)中,3%的患者出现面神经功能下降,3%的患者出现三叉神经感觉丧失,13%的患者面神经功能在SRS治疗后逐渐好转。
2组(MS+MS)的面神经功能恶化率较高,但除1例患者外,其余患者的House-Brackmann评分均为II或III级。56%的患者获得了大体全切除(GTR)。当采用不同的术式进行补救性切除术时,GTR更为常见,面神经预后相似。
3组(SRS组+MS组),GTR率为43%,7例患者中2例出现面神经功能恶化。
共有接受过SRS治疗的7例患者后续接受MS。干预之间的中位间隔为42个月(平均41.4个月)。对于大多数病人来说,是在几年的过程中肿瘤进展生长的背景下做出接受MS的决定。7例患者中有4例在肿瘤生长时出现面部麻木,1例出现面部痉挛。
在补充手术时,6例患者采用迷路入路,1例采用RS入路。3例患者(43%)达到GTR。在回顾的手术报告中,补救性MS被描述为比通常更困难,缺乏正常的组织面或“剖面粘连(sticky)”。然而,7例患者中只有2例的面神经功能恶化。一个患者的HB分级从2级上升到4级,另一个患者的HB分级为6级。没有三叉神经障碍或面部痉挛的报告。在术前有面部痉挛的患者中,这些症状在术后得到缓解。1例患者术后脑脊液漏。
4组(SRS组+SRS组)再次照射后均未出现面瘫,1例出现三叉神经功能障碍。
共有7例患者在肿瘤生长的情况下接受了两次SRS治疗。一开始干预前较大肿瘤尺寸(中位数)为22 mm(范围3-28 mm)。干预之间的中位间隔为60个月(平均49.8个月)。中位随访时间为34个月。二次SRS治疗的边缘剂量在10-12Gy之间。这组患者中没有出现面瘫。1例患者出现新的三叉神经(感觉)障碍,1例患者报告(使用肉毒杆菌素治疗)间歇性面部痉挛。只有1例患者听力正常。此外,1例患者在二次接受SRS治疗后出现脑积水,需要脑室-腹腔分流。在二次SRS治疗10个月后,他出现了头痛加重的症状,并做出了诊断。
总共有6例患者需要2次以上的干预:5例患者接受了3次干预,1例患者接受了4次干预。无患者出现恶性病变。自较后一次干预以来,该组的中位随访时间为32.5个月(范围为15-65个月)。

讨论:
目前的研究回顾了我们在对VS的初次治疗失败后的抢救性切除和放射手术的机构经验。总的来说,初次MS和SRS治疗的肿瘤控制率都很好。然而,这两种方法都有可能导致治疗失败,任何二种方法都存在独特的挑战。
手术失败后
MS完全切除后疾病复发是少见的。可能在手术后10年或更晚才会发生,这就是为什么鼓励长期监测的原因。无论是否有意残留,还需要监测残余疾病。当有严重的神经结构损伤风险时,可以采用次全肿瘤切除术,这已经得到了包括我们在内的几个小组的支持。我们试图找出能够鼓励即时SRS与对残余肿瘤采取作比较观察的因素,并注意到年纪轻不是,残余肿瘤的大小也不是因素之一。然而,当回顾进展记录时,初次手术前的肿瘤迅速增大似乎是决定因素,术前肿瘤大小也是如此。一般来说,如果可能,我们会观察残余的肿瘤,这将使肿瘤塌陷到较致密的体积(tumor collapse to its most compact volume),并增加肿瘤死亡。虽然我们不认为面神经麻痹是SRS治疗的禁忌证,但它也允许面神经或其他颅神经的恢复。
手术切除后的SRS治疗的报告显示很好的肿瘤控制率大约为95%,在较近的一项系统综述中显示,术后和后续SRS治疗的肿瘤控制率为93.9%,相关并发症发生率较低。辅助SRS治疗后面瘫是少见的。在20世纪80年代晚期使用高剂量辐射的较老的结果中,SRS治疗后和既往手术的面神经功能恶化率高达23%。然而,从20世纪90年代中期开始使用的SRS治疗剂量来看,新的面瘫是较其少见的。Brokinkel等人回顾了6项MS后SRS治疗的研究,共159例患者。他们发现82.8%的患者在手术后保持了HB 1到2级的面部功能,随后在这些患者中有94%在SRS治疗后保持稳定。此外,与术后即刻相比,17例患者的面神经功能逐渐恢复,这表明SRS治疗并不排除在神经完整的情况下预期有面神经麻痹的恢复。这在我们的病人系列中得到了证实。即使在大囊再生长(macrocystic regrowth)的患者中,我们仍然考虑采取SRS治疗,根据我们的经验,囊性肿瘤对SRS的反应甚至更好。
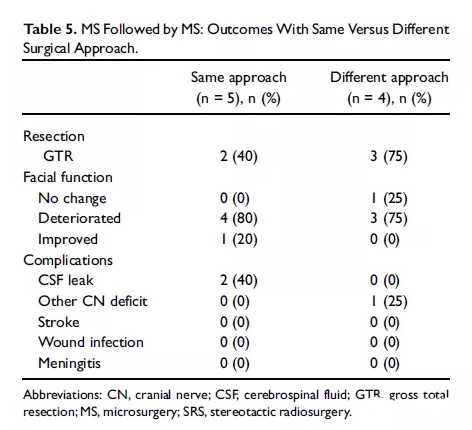
尽管SRS是较常用的方法,补充手术对于复发和残留VS都是可行的选择。如果脑干受压或强烈倾向于手术的患者,这可能是必要的。改良MS的另一个指征是顽固性三叉神经痛,神经减压后可能好转。在补充手术中,我们总是寻找血管压迫的证据。在我们的队列中,接受重复手术而不是SRS治疗的患者较年轻,症状较明显,在考虑二次干预时肿瘤较大。大多数患者确实恢复到HB分级2或3级。在手术方法方面,对于重复MS的较佳方法还没有达成共识。一些小组提倡使用相同的方法,而另一些则建议在没有疤痕的健康组织中使用替代方法。尽管我们的患者数量太少,无法进行有意义的统计分析,但我们倾向于采用另一种方法补充进行MS,以进入未接触过的手术领域,从而避免先前手术相关的瘢痕组织平面。
放疗后的失效
SRS治疗以肿瘤控制率高而闻名。总体而言,特别是GKS治疗之后进一步干预需要约为3%-5%。然而,考虑到使用SRS治疗的肿瘤越来越多,确实会发生数量的失效,可以通过切除或再照射来解决。
重要的是不要将治疗失败与SRS后较初发生的已知肿瘤扩张混为一谈。Nagano等人描述了多达75%的患者出现短暂扩张。人们相信,初始体积的增加是一种常见的现象,随着时间的推移,通常会随之出现退缩。神经功能障碍并不总是肿瘤生长的结果,但可能是辐射本身的结果。这些类型的损伤可能发生在SRS治疗后3至24个月的任何地方。在此期间,建议使用皮质类固醇,而不是求助于补救性手术。半数以上的患者认为放射引起的神经病变会在3至12个月内痊愈,只有在连续成像(通常是2次或更多次磁共振成像)显示肿瘤持续生长或患者因占位效应出现症状时,才应进行SRS治疗后的干预。在我们的患者中,干预之间的中位持续时间为42个月,并且在几个间隔的MRI上发现了持续的生长。
治疗大量VS的中心经常报告SRS治疗后的补救性切除更为困难。然而,这些数据是不一致的。Wise等人回顾了37例SRS治疗后接受补救性MS的患者。在长期随访中,他们发现73%的患者HB评分为1级或2级。总的来说,他们得出结论,为了保持面部功能和防止其他并发症,无论是近全切除术还是次全切除术都是可取的。我们的队列仅包括7名患者,其中3名患者实现了GTR,这是出于上述原因而有意的。如果有必要,应考虑次GTR以保持面神经功能。这可能只是在面神经上留下一小块肿瘤边缘。然而,在某些情况下,根据患者的年龄、再生长速度和肿瘤大小,可能需要更的治疗方法。
对于初次SRS后进展的肿瘤,先前治疗后的挽救性SRS仍然是一种选择。虽然目前文献中报道的患者数量很少,但目前的证据表明该方法具有高疗效和低毒性。大多数研究组会提倡至少等待2-3年才能确认治疗失效,我们的队列就是这样。因此,需在补救性MS和再次照射之间做出决定。如果有脑干压迫的任何临床或放射影像学证据,如果可行,MS是优选的方法。患者的年龄、合并症和个人偏好也可能影响决策过程。
目前,共126例患者中有7例报道再次照射治疗VS。再次治疗的中位边缘照射剂量在11.5-13Gy之间,在全部研究中相当一致。在我们的重复SRS治疗患者中,中位随访时间为34个月后,没有患者需要额外的干预。虽然1例患者出现面神经痉挛,1例患者在二次SRS后出现新的三叉神经功能障碍,但没有患者面神经功能恶化。关于重复SRS还有很多有待发现。
结论:
对于MS术后的复发/残留,SRS治疗是主要的治疗方法,并不妨碍面部功能的恢复。如果需要补救性显微手术,则应考虑另一种方法。对于SRS治疗失效,当需要MS时,次全切除(less than GTR)可能是更好的,再次照射是一个潜在的顺利替代方案。
VS的管理是复杂的,MS和SRS都有治疗失败的可能。MS后可考虑SRS,特别是在肿瘤残留的情况下,以确保面神经功能的保留。面神经预后良好,SRS不妨碍术后麻痹的恢复。既往的MS和SRS治疗后的补救性MS是一种选择,尽管它可能具有手术挑战性,通常保留给有症状的快速增长的肿瘤患者。较后,尽管需要长期随访,但对于正在生长但无症状的小肿瘤应该考虑重复SRS治疗,不良事件发生率较低。
参考资料:doi:10.1177/01945998211039786.

- 所属栏目:听神经瘤
- 如想转载“听神经瘤一开始治疗失败后怎么办?”请务必注明来源和链接。
- 网址:https://www.incsg.com/tingshenjingliu/1177.html
- 更新时间:2021-10-15 10:33:55
- 上一篇:颅内神经鞘瘤能治好吗?预后如何?
- 下一篇:听神经瘤观察、手术、放疗,怎么选?







