岩斜区脑膜瘤手术风险大?显微外科技术概述
发布时间:2020-03-17 23:43:26 | 阅读:次| 关键词:
- [案例]为避免终身依赖呼吸机,我选择接受高难度脑干手术
- [案例]良性又令人害怕?垂体瘤侵袭视神经、压迫脑室,一次全
- [案例][脑干胶质瘤案例]5岁宝宝脑干延髓区占位病变案例
- [案例]INC巴教授“禁区”手术图解案例六 | 全切巨大桥脑海绵状
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
- [案例]“我的天,我做过手术吗?!”海绵窦区肿瘤术后当天,
岩斜区脑膜瘤仍然是外科手术的较大挑战。这些肿瘤以缓慢、持续的生长为特征,在临床表现出来之前就会变得较大。脑干、脑神经和重要血管结构的累及总是使这些肿瘤致命。在上一个十年之前,尝试摘除肿瘤与死亡率超过50%相关,导致许多外科医生得出结论,这些肿瘤是无法治愈的。
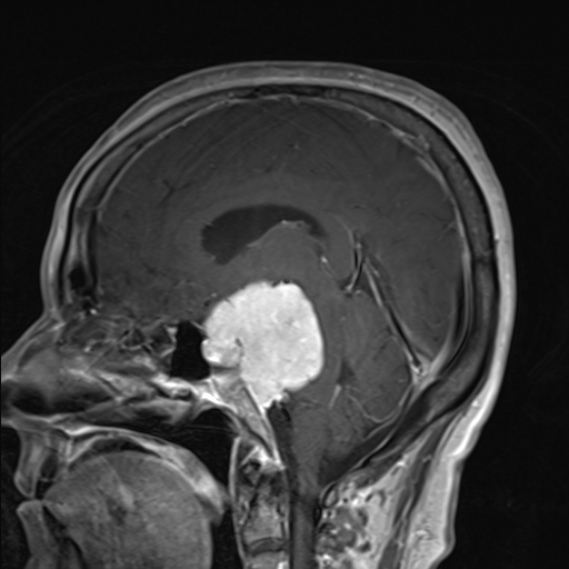
神经影像学的进步和外科技术的改进以及颅底手术的发展好转了手术结果。然而,这些肿瘤仍然是一个较大的手术挑战,其的发病率仍然与手术切除相关。使可接受的发病率成为可能的较重要的外科进展是,开发出了在较大限度地暴露于外科手术的同时尽量减少脑收缩的方法。有几种手术方法可以单独使用,也可以联合使用,它们被设计成从不同的有利位置较大化暴露。选择一种特定的方法或组合是基于对病变的大小、位置、范围以及患者的神经状态的仔细考虑。
岩斜区脑膜瘤分类
岩斜脑膜瘤的分类尚无理想的方法。一个整体的分类方案将包括肿瘤的位置以及评估技术难度和选择入路。Sekhar等人提出了一个有用的方案,该方案基于肿瘤沿斜坡的解剖位置,主要沿着上、中、下斜坡。类似的基于解剖位置和肿瘤范围的方案可以使患者在选择较佳手术方式时更加理性。肿瘤被分为三个区域。上三分之一的肿瘤累及岩尖和海绵窦后,较好通过眶颧入路或川崎入路进行手术。中斜坡水平的肿瘤累及内听道的尾侧至颈静脉孔,较好经岩骨途径进入。下斜坡至枕骨大孔的肿瘤较好用远外侧入路或联合入路。
岩斜区脑膜瘤外科手术方法
由于岩斜脑膜瘤的位置复杂,人们提出了许多手术切除的方法。了解这些病变及其手术解剖,认识到在不进行脑回缩的情况下较大限度暴露是各种颅底入路发展的驱动力。外科医生现在有许多处理这个部位病变的好方法。
入路的选择主要反映了脑膜瘤在岩斜区的位置。肿瘤的大小及其沿斜坡的背-尾侧的范围是决定手术暴露需要的因素。患者的神经状态和手术目标需考虑。手术的目标应该是在可能的情况下进行根治性切除,是在一开始手术期间。然而,如果重要的血管结构被肿瘤包绕,或者重要的静脉结构或脑干被累及,则可能需要进行次全切除和更小范围的入路。
传统上,该部位的肿瘤通过颞下途径或侧枕下途径。为了达到病变的尾侧延伸到后颅窝,颞下经小脑幕路径被开发。Malis提出将颞下入路与枕下入路相结合,获得斜坡及内侧岩源。该入路的修改结合了岩石切开术的选择,导致了幕上和幕下经岩骨入路的发展。这种方法,连同它的多种岩骨切除选择,可以提供整个岩斜区广泛的视野。
小肿瘤位于上斜坡,没有明显的小脑幕下延伸,经额颞侧径路行小脑幕下切除。较近的一项修改包括增加眶颧截骨术,增加了该区域肿瘤的暴露。
显微外科技术如何为多模式治疗提供保障
岩斜区脑膜瘤的少见性、治疗方法的差异以及所报道数据类型的异质性也增加了其复杂性。然而,很明显,显微外科技术和颅底入路的发展,对这些病变的病理和解剖学的更好理解,改进的成像技术的发展,神经监测和神经麻醉,以及放射外科的引入,带来了目前的多模式治疗。目前的共识仍然是尝试根治性切除生长,症状,或更大的肿瘤,与仔细的术中监测和判断。残余生长肿瘤或较小的肿瘤可用放疗治疗。有了这一策略,肿瘤的控制和生存质量的维持可以得到更佳的实现。
技术高超的神经外科医生仍然是治疗中较关键因素
即使在医疗设备、技术如此发达的今天,医生仍然是脑膜瘤治疗中较关键的因素,只有经验丰富、技术高超的医生才能在全切除肿瘤的目标时,同时保护并提高患者神经功能和良好的生活质量。目前国际上,在脑膜瘤的治疗上,国际脑膜瘤协会主席William T. Couldwell教授、国际神经外联合会(WFNS)颅底手术委员会主席Sebastien Froelich教授和国际颅底肿瘤手术教授巴特朗菲教授是较为擅长的。
在脑膜瘤治疗方面,William T. Couldwell教授拥有海量的脑膜瘤成功手术切除及良好预后病例,对于岩斜区、后颅窝等复杂高难度位置脑膜瘤,他仍能根据患者实际病情和肿瘤大小,熟练应用各种现代化高科技手术设备,采取个性化的手术入路实现较大水平的顺利手术切除。
Sebastien Froelich教授对于脊索瘤、脑膜瘤、垂体瘤、颅咽管瘤等都有大量的临床治疗经验,提出了克服脊索瘤的颅底基础方法、鼻内镜和下鼻甲联合皮瓣修复扩大鼻内入路后大面积颅底缺损的手术方法。
巴特朗菲教授作为国际颅底肿瘤手术教授,其脑肿瘤手术技术早已出神入化,就算是“生命中枢”脑干部位的肿瘤,他也有信心进行高切除率手术。巴特朗菲教授在中国医生、患者群也是,曾在中国的一些医院,如天坛、瑞金、华西医院为患者做过手术,手术全程直播让医院医生学习。

- 所属栏目:脑膜瘤
- 如想转载“岩斜区脑膜瘤手术风险大?显微外科技术概述”请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/108.html
- 更新时间:2020-03-17 23:41:35
- 上一篇:蝶骨嵴脑膜瘤好治吗?蝶骨嵴脑膜瘤治疗详述
- 下一篇:大脑镰旁脑膜瘤手术风险大吗?







