突聋是神经瘤的几率大不大?如何确诊?
发布时间:2022-09-20 21:19:02 | 阅读:次| 关键词:神经瘤
- [案例]INC巴教授“禁区”手术图解案例六 | 全切巨大桥脑海绵状
- [案例]良性又令人害怕?垂体瘤侵袭视神经、压迫脑室,一次全
- [案例]为避免终身依赖呼吸机,我选择接受高难度脑干手术
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
- [案例][脑干胶质瘤案例]5岁宝宝脑干延髓区占位病变案例
- [案例]“我的天,我做过手术吗?!”海绵窦区肿瘤术后当天,
突聋(SSNHL)定义为20分贝(dB)的快速发作的感音神经性听力损失,影响72小时内发生的至少2个连续频率,原因不明。据报道,SSNHL的发病率为每100,000人中有5-20人,在美国每年大约有66,000个新病例
本文有1489个文字,大小约为7KB,预计阅读时间4分钟
突聋(SSNHL)定义为≥20分贝(dB)的快速发作的感音神经性听力损失,影响72小时内发生的至少2个连续频率,原因不明。据报道,SSNHL的发病率为每100,000人中有5-20人,在美国每年大约有66,000个新病例。日本的一项流行病学调查显示,SSNHL的发病率为每100,000人中60.9人。在中国,SSNHL的患病率近年来一直呈上升趋势,但缺乏大样本的流行病学数据。对于患有SSNHL的患者,超过90%的病例是特发性的,其余的是由于诸如听神经瘤、中风、恶性肿瘤、梅尼埃病、外伤、自身免疫性疾病、梅毒、莱姆病和外淋巴瘘。
听神经瘤(AN)是一种良性肿瘤,起源于内耳道(IAC)内耳蜗前庭神经的上前庭支或下前庭支,并生长到小脑桥脑角(CPA)。感音神经性听力损失是AN患者的主要表现,AN患者偶尔可以以SSNHL为初始症状。根据先前的研究,在患有SSNHL的患者中,AN的报告患病率范围为1.8%至5.2%。随着磁共振成像(MRI)的日益广泛使用,在SSNHL患者中发现了比预期更多的AN患者。MRI被认为是AN影像诊断的金标准。与此同时,听觉脑干反应(ABR)试验被用于SSNHL患者的初步评估,如果合适,它对大于10mm的大小。AN是在SSNHL患者中较常观察到的MRI异常。根据美国耳鼻咽喉-头颈外科学会(AAO-HNS)指南,MRI或ABR应用于SSNHL患者的耳蜗后病理学评估。
先前的研究发现,在较初表现为SSNHL的患者中,皮质类固醇治疗可以好转听力并且通常在进行MRI之前进行药物治疗。因此,一些医生可能认为对类固醇治疗有反应的SSNHL患者可以合适地排除AN的存在,这导致了诊断的延迟。由于少部分SSNHL患者的听力损失是由AN引起的,因此临床上也容易出现误诊和漏诊。
听神经瘤是成人较常见的后颅窝肿瘤,占全部颅内肿瘤的6-8%,占CPA肿瘤的80%以上。AN患者的早期症状主要是单侧感觉神经性听力损失、耳鸣和眩晕。10-20%的AN患者在其病史中的某个时间点会发生SSNHL,但在SSNHL患者中AN的发生率稍低。我们总结了以前的研究,其中在SSNHL患者中检测到AN表3患病率从1.8%到5.2%不等。在我们的研究中,非霍奇金淋巴瘤患者中AN的发生率为0.7%(10/1383)。感音神经性听力损失是AN患者的主要表现,并且经常伴有耳鸣。在目前的研究中,90%(9/10)的an患者以SSNHL为初始症状并主诉耳鸣,这与先前研究中报道的AN患者耳鸣发生率(51–92%)一致。即使耳鸣是一种非特异性症状,临床医生仍应警惕单侧SSNHL和耳鸣患者,以避免漏诊。同时,没有伴随症状并不能排除肿瘤的可能性。
作为诊断的金标准,MRI是优选的检查,并且可以提供精确的肿瘤特征、手术计划和治疗后评估。高分辨率MRI可以检测位于内听道的小于1cm的肿瘤,并与其他肿块相鉴别,如面神经鞘瘤、脑膜瘤、表皮样囊肿、蛛网膜囊肿、动脉瘤和转移瘤。根据以前的研究,结合T1加权和T2加权磁共振成像,可以成功诊断AN,并以96-全切的灵敏度和88-93%的特异性将其与其他病变区分开来。MRI被认为是CPA病变(听神经瘤、脑膜瘤、三叉神经鞘瘤、表皮样囊肿等)的较好的无创性评估。磁共振的高对比分辨率和多平面能力有助于确定病变的部位和范围以及特征信号。较近的一项研究发现,与使用对比剂的T1加权MRI相比,高分辨率T2加权MRI以90%的灵敏度和99.5%的特异性检测CPA病变。
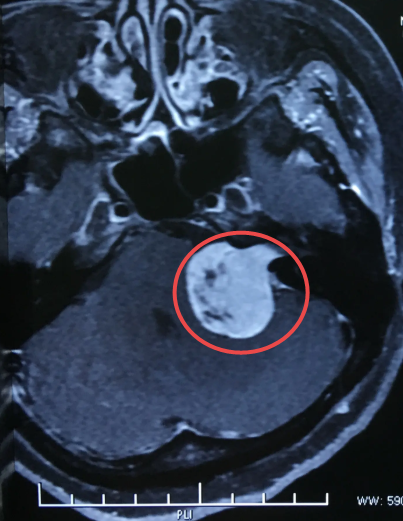
除了MRI之外,ABR也被广泛用作AN诊断的筛选程序,是在MRI不可用的情况下。我们知道ABR测试有局限性。据报道,ABR诊断AN的灵敏度在63%至97%之间,然而,对于小型AN,其灵敏度下降至8%至42%,并且当听力损失在2000至4000Hz频率下超过80dB时,ABR是不可能的。较近的一项建模研究发现,在MRI之前使用ABR节省的成本似乎并没有超过在使用独自MRI。因此,对于SSNHL患者,我们建议ABR和MRI联合应用,以提高检测的准确性,防止误诊和漏诊,特别是对小AN。
先前的研究已经指出,AN患者中的SSNHL的发病机理涉及相邻耳蜗神经的机械压迫,基于这样的推测,即负责中频听觉的神经纤维处于对肿瘤压迫更敏感的位置。虽然由于神经压迫导致的听力损失理论上是进行性的,但是肿瘤的突然增大(例如,出血或囊性变)可能会压迫耳蜗神经足以导致突然的听力损失。然而,据报道,肿瘤大小与听力损失的程度无关,肿瘤大小与SSNHL发病率之间的相关性也有争议。在这项研究中,我们发现肿瘤大小和听力损失程度之间没有明显的相关性。此外,肿瘤的大小和听力图的配置也无关。这些结果与之前的其他研究一致。
许多研究观察到,在皮质类固醇治疗后,一些患有SSNHL的AN患者出现听力恢复,并报道了16.7%至44.4%的恢复率。众所周知,不同类型听力图配置的SSNHL患者在听力恢复方面存在明显差异。几项研究发现AN患者中SSNHL的恢复率也与听力图模式相关。2021年,Wasano等人揭示了具有U形听力图的患者的听力恢复明显大于具有其他听力图形式的患者,并且恢复率随着患者SSNHL发作的增加而降低。
2017年,Cho等人报道,在SSNHL患者中,非肿瘤性病变(迷路内出血和迷路炎)的治疗反应比AN差。听力恢复可能是由于皮质类固醇治疗引起的肿瘤水肿消退和/或肿瘤本身或肿瘤附近出血的吸收。在目前的研究中,25%(2/8)被诊断为AN的SSNHL患者在药物治疗后表现出听力恢复。这一比率与之前的研究一致。这些发现表明,对皮质类固醇激素治疗的治疗反应并不排除AN的存在,全部SSNHL患者都应接受MRI检查,以防止误诊和潜在治疗的延误。
结论
MRI是诊断小AN较合适的检查方法。这项研究表明,这些患者的听力损失可以通过皮质类固醇治疗得到好转。因此,我们建议全部患有SSNHL的患者,无论药物治疗是否对听力损失有反应,都应进行MRI检查以排除AN,避免因漏诊而延误治疗。此外,ABR作为一种合适的筛查手段,对AN的诊断也有重要意义。

- 所属栏目:听神经瘤
- 如想转载“突聋是神经瘤的几率大不大?如何确诊?”请务必注明来源和链接。
- 网址:https://www.incsg.com/tingshenjingliu/2089.html
- 更新时间:2022-09-21 14:07:17







