脑瘤放疗后复发,还侵入海绵窦,神外大咖如何找到手术新通道?
发布时间:2026-04-25 10:38:58 | 阅读:次| 关键词:脑瘤放疗后复发,还侵入海绵窦,神外大咖如何找到手术新通道?
- [案例]无症状不等于无风险:隐匿性脑瘤突发昏迷,如何把握手
- [案例]准妈妈不幸患脑干海绵状血管瘤,与死神抗争、生命和骨
- [案例]脊髓肿瘤手术中的瘫痪风险评估与较佳手术时机的选择
- [案例]12年脑干肿瘤终得国际脑瘤专家手术切除
- [案例]脑瘤患儿不能轻易开第二刀,是真的吗?
- [案例]颈部触及搏动性肿块,检查发现“潜在危险”的动脉瘤!
海绵窦及其周边区域的脑肿瘤病变,被公认为神经外科手术中“技术难度最高的”领域之一。该区域神经与血管交错分布,解剖结构高度复杂,涉及多支颅神经、重要脑动脉、巨大静脉丛以及脑干结构。
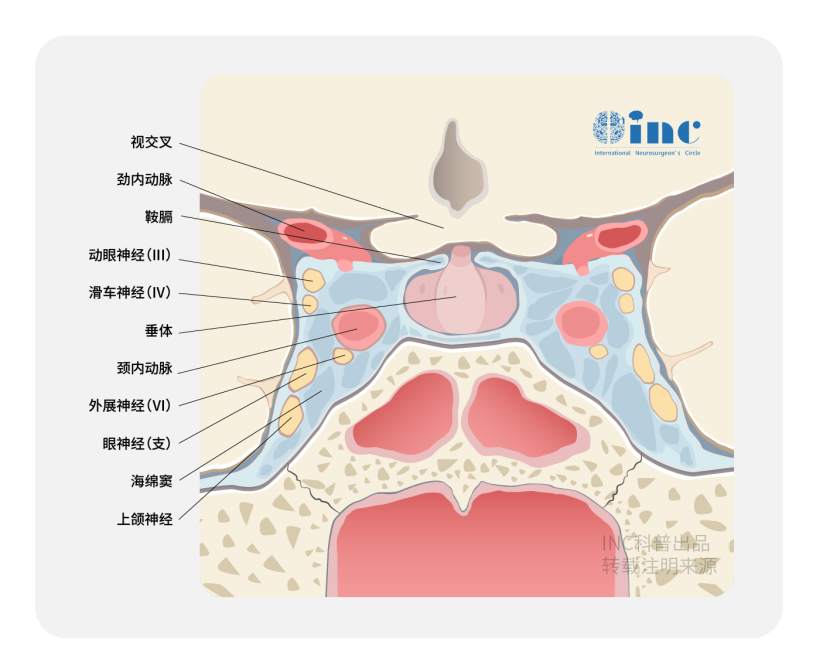
蓝色部分为海绵窦
海绵窦三角解析
继二十世纪六十年代Parkinson教授的开创性工作之后,针对海绵窦的外科研究兴趣在八十年代达到了顶峰。
对海绵窦三角的解剖学研究,其核心目的在于探索如何安全地进入海绵窦区域,以及如何利用这些三角区域为直接手术提供操作视野。
已有文献报道了10个不同的三角区域,它们能够为安全进入海绵窦(或后来所称的鞍旁间隙)内容物提供手术通道。这些三角包括床突三角(前内侧三角或Dolenc三角)、动眼神经三角(Hakuba三角)、滑车上三角(旁正中三角)、滑车下三角(Parkinson三角)、前内侧三角(Mullan三角)、前外侧三角、后内侧三角(Kawase三角)、后外侧三角(Glasscock三角)、下内侧三角以及下外侧三角。根据病变的具体类型、鞍旁间隙受累范围及手术目标,通过其中一个或多个此类三角的入路被应用于手术切除。后来,由于这些通往鞍旁间隙病变的各种入路常伴随较高的致残率,促使医学界重新评估这些技术的适应症。随后,鉴于治疗该区域主要为低级别或良性病变时风险获益比不佳,这些通往鞍旁间隙的经颅入路逐渐被放射外科技术边缘化。
当深入了解海绵窦三角时,便会发现这些三角区域镌刻着神经外科历史上众多星光闪耀的名字。每次审视,都仿佛能让人感受到这些神经外科巨匠们所取得的辉煌成就。
其中,Dolenc前内侧三角是以世界知名的Dolenc入路和Dolenc三角创始人Vinko V. Dolenc教授(1940-2025)的名字命名的。Kawase后内侧三角则是以世界神经外科高难度手术入路Kawase入路的发明者、日本专家Takehsi Kawase教授的名字命名。
此外,还有4个三角以“Fukushima”命名,分别是上三角、后下三角、道前三角、道后三角。这些三角是由福岛式键穴手术(亦称锁孔或钥匙孔手术)的发明者Takanori Fukushima(福岛孝德)教授(1942-2024)发现并命名的。上述三位顶尖专家皆是INC国际神经外科医生集团旗下世界神经外科顾问团的成员。
在此之后,年轻一代的神经外科医生也在持续深入研究海绵窦这一复杂区域。
才俊独绝,世无其二,这句古语常用于赞美杰出的青年才俊,而将其用于形容INC福洛里希教授也颇为恰当。
随着内镜经鼻入路技术的发展,处理鞍旁间隙病变的适应症被重新定义。多项研究明确了进入此区域的各种手术入路及所能获得的暴露范围。此类手术通道的定性解剖原理已得到较为充分的阐述。然而,关于其具体尺寸大小及可重复性的详细解剖学著作发表较少;关于其临床应用,包括有效性、安全性及适应症,则所知更少。
基于他们深入的解剖学研究和丰富的临床经验,福洛里希教授等专家重新审视了内侧通道,特别是鞍壁外侧与颈内动脉内侧之间的通道。
下面这一例位于海绵窦内侧的复发垂体腺瘤病例,可以具体阐释如何通过内侧三角通道的内镜入路进行肿瘤切除。

复发垂体腺瘤侵入海绵窦的安全切除方案
一位41岁女性患者,最初因罹患一个较大的无功能性垂体腺瘤而就诊,并在外院接受了首次手术切除治疗。
她因右侧鞍旁间隙内有一小块肿瘤残余并出现进展,接受了总剂量为5040cGy的分割放射治疗。
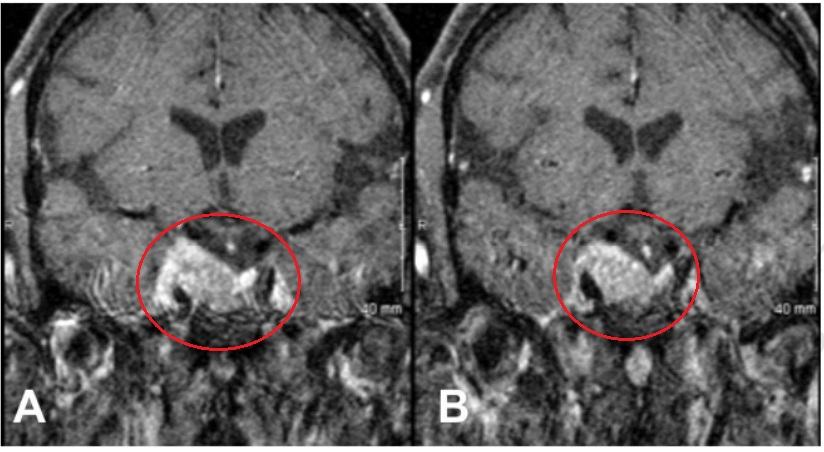
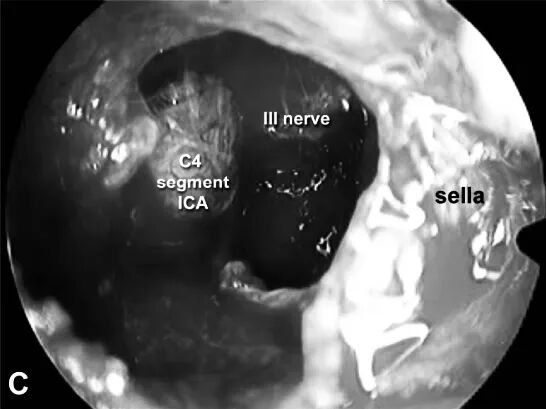
完成放疗一年后,当她出现右侧动眼神经麻痹症状时,磁共振成像检查显示右侧鞍旁间隙内的肿瘤出现了进一步进展。医疗团队采用了标准的内镜经鼻经蝶入路,并通过移除覆盖在颈内动脉海绵窦前升段上方的骨质向侧方扩大手术通道。随后使用多普勒超声探测颈内动脉,并锐性切开其内侧和鞍区外侧的硬脑膜以进入内侧通道。松动的复发性软组织肿瘤被分离。颈内动脉海绵窦水平部被显露并从肿瘤组织中游离出来。确认海绵窦内侧壁似乎完整,与鞍区无明显沟通,而通过正常中线鞍区通道观察,鞍区内未见肿瘤。沿颈内动脉后下方可见第三对颅神经。
术后磁共振成像证实了肿瘤达到了肉眼全切。
▼术前肿瘤持续生长进入海绵窦
▼内镜下经内侧三角入路
▼术后MR患者动眼神经麻痹消退,影像学检查术后3年无复发。
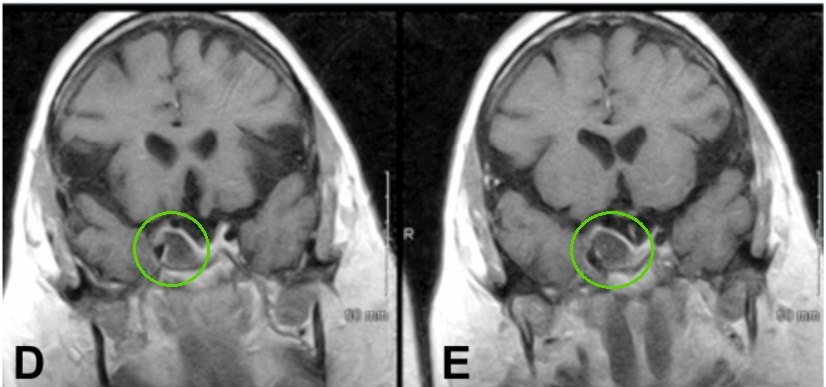
术后,患者的动眼神经麻痹得到缓解,手术恢复过程顺利,她继续服用与术前相同的药物。病理学鉴定确认肿瘤为垂体腺瘤,未发现恶性证据。三年后的随访影像学检查显示未见肿瘤复发。
内镜技术处理海绵窦肿瘤的可行性
由于许多常规处理高发病率垂体肿瘤的内镜经鼻颅底外科医生,经常通过内侧通道切除侵袭至海绵窦的肿瘤,本研究结果通过界定其解剖边界,再次确认了此入路的实用价值。值得注意的是,垂体肿瘤向海绵窦内延伸,常常可以通过不完整的鞍区侧壁(即海绵窦内侧壁)进入海绵窦。然而,福洛里希教授所采用的入路是前方通过内侧三角直接进入海绵窦本体内,而非通过鞍区。正如上述病例所示,当肿瘤确实位于海绵窦本体内,而同时鞍区本身并无肿瘤时,这一点显得尤为重要。因此,该入路涉及移除标准中线鞍区入路(为大多数内窥镜垂体外科医生所采用)外侧覆盖颈内动脉的骨质,随后切开颈内动脉海绵窦前升段内侧的硬脑膜。
内侧通道提供了一个相对安全且有效的手术轨迹,特别是对于那些将颅神经和颈内动脉向外侧推移的肿瘤,而大多数涉及此区域的肿瘤即属于此类。因此,对于从鞍区向外侧生长进入海绵窦的肿瘤,内侧通道应被视为唯一的内镜手术路径。
相较于放疗的优选方案探讨
福洛里希教授基于自身的临床经验,以及在放疗失败的背景下,他们更倾向于采用通过内侧通道的内镜入路,而非标准的经颅入路进入鞍旁间隙。在特定的病例中,相比放疗,此通道可被证明是更优的初始治疗方案,特别是考虑到放疗可能诱发治疗后垂体功能减退。
其他研究者也研究了内镜通道作为进入鞍旁间隙的路径。在研究内窥镜下鞍旁间隙解剖时,Alfieri等人和Jho等人定性描述了一个他们称为“正中入路”的类似通道。在一项全面的解剖学研究中,Cavallo等人定性描述了内窥镜经鼻进入鞍旁间隙的各种神经血管结构之间所有可能的通道,包括一个他们称为前内侧三角的通道。最近,Roth等人描述了到达鞍旁区域的2D和3D内镜入路,并将其与到达相同鞍旁间隙区域的经颅入路进行了定性比较。他们将进入鞍旁间隙的手术通道命名为区域E,类似于内侧通道。教授对此内侧通道的定性描述,特别是定量描述,补充了这些早期发现。然而,对此通道的量化数据进一步推动了其在内镜下进入鞍旁间隙的应用,使其超越了基于理论的解剖学研究,迈向实际的临床应用。
此外,颈内动脉和垂体腺之间的空间大小,直接影响进入鞍旁间隙的可操作性。福洛里希教授定义了与内侧通道相关的“充足空间”的概念(表1),如果b或d ≥ 4毫米,则空间充足,能够在不显著移动C4段颈内动脉的情况下,使用两种器械进入鞍旁间隙后部。然而,如果b或d在2到4毫米之间,内侧通道作为进入鞍旁间隙的手术入路,其作用则较为有限。
表1. 研究提出的关于内侧三角作为海绵窦手术通道临床应用价值的分类。
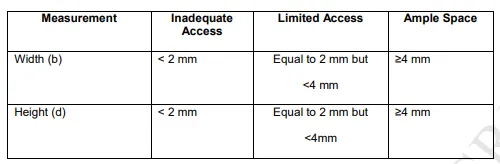
结论
鉴于研究结果及临床病例,福洛里希教授等专家建议,应将此进入鞍旁间隙的内侧通道视为第11个海绵窦三角。

- 所属栏目:垂体瘤
- 如想转载“脑瘤放疗后复发,还侵入海绵窦,神外大咖如何找到手术新通道?”请务必注明来源和链接。
- 网址:https://www.incsg.com/huanzhegushi/chuitiliu/8146.html
- 更新时间:2026-04-25 10:33:15
- 上一篇:被巨大垂体瘤夺走的视力,还有可能恢复吗?3次手术最终为她换回光明
- 下一篇:没有了







