脑瘤是否全切?属于哪一级别?脑膜瘤术后是否需放疗?
发布时间:2025-09-03 09:04:02 | 阅读:次| 关键词:脑瘤是否全切?属于哪一级别?脑膜瘤术后是否需放疗?
- [案例]突发性后颈剧痛导致活动与吞咽障碍:一位患者的诊疗经
- [案例]医生都说脑干手术风险太高,22岁的我为什么坚持要开这一
- [案例]脑干出血被判生存期仅剩1月?延髓海绵状血管瘤术后五年
- [案例]1年生存期的恶性胶质瘤,他如何做到4年未复发且独立生活
- [案例]1岁宝宝脑干胶质瘤惊险求生!3年无复发,国际大咖如何突
- [案例]听神经瘤复发的可能性大吗?7次手术7次复发的他如何摆脱
脑膜瘤术后放疗如何考量?在脑膜瘤的治疗过程中,许多患者及其家属在术后常常面临一系列疑问:“是否需要进一步接受放疗?”“肿瘤是否会复发?”“若出现复发,应采取何种应对措施?”
那么,手术后是否每位患者都必须进行放疗?
答案并不绝对。
目前,外科手术仍是多数脑膜瘤的首选治疗方式——尤其当肿瘤体积较大、生长速度较快或已引发临床症状时,医生通常建议实施手术,旨在尽可能实现肿瘤的完全切除。
部分患者认为:“既然手术已彻底切除,若再联合放疗,岂不是上了‘双保险’?这样复发风险应该更低。”
但事实是否如此?
实际上,术后放疗的必要性并非简单由“叠加治疗”决定。手术后的病理活检结果会明确肿瘤的具体类型与分级,而是否进行放疗,正取决于该分级、手术切除范围是否彻底,以及患者的个体情况。
01 1级脑膜瘤全切与不全切的处理
完全切除的1级脑膜瘤
该类患者一般无需进一步治疗,但应接受连续影像学检查以监测是否复发。复发风险与切除部位及切除程度密切相关。

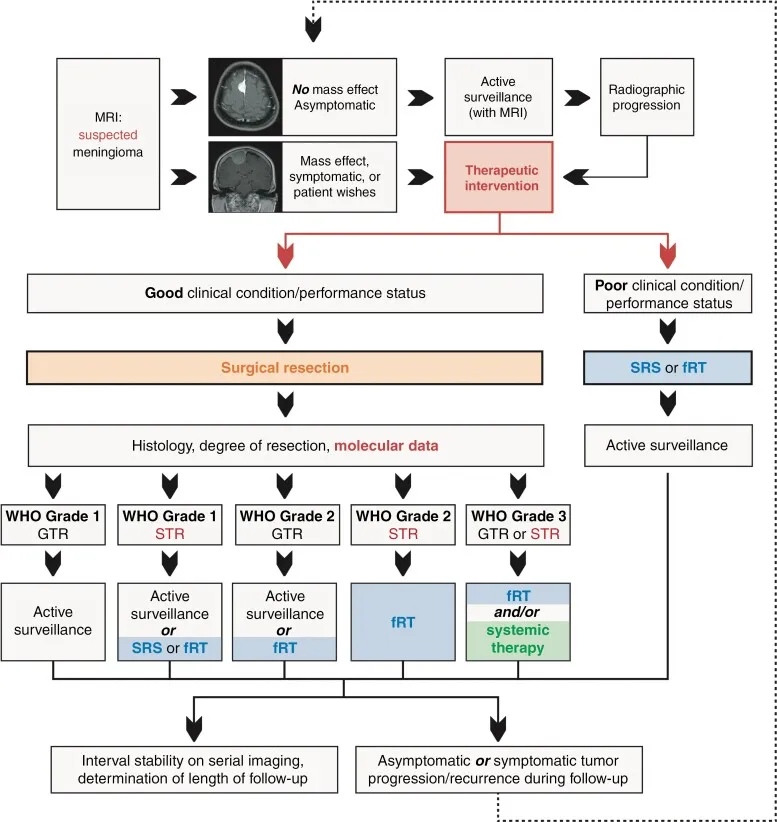
根据WHO分级及切除范围制定的治疗概要。MRI:磁共振成像;SRS:立体定向放射外科;fRT:分次外照射放疗;GTR:全切除;STR:次全切除。
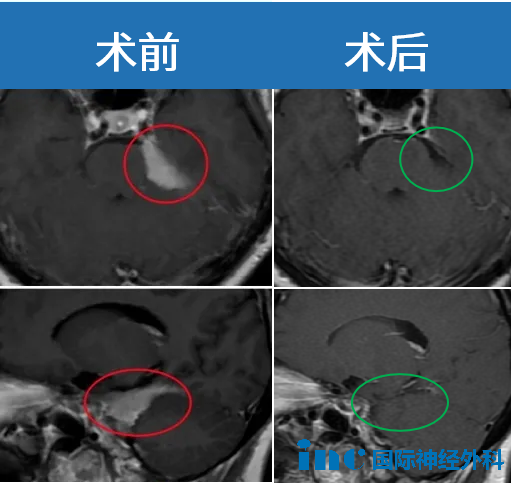
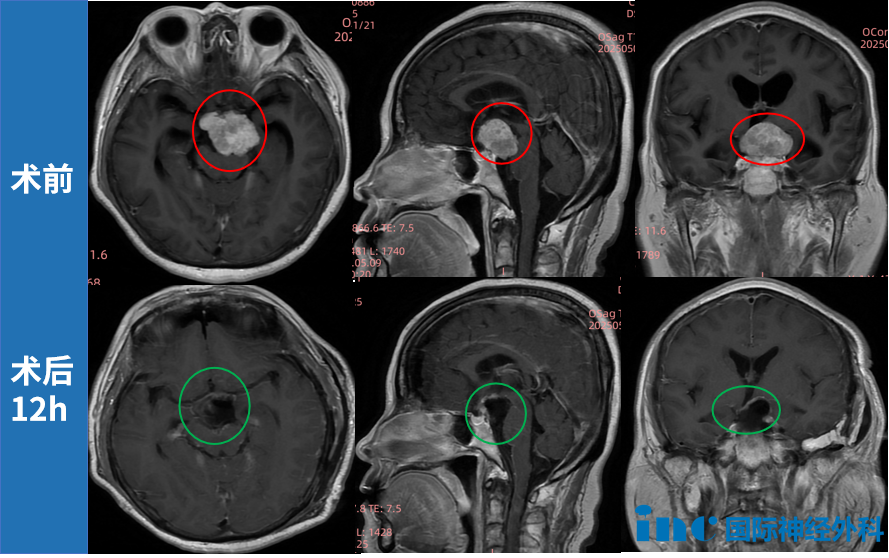
50岁的方女士曾因偏头痛检出脑膜瘤,一度情绪低落——肿瘤位于左侧鞍旁、左侧CPA及小脑幕下缘,病情较为复杂。但她积极求医,最终由INC巴特朗菲教授主刀,成功实现肿瘤全切。术后病理证实为1级脑膜瘤,无需放疗。至今手术已近两年,方女士生活自如,常陪伴家人并频繁旅行享受生活,重获生命喜悦。
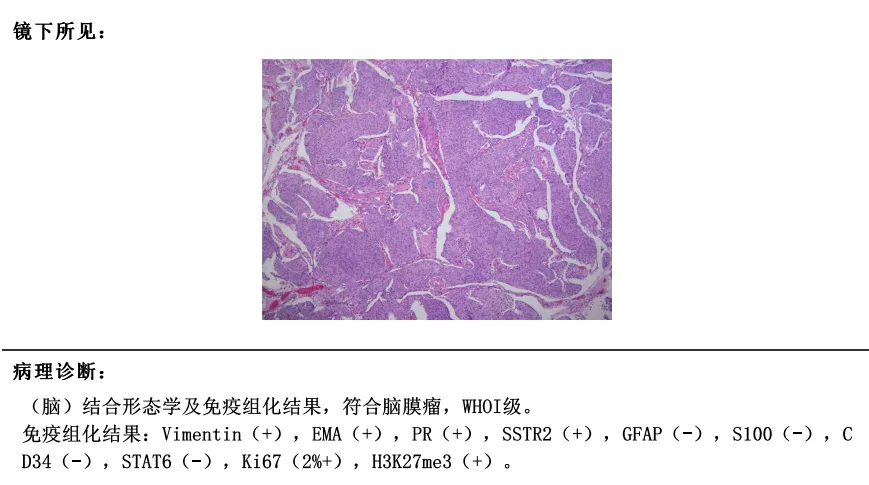
未完全切除的1级脑膜瘤
此类肿瘤的进展风险高于全切病例,术后放疗决策应个体化制定,需综合考虑残余肿瘤的位置及其引起的持续症状、患者年龄以及进展可能带来的潜在并发症。
辅助放疗可改善局部控制效果,但许多患者术后并不会复发或仅呈缓慢进展,因此可避免放疗带来的潜在并发症。相较更高级别脑膜瘤,对于部分切除的1级脑膜瘤,可更有选择性地应用辅助放疗。
02 2级与3级脑膜瘤吗 应如何选择辅助放疗?
非典型脑膜瘤的复发风险介于良性与恶性脑膜瘤之间,若出现进展或多次复发,总生存期可能缩短。若手术切除不完全、残留较多或仅行活检,辅助放疗有助于抑制或延缓残余肿瘤生长,缓解相关症状,并可能提升生存率。若已实现全切,辅助放疗的作用仍存争议。需明确的是,尽管辅助放疗或可延缓复发,但仍伴随一定风险及副作用,需谨慎权衡利弊。赵女士所患鞍区脑膜瘤位置复杂——肿瘤向前上方推挤视交叉,向前下压迫垂体柄,向后压迫脑干,并与动眼神经、滑车神经、三叉神经紧密相邻,同时毗邻颈内动脉及基底动脉系统。面对如此复杂手术,INC福教授术中采用“显微镜+神经内镜”双镜联合技术,在完好保留听力、面神经等重要功能的前提下,成功完成肿瘤精准切除。术后病理提示为2级,但因切除效果满意,福教授建议随访期间无需放疗,定期复查即可。
恶性脑膜瘤属于局部侵袭性肿瘤,即便肉眼全切后,复发或进展率仍较高。 因此,为改善局部控制情况及总生存期,不论切除程度如何,均建议实施辅助放疗。

03 为延缓复发 可否盲目选择放疗?
放疗具有双面性——虽可能为控制病情争取时间,但也潜藏一定风险。“放射性脑坏死”便是一种严重并发症,可在放疗后1–3年内出现,部分患者甚至延迟至十年后才发生。
一位72岁脑膜瘤患者即经历了这一艰难过程。术后接受放疗,原以为病情得以控制,不料多年后出现4.3厘米肿块并伴有严重脑水肿。经详细检查,医生得出结论:并非肿瘤复发,而是放疗引发的海绵状血管瘤。
该病变称为RICH(放疗诱发海绵状血管瘤),本质是放疗对脑血管造成的晚期损伤。更值得注意的是,研究显示:患者接受放疗时越年轻,发生此类并发症的风险越高。
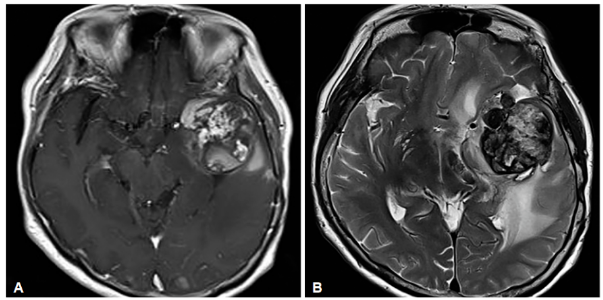
图1:放射诱发海绵状血管瘤(RICH)的影像学表现。
总结:1、1级脑膜瘤全切术后无需放疗;2、对残留较多或仅行活检的2级脑膜瘤患者应推荐放疗,全切患者需综合评估放疗利弊;3、3级恶性脑膜瘤不论切除程度,均需辅助放疗。

- 所属栏目:脑膜瘤
- 如想转载“脑瘤是否全切?属于哪一级别?脑膜瘤术后是否需放疗?”请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/6548.html
- 更新时间:2025-09-03 08:55:57







