当儿童颅咽管瘤压迫视交叉、侵入脑干,第一刀如何实现全切并保全视力与内分泌功能?
发布时间:2026-05-12 10:18:03 | 阅读:次| 关键词:当儿童颅咽管瘤压迫视交叉、侵入脑干,第一刀如何实现全切并保全视力与内分泌功能?
- [案例]半年内急速增长6cm!听神经瘤积极治疗刻不容缓
- [案例]INC巴教授1980年代攻克禁区——基底节海绵状血管瘤全切手
- [案例]2489例桥小脑角CPA区肿瘤手术:神经内镜能否取代显微镜手
- [案例]藏在脑干的“不定时炸弹”如何安全拆除?德国神外大咖
- [案例]北京天坛医院手术交流|长跑、潜水、篮球…12岁脑瘤男孩
- [案例]儿童反复头痛、还可能智力下降!脑血管病-烟雾病的“无
儿童脑部肿瘤接受开颅手术后恢复情况如何?实际上,儿童开颅手术后的恢复潜力远高于成年患者。大脑不同区域承载着各异的功能。当肿瘤对特定功能区域产生压迫时,患者可能出现运动功能障碍、视力减退等表现。但若首次手术能够顺利切除肿瘤,绝大多数患儿的症状都能获得一定程度的改善,除非已发生严重不可逆损伤。
以下展示的是一例复杂的视交叉后颅咽管瘤术前影像学资料,肿瘤已向斜坡后方延伸并压迫脑干-脑桥,同时突入第三脑室。患儿已出现视力下降、头痛、呕吐及步态不稳等症状……
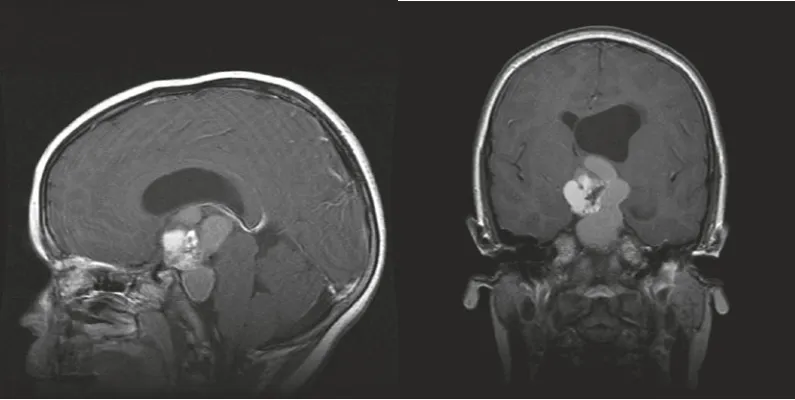
术前MRI
鉴于患儿症状持续恶化,医疗团队为其进行了开颅肿瘤切除手术。颅咽管瘤得以完全切除,垂体柄保留完好。术后影像显示视交叉结构保留完整,脑室大小正常,患儿整体恢复情况良好。
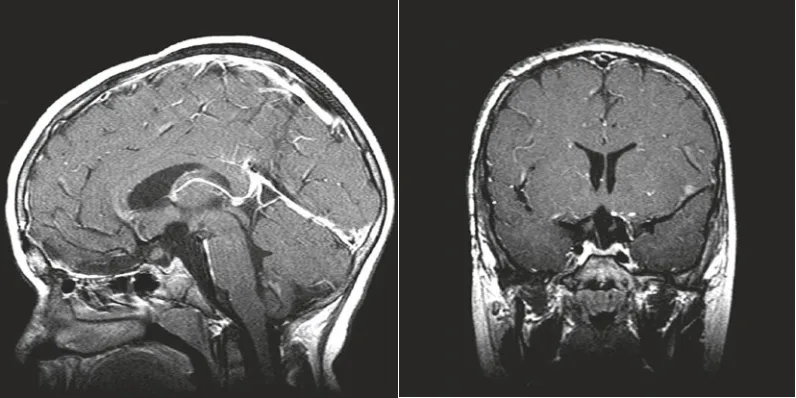
术后MRI
该病例源自INC旗下世界神经外科顾问团成员、世界神经外科学院前主席James T. Rutka教授的临床经验分享。


颅咽管瘤手术风险有多大?
颅咽管瘤一旦侵袭视神经可导致视力丧失,累及垂体和下丘脑则会引起生长激素分泌异常、身心发育迟缓、尿崩症、精神行为异常等问题。外科治疗中,由于瘤腔狭小、术野暴露受限,全切肿瘤难度大、手术创伤重、并发症发生率偏高,而残留肿瘤极易复发。
即便存在诸多风险,手术切除仍是目前治疗颅咽管瘤的首选方案。作为神经外科医生,必须在尽可能彻底切除肿瘤的同时,切实保护患儿的生活质量及未来发育。
显微镜下经颅入路
可用于切除颅咽管瘤的经颅入路主要包括两类:额外侧入路(包括翼点-额颞入路及改良眶颧入路)以及中线前入路(包括经胼胝体入路、半球间入路、单侧或双额入路及额下经颅底入路)。
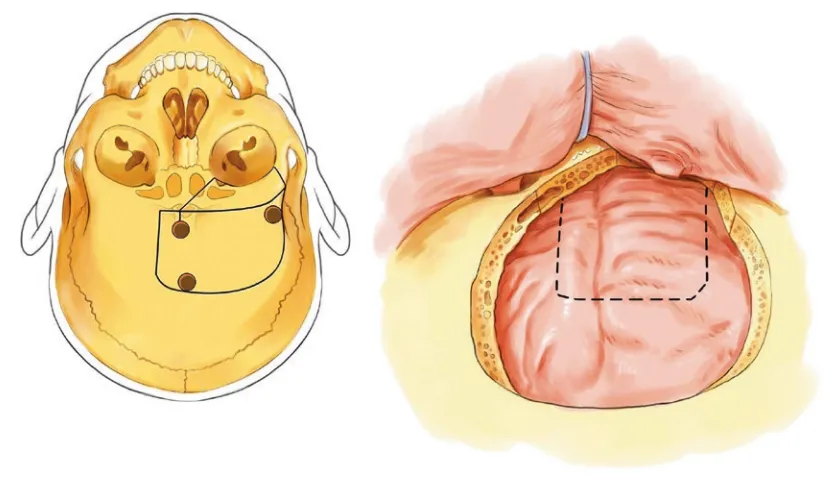
图展示的是右侧额部开颅手术(包括额眶带切除)的示意图。开颅范围略超中线至对侧。硬脑膜切开后便于显露额底及半球间区域。
额颞-翼点入路是多数神经外科医师熟悉的手术方式,通过切除蝶骨小翼并打开外侧裂,可建立通往鞍上区的最短工作通道。手术首先经视交叉前间隙打开肿瘤包膜并抽取囊液进行减压,继而谨慎地将肿瘤从鞍上区重要神经血管结构上分离。对于向第三脑室延伸的肿瘤部分,可打开终板进行显露。通过眶颧入路可进一步扩展视野,切除眶上缘和颧弓后,可在更小脑牵拉下获得更宽阔的基底动脉顶端及鞍上区后部显露。
额下经颅底入路,无论单侧还是双侧入路,均能提供直达终板的中线通道,适用于起源于鞍内及视交叉前方并向第三脑室前部延伸的肿瘤(即上文病例所示)。术中可通过打开视交叉间隙及视颈动脉间隙来显露视神经与视交叉。切除肿瘤实体及囊性成分后,轻柔分离包膜与下丘脑之间的粘连,并采用精细显微技术移除附着于视路的钙化斑块。进入终板并抵达肿瘤脑室内部后,应保持在包膜与脑室壁之间的正确解剖平面,以顺利完成肿瘤的分离与切除。
半球间经胼胝体入路及经皮质入路主要用于第三脑室内或以第三脑室为主要成分的颅咽管瘤。当伴有脑室扩大时,经皮质入路可能更为适用。手术于运动区前方(不超过冠状缝后2厘米处)行右侧矢状旁开颅,左缘越过矢状窦。切开硬脑膜时需注意保护汇入上矢状窦的大脑皮层粗大静脉,将硬膜瓣向内侧翻开。经胼胝体入路时,于胼胝体膝部尖端后方1-2厘米处做小的胼胝体切开;经皮质入路时,则在右额叶皮层作一小切口,向下导向右侧脑室。进入第三脑室可选择穹窿间通道、经室间孔或脉络膜下途径。肿瘤减容后,依次进行包膜外分离、肿瘤切除及彻底止血。建议放置脑室外引流管。
以下要点适用于所有入路类型:
对于复杂的颅咽管瘤病例,神经导航系统是重要的辅助工具,有助于术者在手术关键阶段精准定位。
全程操作中应始终保持肿瘤包膜与脑室壁或脑蛛网膜之间的正确解剖平面。
应尽量避免持续的静态脑牵拉。
在视神经及视交叉邻近区域使用双极电凝时需格外谨慎。
Liliequist膜位于肿瘤后下界与基底动脉、大脑后动脉、P1穿支血管及脑干之间形成天然屏障,在几乎所有初次手术病例中均保持完整。
如必须切断垂体柄,应选择距离下丘脑尽可能远的部位进行,以便残留的垂体柄能够恢复功能并继续产生抗利尿激素。
肿瘤切除完成后,止血与关颅操作需细致规范,以防术后血肿形成及脑脊液漏。
儿童内镜经鼻手术
蝶窦上邻蝶鞍、下接鼻腔的解剖关系,使经蝶入路成为处理该区域病变的经典替代方案。在儿童患者中,由于蝶窦发育尚未成熟且体积较小,内镜经鼻蝶入路技术要求更高,但详细阅读CT影像可判断该入路对具体患者是否适用。手术通常采用双侧入路,在耳鼻喉科医师配合下,首先制备并上翻鼻中隔黏膜瓣,随后经一侧鼻孔置入内镜进行观察,显微手术器械则经另一侧鼻孔进入。骨性减压包括切除内侧床突(以内侧视颈动脉隐窝为标志),以进入视颈动脉池。打开硬脑膜后,先进行肿瘤减容,再游离包膜并进行包膜外分离。关颅时,采用带鼻中隔动脉血供的鼻中隔瓣进行颅底缺损重建。
电解质与内分泌紊乱的术后管理
颅咽管瘤确诊时,约9-38%的患儿存在抗利尿激素缺乏。手术后,绝大多数患儿会出现不同程度的水电解质平衡失调,需要精细的围手术期管理。术后最常见的电解质紊乱类型为中枢性尿崩症,可为一过性或永久性。抗利尿激素分泌不当综合征及脑性耗盐综合征属于急性期并发症,通常在术后第一个月内缓解,极少发展为永久性病变。
当血浆渗透压>300 mOsm/kg且尿渗透压<700 mOsm/kg时,可确立中枢性尿崩症的诊断。中枢性尿崩症患者因肾脏对血管升压素的反应丧失导致尿酸排泄障碍,血清尿酸水平升高至>5 μg/dL。醋酸去氨加压素是主要治疗药物,提供鼻内及口服两种给药途径。由于部分颅咽管瘤患者下丘脑的口渴中枢渗透压感受器未受累及,某些中枢性尿崩症患者术后可能出现异常口渴表现,包括烦渴或渴感减退。这两种情况均使中枢性尿崩症的管理更加复杂。渴感减退性尿崩症因严重高钠血症可能危及生命。应为患者提供足量且渗透压适宜的液体,并通过每日两次体重监测进行评估。相反,烦渴患者的管理同样棘手。在此情况下使用去氨加压素可能带来风险,因为持续大量饮水可能导致水中毒及严重低钠血症。
与中枢性尿崩症不同,抗利尿激素分泌不当综合征的特征为低血浆渗透压及低血钠(<135 mEq/L),伴有不当的尿液浓缩(尿渗透压>100 mOsm/kg)。需注意尿量正常或减少、血容量正常或偏高的临床表现,以及尿钠排泄正常或轻度增加(>20 mEq/L),以区分抗利尿激素分泌不当综合征与脑性耗盐综合征。抗利尿激素分泌不当综合征的治疗基于每日体重、尿比重、血清电解质及渗透压监测结果进行限水。
脑性耗盐综合征的诊断要点包括:低钠血症、多尿伴脱水表现及低血容量体征,尿钠排泄增加(>40 mEq/L)。脑性耗盐综合征的治疗需根据每日体重及血清电解质、渗透压的精确监测,为患者补充足量的水分与钠盐。
在颅咽管瘤术前规划阶段,建议所有存在促肾上腺皮质激素缺乏的儿童补充应激剂量的糖皮质激素。甲状腺激素水平亦应在术前予以纠正。术后应给予糖皮质激素及预防性抗癫痫药物,并评估垂体激素缺乏情况进行精细替代治疗。需特别注意的是,促肾上腺皮质激素缺乏或促甲状腺激素缺乏可能掩盖尿崩症的临床表现,一旦这些缺乏得到纠正后,尿崩症的临床及实验室表现才会显现。
手术结果
文献报道,内镜经鼻手术的肿瘤切除率可与经颅入路相媲美,但脑脊液漏仍是值得关注的主要并发症。值得注意的是,颅咽管瘤首次手术实现全切除与降低复发风险密切相关,因为次全切除的患儿中70%至94%会出现肿瘤复发。由此可见,颅咽管瘤首次手术的重要性。

- 所属栏目:颅咽管瘤
- 如想转载“当儿童颅咽管瘤压迫视交叉、侵入脑干,第一刀如何实现全切并保全视力与内分泌功能?”请务必注明来源和链接。
- 网址:https://www.incsg.com/luyanguanliu/8312.html
- 更新时间:2026-05-12 09:59:22







