打破颅咽管瘤治疗困局:双镜联合手术如何实现全切除与功能保护
发布时间:2026-03-18 10:09:28 | 阅读:次| 关键词:打破颅咽管瘤治疗困局:双镜联合手术如何实现全切除与功能保护
- [案例]国际垂体瘤治疗大咖-INC施罗德教授垂体瘤“美容”入路全
- [案例]脊髓海绵状血管瘤2次出血年轻女孩轮椅为伴,远程咨询巴
- [案例]基底节区海绵状血管瘤患者从瘫痪到露营:68岁女性治疗实
- [案例]孩子总是眯眼看,到医院一查不得了:这个胶质瘤差点被
- [案例]“毁容式肥胖” 真凶浮现!死亡率激增5倍的垂体腺瘤-库
- [案例]6月婴儿松果体肿瘤加拿大SickKids成功手术治疗案例
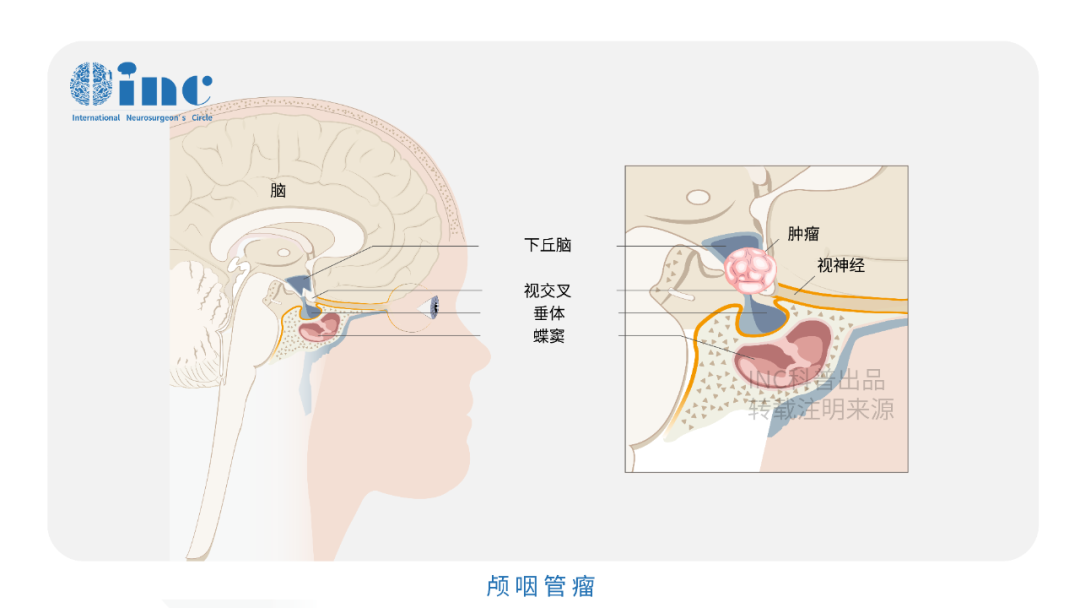
早在20世纪90年代,神经外科学奠基人Harvey Cushing便将颅咽管瘤定性为"最可怕的颅内肿瘤"。尽管其病理级别仅为WHO I级,发病率也低于垂体腺瘤,但低度恶性的病理分级并不等于临床处置的低难度——颅咽管瘤真正的挑战,根植于其解剖位置的高度复杂性。
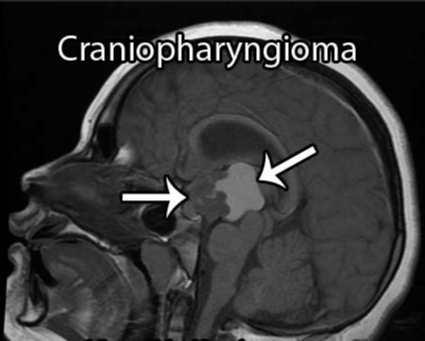
肿瘤位于鞍区,紧邻垂体柄、下丘脑、视交叉及颅底重要血管结构,可操作的手术空间极为有限。术中对周围关键结构的任何扰动,都可能诱发严重的围手术期并发症,包括内分泌功能紊乱、视力损害、下丘脑损伤及脑脊液循环障碍等。加之确诊时肿瘤往往已生长至相当体积,手术全切难度极高,残留病灶的复发率亦显著偏高,患者术后须长期接受神经外科与内分泌专科的系统随访。时至今日,颅咽管瘤依然是儿童与成人群体中公认的最难处理的颅内肿瘤之一。
鞍上型颅咽管瘤尤为棘手,肿瘤往往与下丘脑组织存在紧密的解剖粘连,进一步压缩了手术安全操作的边界。次全切除虽能在一定程度上降低术中风险,但较高的复发率使其长期预后同样不容乐观。目前的临床共识方向明确:在最大程度保护神经功能的前提下,追求手术全切或近全切除,是改善患者长期预后的核心策略,也是对术者手术水平与临床判断力的极限考验。
"内镜+显微镜"分阶段手术安全全切复杂颅咽管瘤
术前情况
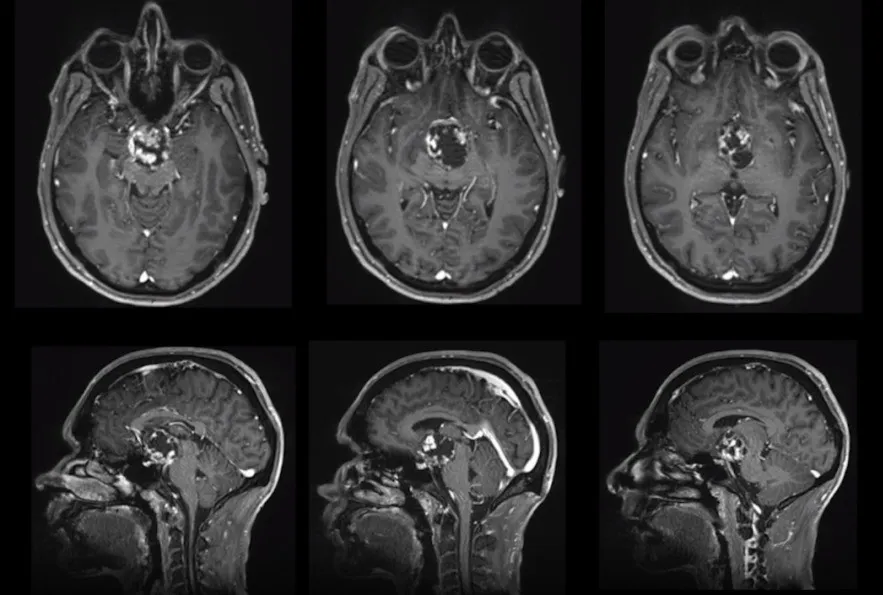
患者威尔,男,35岁,以步态异常为首发症状就诊。病程初期表现为运动协调功能持续下降,行走时重心失稳、步态紊乱,并伴有多次原因不明的跌倒。与此同时,患者出现记忆力下滑、注意力涣散等认知功能受损表现,起初被归咎于身体疲劳,经充分休息后症状未见好转,反而呈持续加重趋势。此后,视野缺损与视力进行性下降相继出现,提示视觉通路已受到波及。
系统检查结果显示:全垂体功能减退伴轻度高泌乳素血症,内分泌系统损害明确。MRI影像进一步证实颅咽管瘤诊断,肿瘤已累及第三脑室及视神经通路,脑脊液循环通路受压,视觉功能损害持续进展,解剖毗邻关系高度复杂。
术者

INC法国福洛里希教授
手术过程

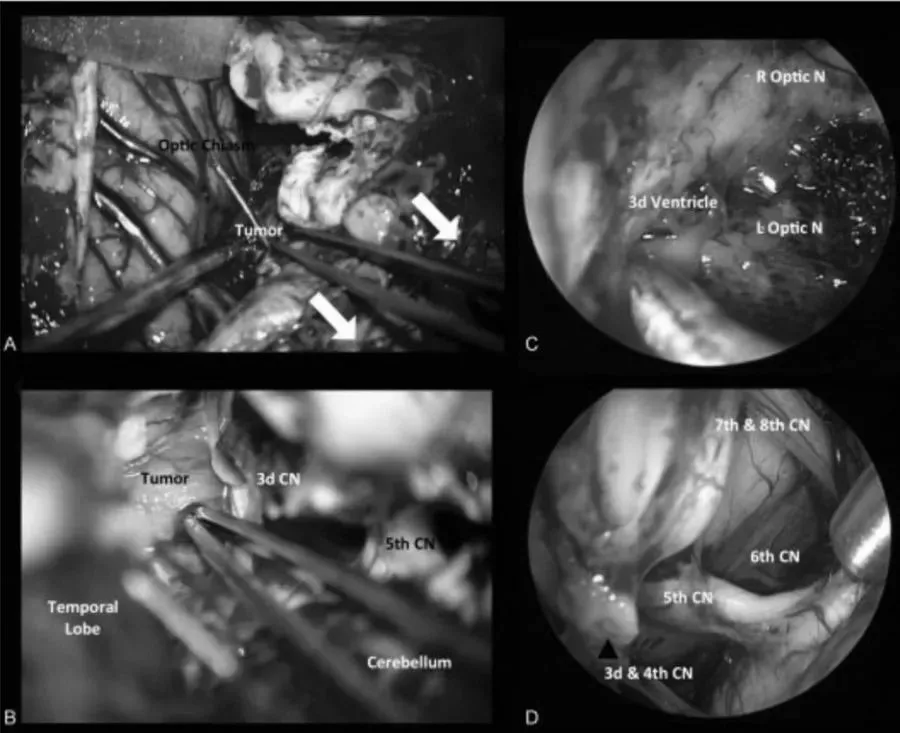
第一阶段,采用经神经内镜经鼻入路,对视交叉和神经进行减压,为后续处理奠定基础。然而随着肿瘤加速生长,新的视觉缺损相继出现,对下丘脑和第三脑室的压迫持续加重,需要再次手术切除。第二阶段,经后岩骨入路(即后迷路经天幕入路)可充分暴露肿瘤及周围解剖结构,包括第三脑室底部及侧壁、分支血管、视神经等。
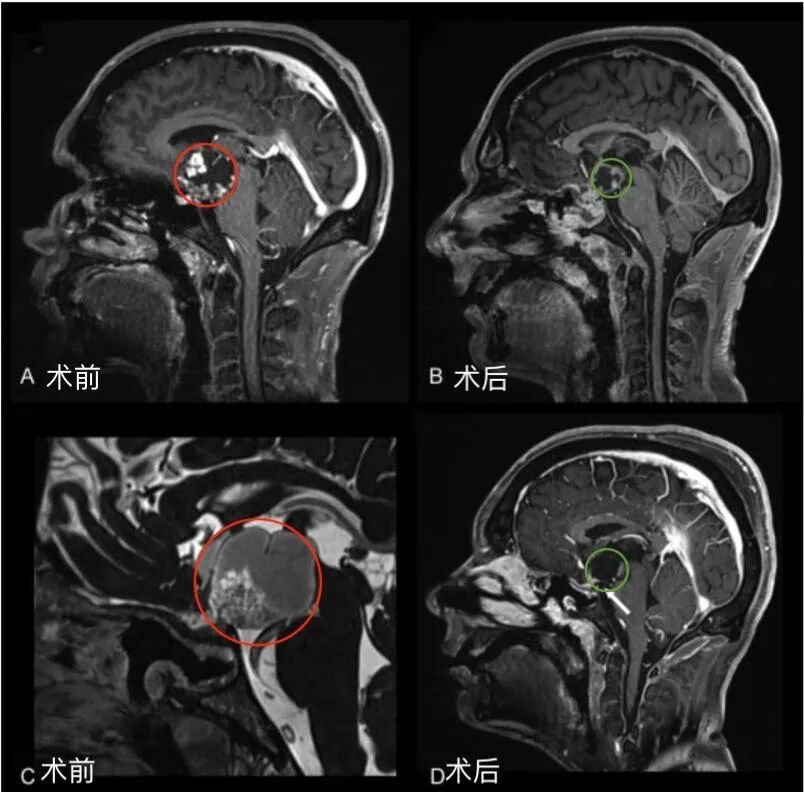
手术过程中详细处理了后岩骨入路的相关技术要点及术中解剖细节,涵盖横窦-乙状窦连接部的后方移位、天幕切开时静脉结构的保护方式、肿瘤切除过程中第三脑室底部的辨认与保护,以及精细的多层次缝合关闭等步骤。
术后情况
术后威尔视力、视野均恢复正常,无颅神经麻痹症状,认知功能明显改善,垂体功能亦恢复至正常水平。
内镜还是开颅?颅咽管瘤应如何选择治疗方式
颅咽管瘤可沿垂体-下丘脑轴的任意位点发生并向该轴延伸,肿瘤可从蝶鞍延伸至大脑第三脑室,约50%的肿瘤起源于第三脑室底部漏斗和/或灰结节区域,主要朝第三脑室方向发展。患者可出现头痛、视力损害,以及由中枢性尿崩症引发的多饮多尿等症状;儿童患者可出现发育迟缓,成人则可表现为性功能障碍和下丘脑综合征(如体温调节紊乱、水电平衡失调)。
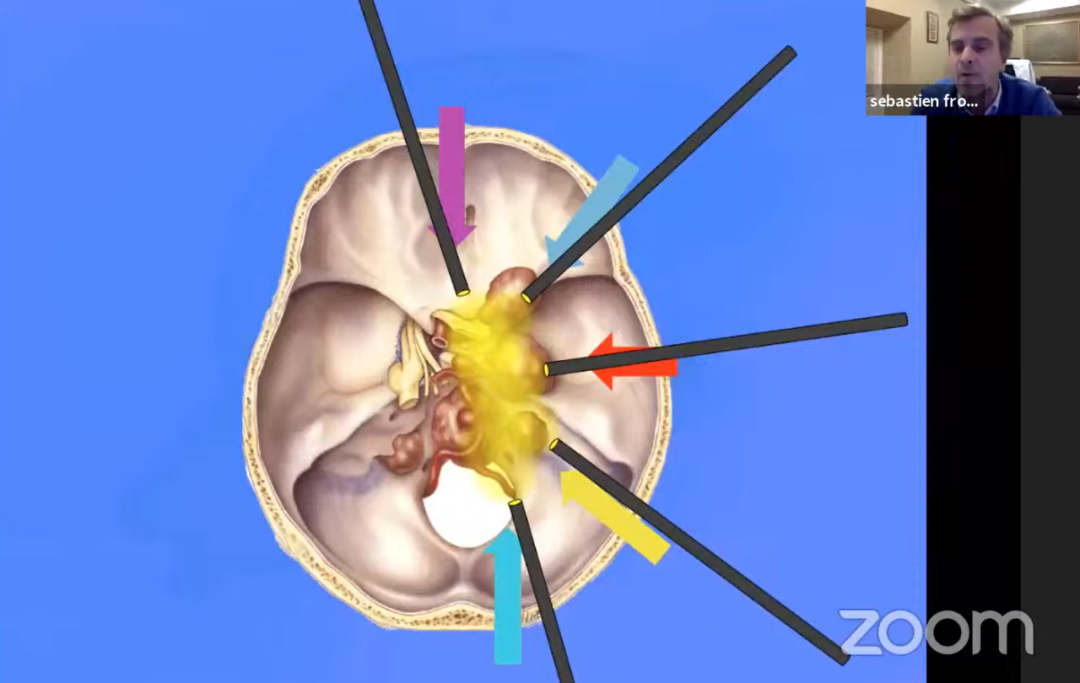
颅咽管瘤的起源部位决定了其周边的重要解剖结构,包括视神经、垂体柄、下丘脑,以及颈内动脉分支、基底动脉分支——尤其是基底动脉、后交通动脉和大脑后动脉与肿瘤的关系往往极为紧密,此外还涉及脑干等结构。视神经关系视力,垂体柄影响内分泌,下丘脑决定患者的认知能力和术后内分泌功能,脑干是人体"生命中枢",颈内动脉、基底动脉等大血管则统管全身血液运输。手术切除过程中一旦损伤上述重要结构,可能引发灾难性且不可逆的神经功能损害。
颅咽管瘤选择开颅手术还是内镜手术,需综合考量以下几个因素。第一是肿瘤的累及范围:若肿瘤居中线,外侧边界在颈内动脉分叉部以内,适合经蝶手术;若肿瘤明显向侧方生长,则建议开颅手术;少数肿瘤累及分叉部外侧、范围较小且该部分为囊性的病灶,经蝶手术也存在全切机会。第二是手术通道:经蝶手术主要借助垂体与视交叉之间的间隙,若术前矢状位MRI显示该通道空间充裕,可选择经蝶手术;针对三脑室型颅咽管瘤,该通道较为狭窄,部分学者通过视交叉上间隙也可切除肿瘤,但手术难度更高。第三是肿瘤毗邻关系:若肿瘤完全包绕血管、神经等重要结构,或开颅术后复发导致与周围组织粘连复杂,经蝶手术难度更大,此时选择开颅手术的可控性更高。第四是肿瘤质地与血供:对实质性、质地硬韧、血供丰富的肿瘤,经蝶手术对术者技术要求更高,应结合术者自身经验审慎选择。
对于体积较大、结构复杂的颅咽管瘤,当单纯开颅或内镜手术均无法实现肿瘤完全切除时,则需考虑显微镜开颅联合内镜的双镜组合手术入路,一次或分阶段完成,以达到安全全切肿瘤的目标。
福洛里希教授的复杂颅底手术"双镜联合"手术理念
对于包括颅咽管瘤在内的复杂颅底肿瘤,福洛里希教授曾在来华专访中阐述其手术理念:"颅底手术的前提是进入颅底极深的区域。通常有两种选择:要么建立较大的手术通路,但这会增加患者风险,因为暴露的组织结构更多;要么尽量缩小手术通路,为了在内部仍保持良好视野,通常需要借助内镜来扩展手术视野。因此在我所做的绝大多数手术中,内窥镜是不可或缺的器械,我用它来观察开颅手术中未能直接暴露的结构。内窥镜与显微镜配合使用,几乎是颅底手术的完美组合,鉴于颅底手术的操作深度,内窥镜在颅底手术中是绝对必备的工具。"
然而无论是显微镜手术还是内镜手术,归根结底还是手术入路的选择问题。福洛里希教授表示:"选择合适的入路至关重要,神经内镜只是一种工具,可以用来进入深层区域、看到后方的盲区。它对某些适应症有优势,但并非适用于所有情况,某些病例可能需要神经内镜与显微镜联合手术治疗。"
颅底病变的复杂性决定了在某些情况下,单一手术方式无法实现大部分肿瘤的切除,有时需要两种方式协同配合来切除更多肿瘤组织。凭借高度的灵活性与操作敏捷性,福洛里希教授有时会在手术中同时运用三种器械。他不仅在经鼻入路手术中使用神经内镜,在开颅手术中同样辅助应用神经内镜。当肿瘤无法完整切除时,其放射肿瘤学团队将对残余肿瘤组织进行靶向消灭。对于颅底复发肿瘤,福洛里希教授同样主张依据不同病变位置,选择相应的手术入路进行切除。
结论
颅咽管瘤的治疗困境,从未因技术进步而彻底消解。其挑战的本质,始终在于解剖位置的不可回避性——手术刀所触及的每一毫米,都与视力、内分泌、认知乃至生命维持功能高度相关。正因如此,手术入路的精准选择、术中多模态技术的灵活整合,以及术者对复杂解剖结构的深度掌控,共同构成了决定患者预后的核心变量。
威尔的案例印证了这一判断:面对累及第三脑室与视神经通路的复杂颅咽管瘤,单一手术入路的局限性不容忽视。"内镜+显微镜"分阶段联合手术策略,正是在充分评估肿瘤解剖关系与功能保护需求的基础上,以更优方案实现安全全切的临床决策体现。术后视力恢复、认知功能改善、垂体功能重建,每一项结果的背后,都是术前规划的严密性与术中执行的精准性共同作用的结果。
对于面临此类复杂颅底病变的患者而言,寻求在该领域拥有深厚积累与丰富手术经验的国际专家进行系统评估,是争取神经功能保护与长期良好预后的关键路径。

- 所属栏目:颅咽管瘤
- 如想转载“打破颅咽管瘤治疗困局:双镜联合手术如何实现全切除与功能保护”请务必注明来源和链接。
- 网址:https://www.incsg.com/huanzhegushi/luyanguanliu/7808.html
- 更新时间:2026-03-18 09:58:55







