没切完的胶质瘤还能二次手术吗?“这是我给孩子争取的第二次机会”
发布时间:2026-04-07 18:44:02 | 阅读:次| 关键词:没切完的胶质瘤还能二次手术吗?“这是我给孩子争取的第二次机会”
- [案例]良性脑膜瘤,从无症状到面瘫、吞咽困难,险些失去手术
- [案例]9岁男孩疑似胶质瘤,线下一对一咨询巴教授结果如何?
- [案例]4年前选择伽马刀、4年后再度出血:脑室动静脉畸形治疗的
- [案例]美国Michael Lawton教授脑动脉瘤手术案例
- [案例]脊髓海绵状血管瘤2次出血年轻女孩轮椅为伴,远程咨询巴
- [案例]室管膜瘤5年生存率高达84%!多学科综合治疗策略助力患儿
胶质瘤在儿童肿瘤中较为常见,也是导致患儿死亡的主要病因之一。通过手术切除以延长生存期,已成为多数家长的共识,在整个治疗方案中占据核心地位。大量研究已证实,在启动其他治疗前,对胶质瘤等儿童肿瘤实施全切除或近全切除至关重要。
然而临床实际往往不如预期。不完全切除的情况并不少见,有时是出于神经功能保护的考量,有时是肿瘤弥漫性生长导致微小残留。这让众多家长陷入两难:二次手术的风险与收益该如何权衡?
01 "这是我给孩子争取的第二次机会"
珍女士一家在孩子的治疗路上经历了不少波折。5岁的儿子因突发视力下降就诊,影像显示鞍区巨大占位,累及额叶和第三脑室。初次看到磁共振时,珍女士难以置信:"肿瘤几乎占了大脑三分之一,症状却只是视力下降?"
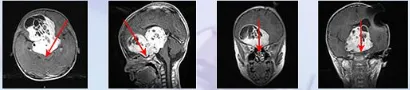
儿童大脑的代偿能力固然强大,但这种强大有时也成为肿瘤隐匿生长的"完美伪装"。当时珍女士未及深思便送孩子手术,结果却不理想——肿瘤仅切除小部分,术后视力仅剩光感。
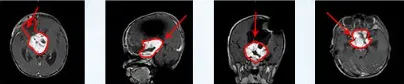
面对是否二次手术的抉择,珍女士很快做出决定:必须进行。"这是我给孩子争取的第二次机会。"
02 二次手术的临床结果如何?
这一决定并非冲动,而是基于"风险可控"的理性判断。首要原因是残余肿瘤体积仍然过大。研究数据显示,二次手术可使75%的患儿肿瘤体积减少超过95%,效果显著,且具备可行性、安全性与有效性。


此外,该研究指出,首次不完全切除后的二次手术并未增加死亡率与永久性并发症发生率,短暂性并发症约8%,通常不影响远期生活质量。
基于上述风险可控性,珍女士下一步是为孩子选择可靠的主刀团队。她相信,只要团队经验丰富、方案得当,二次手术的安全性能够得到保障。
随后珍女士带孩子赴德求医。意外情况出现:此前诊断为额叶胶质瘤,在德国被确诊为视神经胶质瘤。诊断变更使原方案推翻,在巴特朗菲教授与Di Rocco教授协作下,新方案逐渐成型。
最终手术取得极大成功。肿瘤完全切除,病理为低级别毛细胞型星形细胞瘤。待一过性发热和尿崩好转后,珍女士得知孩子视力改善,术后14天便带着已能行走的儿子回国。随访未见复发,视力逐步恢复,已能准确抓取物品,手术成功保住了视功能。
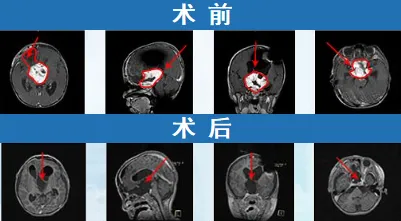
03 二次手术的临床指征有哪些?
珍女士的考量主要是首次切除率与二次手术并发症率。但除此之外,还需综合评估多项因素。
分子分型是关键指标。若检出BRAF V600E突变,提示残留肿瘤增殖较快,二次手术必要性增加;若为BRAF融合型,生长相对缓慢,或可观察。
肿瘤生长位置也至关重要。位于浅表区域者,二次手术效果通常更理想。此外,症状是否恶化、对放化疗反应如何,都是决策时的重要参考。

- 所属栏目:胶质瘤
- 如想转载“没切完的胶质瘤还能二次手术吗?“这是我给孩子争取的第二次机会””请务必注明来源和链接。
- 网址:https://www.incsg.com/huanzhegushi/jiaozhiliu/7974.html
- 更新时间:2026-04-07 18:31:25







