意外查出听神经瘤,纠结要不要手术?不用慌,观察等待方案详解
发布时间:2026-04-26 09:10:19 | 阅读:次| 关键词:意外查出听神经瘤,纠结要不要手术?不用慌,观察等待方案详解
- [案例]从“风湿”到脊髓肿瘤真相:当医生说“可能瘫痪”,我
- [案例]38岁那年,医生从我“眉毛”里切出一颗脑瘤
- [案例]“拇指大”脑干的27种病变特点及解读
- [案例]当传统入路遇上岩尖“死角”,“双镜联合”手术如何顺
- [案例]6岁仅重18kg-小小脑袋长出“苹果大”脊索瘤,INC福洛里希
- [案例]致命脑瘤两年内增长三倍,高龄患者手术方案如何制定?
“检查发现听神经瘤后,是否必须立即接受手术治疗?”
“能否先采取观察策略,避免直接进行外科手术?”
这类疑问在听神经瘤患者的咨询中始终占据前列。实际上,“观察等待”并非等同于“消极拖延”,但该策略并不适用于所有患者,关键在于准确把握其“适应症”并遵循规范的“随访节奏”。
01 适用观察等待的临床情况分析
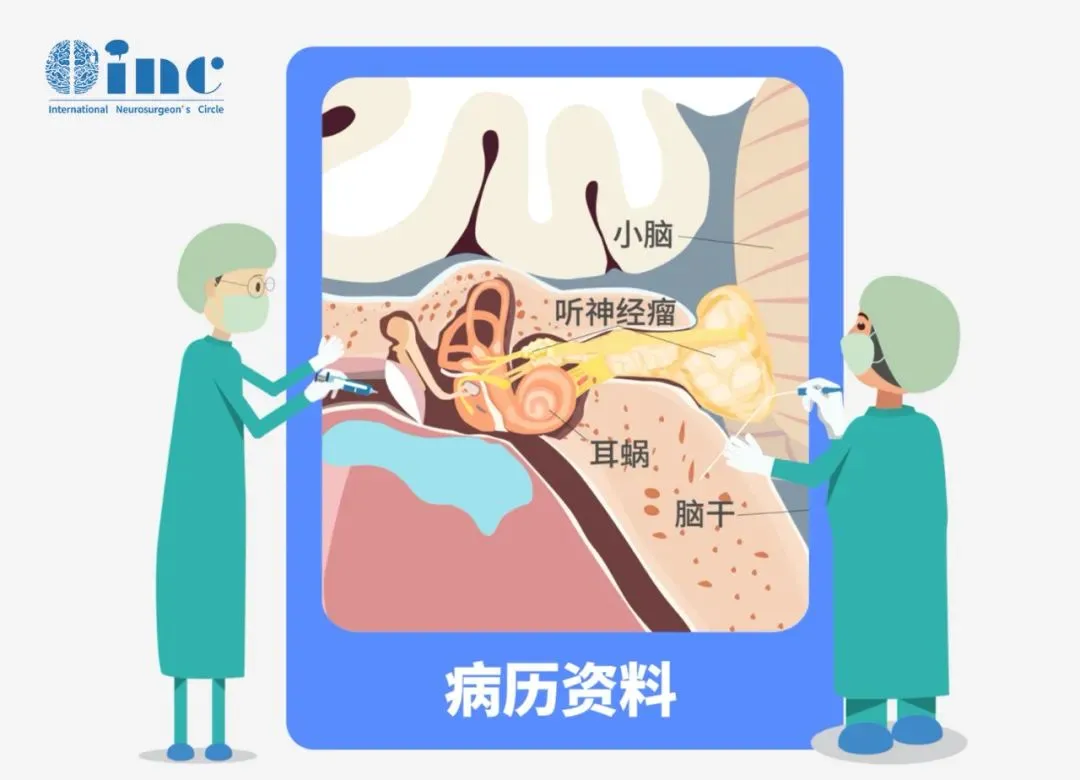
作为一种起源于听神经鞘的良性肿瘤,听神经瘤的生长速度呈现个体化差异,这构成了选择“观察等待”策略的基础。符合下述条件的患者,经专业医生全面评估后,可考虑采取保守观察方案:
肿瘤处于“静止”状态:肿瘤直径不超过2厘米,且年生长速度控制在2毫米以内。患者未出现因肿瘤压迫三叉神经、面神经、听神经而产生的相应症状,亦无脑积水等临床表现。
听力功能“基本保留”:患侧耳朵仍具备实用听力,日常言语交流未受到显著影响。
身体状况“存在限制”:患者年龄超过65岁,或整体身体状况较差,无法耐受任何介入性治疗,此时手术治疗的风险远高于肿瘤本身进展的风险。

确诊时仍保留听力的患者中,仅有少数符合随访观察的条件。随访观察过程中最需关注的风险是面神经功能受损,因为随着肿瘤体积增大,可能导致最终手术时更难以保留面神经功能。因此,必须对上述风险进行审慎的权衡。
02 “观察”策略的核心:规范随访与管理
选择“观察等待”方案,绝不意味着可以“放任不管”。肿瘤可能在患者无感知的情况下缓慢生长,因此建立规范的随访机制是保障安全的“底线”,其核心要点包含以下三项:
影像学定期复查:严密监测肿瘤体积变化
在确定观察方案后,患者应每6至12个月接受一次增强磁共振成像检查,以对比评估肿瘤体积的动态变化。若连续两年复查显示肿瘤无明显增大,可将复查间隔延长至每1至2年一次;一旦发现肿瘤直径在半年内增长超过2毫米,则需立即重新评估并调整治疗方案。
听力功能动态监测:守护残余“听觉防线”
建议每3至6个月进行一次纯音测听和言语识别率检查,以便及时发现听力下降的趋势。若出现听力快速恶化(例如纯音阈值在半年内下降超过20分贝),即使肿瘤体积未见明显增大,也应考虑启动干预措施。
日常症状自我观察:警惕“危险信号”出现
患者日常需注意是否出现新的症状,例如持续性头痛、恶心呕吐(可能提示颅内压升高)、面部刺痛或面瘫(可能源于肿瘤压迫面神经)、行走不稳(可能因压迫小脑所致)等。一旦出现上述任何症状,应立即就医。

03 中小型听神经瘤的综合治疗策略探讨
针对中小型听神经瘤,当前主要的临床治疗策略涵盖随访观察、外科手术切除以及放射治疗三种。
从治疗原则层面而言,对于已出现临床症状的听神经瘤,外科手术切除是首要的标准治疗方案。然而,对于直径大于3厘米的大型肿瘤,无论患者是否伴有脑干压迫、脑积水、三叉神经痛等症状,均应优先考虑手术切除。若肿瘤为局限于内听道内的听神经瘤,或患者因病情复杂不具备手术条件时,则可考虑将放射治疗作为替代方案。
另一类术前症状较为显著的患者,多已处于脑干及脑室受压期,且肿瘤直径通常大于3厘米。对于这类患者,无论是否伴有脑干压迫、脑积水或三叉神经痛,均应首先评估手术切除的可能性。仅在确实无法进行手术的情况下,再考虑采用放射治疗。

需要特别注意的是,放射治疗不仅可能无法根治肿瘤,还存在导致正常神经组织损伤的风险,并且治疗后肿瘤复发的概率较高。肿瘤一旦复发,则可能需要再次接受放疗或进行挽救性手术,而放射治疗失败后的挽救性手术操作更为困难,术后并发症的发生风险也相应增高。
一般而言,听神经瘤只有通过外科手术才有可能达到临床意义上的“治愈”。因此,若希望实现肿瘤的较大程度切除,同时最大可能地保留面神经功能及残余听力,并降低复发率,患者仍需谨慎抉择,尽力寻找到经验丰富的合适医生进行手术。
总结:个体化决策与手术价值
最后需要提醒的是:“观察”是一种高度个体化的治疗选择。
外科手术是治疗听神经瘤的核心重要手段。部分患者心态积极乐观,而另一些患者则可能对治疗持较为消极的设想,尤其担忧可能出现的术后后遗症,从而对手术的必要性产生犹豫。许多患者正因如此,延误了治疗时机,错过了最佳的治疗窗口。
然而必须明确的是,听神经瘤虽属良性肿瘤,但肿瘤有可能随着生长持续压迫脑干等重要结构,引发更为严重的后果,例如偏瘫、吞咽困难,甚至呼吸衰竭危及生命。因此,发现肿瘤后及时进行手术干预,对于患者后续的预后至关重要。
参考文献:
中华医学会神经外科学分会, 等. 中国听神经瘤多学科协作诊疗专家共识 [J]. 中华医学杂志, 2020, 100(11): 805-813.
Carlson, M. L., & Link, M. J. (2021). Vestibular Schwannomas. New England Journal of Medicine, 384(14), 1335–1348.
Brackmann, D. E., Shelton, C., & Arriaga, M. A. (2016). Otologic surgery (4th ed.). Elsevier.

- 所属栏目:听神经瘤
- 如想转载“意外查出听神经瘤,纠结要不要手术?不用慌,观察等待方案详解”请务必注明来源和链接。
- 网址:https://www.incsg.com/tingshenjingliu/8147.html
- 更新时间:2026-04-26 09:06:03







