从眼前闪光如闪电到松果体区肿瘤:CT、MRI、MRS与活检皆陷困境,诊断如何一锤定音?
发布时间:2026-04-24 10:10:39 | 阅读:次| 关键词:从眼前闪光如闪电到松果体区肿瘤:CT、MRI、MRS与活检皆陷困境,诊断如何一锤定音?
- [案例]侵袭性垂体瘤能治好吗?侵犯海绵窦,也能实现全切与功
- [案例]颅底专家解读经鼻内镜脑瘤手术风险:如何规避 "微创"
- [案例]脑干丘脑胶质瘤手术成功案例:7岁患儿术后重返校园
- [案例]2天就出ICU、无新发后遗症,低体重幼龄儿童尽全切较大脊
- [案例]40岁独子不幸罹患脑干海绵状血管瘤,老父亲寻医巴教授术
- [案例]“只是电视看多了?”——1岁半儿子出现斜视,没想到竟
松果体区肿瘤本身并不常见,这类肿瘤中仅有14%至30%来源于松果体实质细胞,其余大多数为生殖细胞来源。松果体实质肿瘤起源于松果体细胞或其前体细胞,与该区域其他类型肿瘤有本质区别。在松果体实质肿瘤中,松果体细胞瘤与松果体母细胞瘤大约各占45%,中间分化型则占剩余的10%。松果体母细胞瘤以儿童为主要发病人群,而松果体细胞瘤最常见于25至35岁的成年人。这类肿瘤往往因压迫中脑导水管而出现梗阻性脑积水的症状,也可因局部压迫脑组织、扭曲四叠体板等重要结构而产生相应表现。由于报道病例数量有限,松果体实质肿瘤尤其是中间分化型的分类至今仍有争议,临床行为尚未被充分认识,最佳治疗方案也没有定论。
本文所述是一位44岁男性患者,因复视和步态障碍就诊,影像学检查发现第三脑室后部有一个2.2×2.2厘米的中线占位,并继发了梗阻性脑积水。在经历CT、MRI、MRS成像及活检后,诊断一度陷入困境。生殖细胞瘤、松果体细胞瘤、高级别室管膜瘤、原始神经外胚层肿瘤……最终证实为中间分化型松果体实质肿瘤。术后患者接受了放疗。研究表明,只要肿瘤条件允许,应尽可能实现全切。
临床表现与治疗过程
44岁的米卡,左眼出现短暂的闪电样视觉障碍,持续了4周,同时伴有眼后压迫感、轻微头痛和步态障碍。神经外科检查发现其松果体区前方的第三脑室内有一个2.2×2.2厘米的占位,中脑导水管受阻,引发梗阻性脑积水,但具体病理类型不明。CT扫描显示微钙化,这一征象指向生殖细胞瘤或松果体细胞瘤。
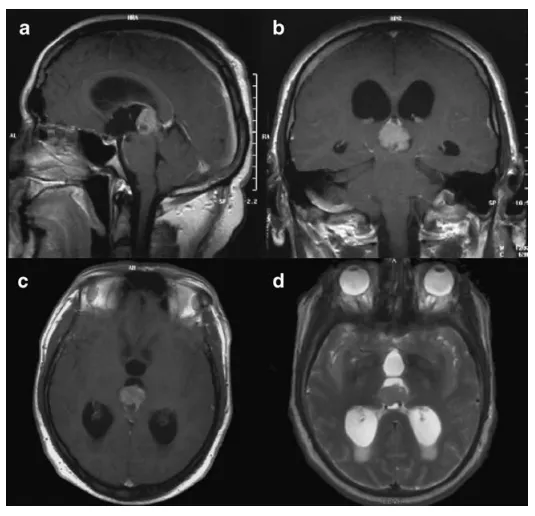
图1 术前矢状位(a)、冠状位(b)及轴位(c)对比增强T1加权磁共振成像;肿瘤在T2加权成像上呈高信号(d)
随后进行了磁共振波谱成像检查,结果高度提示为神经元起源的高度恶性肿瘤,例如高级别室管膜瘤。由于缺少脂质峰,生殖细胞瘤的可能性被排除。综合患者年龄和肿瘤位置来看,松果体实质肿瘤的可能性似乎也不大。
肿瘤标志物检测结果:甲胎蛋白2.0 ng/ml、人绒毛膜促性腺激素β亚基0.1 IU/l,均在正常范围内,胎盘碱性磷酸酶也未检出阳性。
尽管如此,肿瘤类型仍无法明确。考虑到患者因梗阻性脑积水出现症状,医生首先置入了右侧侧脑室外引流管缓解脑积水,并对肿瘤进行了立体定向活检,两项操作均未出现术中并发症。脑脊液引流几天后,步态和视觉障碍得到缓解,患者头痛消失。CT复查显示脑室大小有所减小。脑脊液样本的AFP和β-HCG同样未升高,分别为0.6 ng/ml和0.5 IU/l。
术中涂片标本的组织病理学检查显示为部分多形性肿瘤,细胞呈圆形。初步考虑为生殖细胞瘤或原始神经外胚层肿瘤。
石蜡包埋组织的进一步检查发现,这是一个以圆形细胞为主的高细胞密度肿瘤,可见少数有丝分裂,MIB-1指数为10%,未见坏死。胶质纤维酸性蛋白、Lu5、PLAP及嗜铬粒蛋白免疫反应均为阴性,但肿瘤表达神经元标记物,包括突触素、神经元特异性烯醇化酶和微管相关蛋白2。由于立体定向活检样本量有限,最终诊断为恶性伴神经元分化的肿瘤,如神经母细胞瘤或原始神经外胚层肿瘤,建议进一步评估。
出乎意料的是,进一步评估的结果指向中间分化型松果体实质肿瘤。医生决定进行开颅手术。术中因肿瘤与大脑内静脉紧密粘连,残留了一小部分肿瘤,术后病理最终确认为中间分化型松果体实质肿瘤。
术后磁共振成像显示,第三脑室左侧背侧有少量预期内的肿瘤残留,伴颅内积气,无并发症发生。脑脊液梗阻已解除,4天后拔除了脑室外引流管。术后眼科检查示眼球运动正常,复视消失,左侧视盘仍有水肿,但正在缓慢消退。
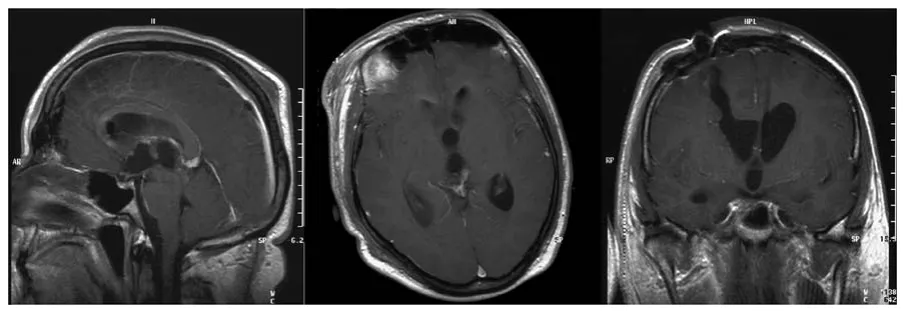
图2 术后早期矢状位、轴位及冠状位对比增强磁共振成像扫描
患者随后接受了放疗。每3个月随访一次,一年随访时影像学未见肿瘤再生长证据,患者已重返工作岗位,无神经功能障碍。
案例讨论
松果体实质肿瘤及其他脑室内或松果体区病变,临床上常以脑积水或局部脑组织受压的症状体征为主要表现。如果肿瘤能够切除,脑积水可能在术后消失,就不需要分流——仅用临时的脑室外引流即可解决问题。但如果肿瘤无法切除,需要更长时间才能解除脑脊液通路梗阻,长期留置脑室外引流管感染风险很高,这时需要考虑永久性分流手术。由于可植入分流系统存在感染或功能障碍的风险,内镜下第三脑室造瘘术成为可行的替代方案,成功率高且并发症相对较少。
回到前述诊断困境,脑瘤的影像检查无法做到百分之百确诊,活检也可能存在偏差。下面这则中分化松果体实质肿瘤病例,术前也一度被认为是良性肿瘤,术后才发现实际偏恶性。
"良性表现"的脑瘤术后竟是恶性!
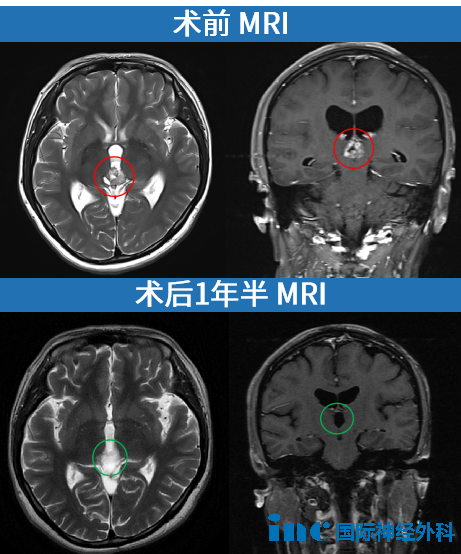
36岁的晴晴因鼻炎检查时意外发现松果体占位性病变,当时大小为16×15×12毫米,无明显神经功能障碍。进行颅脑核磁共振检查后,医生建议先观察3个月。复查时医生建议手术,但认为风险较大。晴晴出于对手术风险的顾虑,选择继续保守观察。再次复查时出现了脑积水,偶有眩晕、脑涨等症状。焦虑不安的晴晴最终还是决定接受手术。在首都医科大学附属北京天坛医院,巴教授成功主刀完成这台高难度开颅手术,全切肿瘤。术后患者即清醒,无新发神经损伤。术后1周,病理结果回报为WHO 2至3级中分化松果体实质肿瘤,根据巴教授建议,患者及时接受了放化疗。
松果体实质肿瘤,尤其是中间分化型,属于罕见的肿瘤类型。组织学研究数据显示,该类肿瘤5年无进展生存率和总生存率分别为42%至82%及39%至84%;关于WHO 2级与3级之间的预后差异,现有文献报道存在相互矛盾的结论。在经分子学分类的队列研究中,中间分化型松果体实质肿瘤患者的预后相对可接受,5年无进展生存率和总生存率分别为81%和86%。
手术切除具有可行性,相当比例的患者可实现大体全切除,多数研究将GTR列为推荐目标。辅助放疗方面,不同放疗方式均有应用,但针对特定患者群体(如3级、转移性或次全切除者)的辅助放疗获益尚未明确。化疗方面,目前尚无标准化治疗方案。
结论
中间分化型松果体实质肿瘤的预后与松果体细胞瘤相似,因此治疗策略应参照后者。只要肿瘤条件允许,应尽可能最大范围切除肿瘤,并密切随访。若术后存在残留肿瘤或肿瘤复发,应进行辅助放疗。
以上研究来自INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员Volker Seifert教授。



- 所属栏目:松果体肿瘤
- 如想转载“从眼前闪光如闪电到松果体区肿瘤:CT、MRI、MRS与活检皆陷困境,诊断如何一锤定音?”请务必注明来源和链接。
- 网址:https://www.incsg.com/songguotiliu/8139.html
- 更新时间:2026-04-24 09:57:00







