髓母细胞瘤的新兴治疗进展 | 见证8年未复发的生存“奇迹”
发布时间:2026-04-27 17:38:32 | 阅读:次| 关键词:髓母细胞瘤的新兴治疗进展 | 见证8年未复发的生存“奇迹”
- [案例]中年健康危机:视力模糊背后的垂体瘤警示
- [案例]二级额叶胶质瘤术后四年复发恶化成三级较大肿瘤,继续
- [案例]仅仅舌部发麻,为何被诊断为基底节区存在高风险病变?
- [案例]患者自述 |“手术风险巨大、也不能再放疗!”脑膜瘤复发
- [案例]一位妈妈亲身经历:孩子总爱发呆,没想到是大脑在求救
- [案例]“为什么我不能现在做手术?”同为脊髓肿瘤,为何有的
髓母细胞瘤在儿童中枢神经系统肿瘤中占据相当比例,发病年龄集中在1到9岁,这一年龄段的发病率约为成年人的五至十倍。根据分子特征,该肿瘤可划分为四个主要亚型:WNT活化型、SHH活化型、第三型以及第四型。近期发表在《Brain Sciences》上的一篇综述梳理了各亚型的治疗策略,同时介绍了靶向抑制剂、免疫治疗以及新型化疗方案等前沿进展。

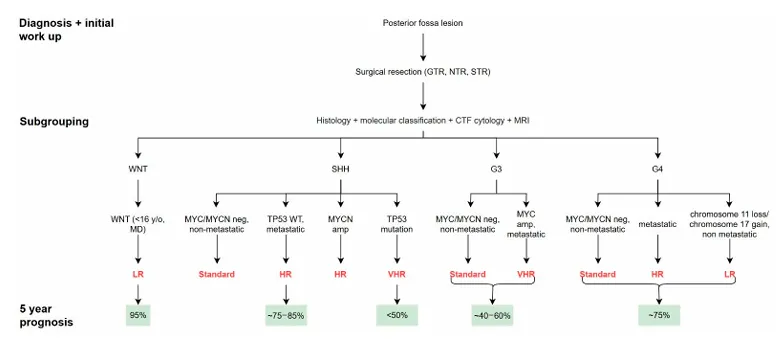
世界卫生组织第五版中枢神经系统肿瘤分类整合了上述四种分子亚型。WNT亚型约占所有病例的一成,虽有一定转移风险,但整体预后相对乐观。SHH亚型的转移率变异较大,若合并TP53基因突变则预后明显变差。第三型的转移率接近五成,是侵袭性最强的类型之一。第四型约有三分之一的患者会出现转移。
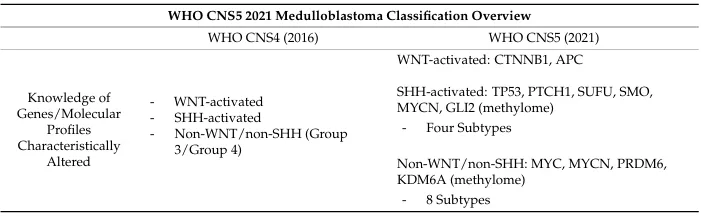
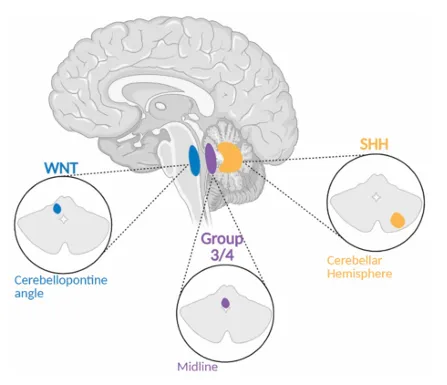
WNT亚型在临床上属于预后最好的组别,五年生存率可超过95%。该亚型多见于学龄期儿童,发病高峰在6至12岁之间,男女发病率无明显差异,组织学类型几乎均为经典型。研究人员进一步将其细分为WNTα和WNTβ两个亚型,两者的五年总生存率均在90%以上。由于WNT亚型对放化疗反应良好,标准治疗后复发率很低。诊断和预后评估中,CTNNB1基因突变、6号染色体单体以及核β-连环蛋白阳性都是重要的标志物。目前临床研究正尝试降低治疗强度,以减少长期治疗带来的毒性反应。
SHH亚型的生物学行为和临床转归呈现出高度异质性,五年生存率大致在75%到85%之间。该亚型在婴儿群体中通常预后较好,而儿童和青少年患者的预后则相对较差。根据分子特征,SHH可进一步分为四个亚型:SHHα预后较差,SHHβ多见于婴儿,SHHγ预后相对较好,SHHδ预后介于中等至良好之间。TP53突变型SHH对常规治疗往往耐药,五年生存率降至50%以下;而TP53野生型SHH的五年生存率约为75%,若伴有MYCN或GLI2扩增则预后更差。
第三型好发于男性,侵袭性强,预后最差,转移率高达约50%。通过转录组和甲基化分析,该亚型可细分为3α型(多见于3岁以下)、3β型(常见于幼儿)和3γ型(预后差)。非MYC扩增且未发生转移的第三型肿瘤生存率相对较高,约为60%。强化治疗方案如卡铂放射增敏联合大剂量化疗仍是该亚型的标准治疗,免疫治疗和靶向药物等新策略正在积极探索中。
第四型是较为常见的亚型,预后中等,五年生存率约75%。伴有11号染色体缺失或特定遗传改变如KBTBD4突变的患者预后更好;而MYCN扩增或伴有转移性疾病的患者预后较差。目前该亚型尚缺乏特异性靶向治疗,主要依赖常规手段。质子放疗作为一种新兴治疗方式,能显著减少对正常脑组织的辐射损伤。
当前髓母细胞瘤的新型治疗策略致力于提高疗效的同时降低毒性。靶向治疗是较有前景的方向之一,例如CT179这种新型OLIG2抑制剂,将OLIG2抑制与CDK4/6抑制联合应用,可显著抑制肿瘤生长。
靶向神经营养因子TrkB受体的一类新兴抑制剂已显示出抗肿瘤活性。研究表明,SHH髓母细胞瘤患者中神经营养因子1或2受体水平升高与总生存率降低相关,提示这一受体家族可能成为治疗靶点。
近年来免疫疗法在儿童低级别和高级别胶质瘤治疗中展现出强大潜力,但在髓母细胞瘤中的应用仍在积极探索。最新研究发现,将肿瘤免疫微环境调控为促炎症、促免疫状态,可增强现有及新型疗法的效果。
鉴于GD2 CAR-T细胞疗法治疗弥漫性中线胶质瘤取得的成功,以及临床前研究中将此策略应用于髓母细胞瘤的积极发现,研究人员正探索GD2 CAR-T细胞疗法对GD2阳性髓母细胞瘤的疗效。其他CAR-T靶点还包括HER2、B7-H3、EPHA2、PRAME207和IL-13受体α2等。
针对髓母细胞瘤的免疫治疗方法还包括自然杀伤细胞疗法、溶瘤病毒、癌症疫苗以及免疫检查点抑制剂等。细胞工程技术以及免疫治疗递送方式和联合方案的进步,有望突破血脑屏障和局部免疫抑制的限制。
近年来,节拍化疗剂量以及替代化疗药物治疗复发或高风险髓母细胞瘤也受到关注。研究显示,这种策略可将总体五年无进展生存率提升至49.7%。在治疗方案中加入卡铂作为放射增敏剂,可将高风险第三型患儿的五年无进展生存率提高19%。
小分子抑制剂如CT179的整合应用,以及CAR-T细胞疗法和疫苗等创新免疫治疗方法的发展,加上节拍化疗剂量的应用前景,共同构成了髓母细胞瘤治疗的新前沿。

13岁的小萨因头痛、呕吐以及行走不稳就诊,检查发现右侧小脑半球存在一个体积达5.6×5.0×3.4厘米的髓母细胞瘤,伴有间变特征。肿瘤压迫导致第四脑室狭窄和梗阻性脑积水。
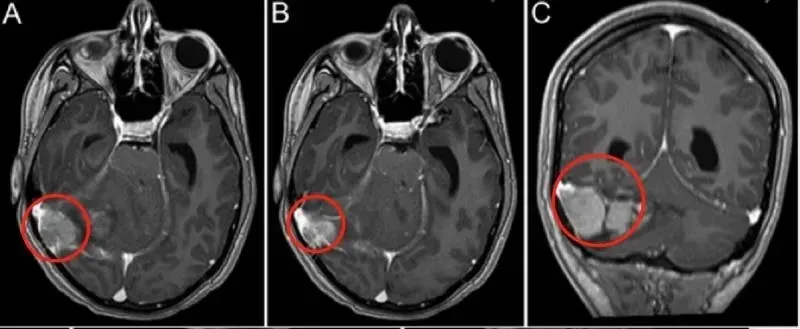
A和B术前影像显示肿瘤侵犯右侧横窦。C冠状位影像显示右侧小脑半球肿瘤侵犯右侧横窦。
在当地医生建议和病友推荐下,家人找到了James T. Rutka教授。Rutka教授评估后认为,肿瘤体积已经很大,必须尽快手术切除以解除占位效应。随后小萨接受了后颅窝开颅手术,对右侧小脑肿瘤进行了实质内次全切除。
术后磁共振显示,右侧横窦内的小脑实质部分已全部切除,但仍有少量强化肿瘤因侵犯右侧横窦与乙状窦交界处而无法安全切除。术后神经系统检查显示颅神经功能正常,无明显运动或感觉功能障碍。
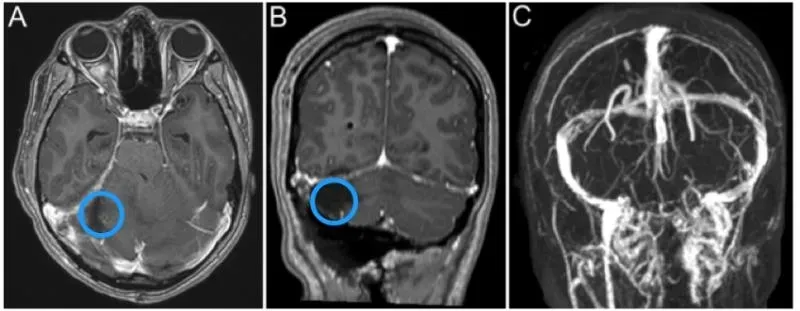
A和B术后影像显示右侧横窦有一个小的残余肿瘤。C显示右侧横窦局灶性血流缺损。
为巩固手术效果,Rutka教授建议采用放化疗联合自体干细胞移植的综合方案。小萨后续接受了高剂量化疗联合自体干细胞移植,共完成四个疗程。如今距离手术已过去8年,小萨未见肿瘤复发。

- 所属栏目:神外疾病
- 如想转载“髓母细胞瘤的新兴治疗进展 | 见证8年未复发的生存“奇迹””请务必注明来源和链接。
- 网址:https://www.incsg.com/jibing/8165.html
- 更新时间:2026-04-27 17:33:15







