松果体区肿瘤手术成功率有多高?一个更值得关注的问题是“长期预后”
发布时间:2026-04-10 10:39:13 | 阅读:次| 关键词:松果体区肿瘤手术成功率有多高?一个更值得关注的问题是“长期预后”
- [案例]垂体瘤内镜手术顺利吗?经鼻内镜治疗垂体瘤案例一则
- [案例]长期熬夜工作引发脑出血昏迷,医生检查发现重要病因
- [案例]INC巴教授2019年中国示范手术回访|脑干肿瘤全切术后,迎来
- [案例]脑干被盖大揭秘 | 手术风险的“雷区”,中脑、桥脑、延
- [案例]一次检查发现脑袋里有3个“占位”!该怎么治疗?国际颅
- [案例]一天200次痴笑发作,LITT不用开颅也能“打服”下丘脑错构
不少患者在就诊时都会问医生一个直接的问题:"这个手术的成功率有多高?"然而在神经外科领域,尤其是松果体区肿瘤这类复杂病变的治疗中,这个问题其实很难给出简单精准的答案。原因在于,"手术成功"本身就是一个因人、因标准而异的概念。
从不同维度来理解,"成功"的定义可以包括以下几种情形:患者顺利走下手术台,这是一种成功;术后意识清醒、无明显并发症,也是一种成功;术后出现神经功能障碍但经过康复训练逐步恢复,同样可以视为成功;为了实现病变的全切除而主动牺牲部分非核心功能,在生命与功能之间做出权衡取舍并最终保住性命,这当然更是一种成功。由此可见,单纯追求一个冰冷的"成功率"数字,其实并不能全面反映手术的真正价值与意义。

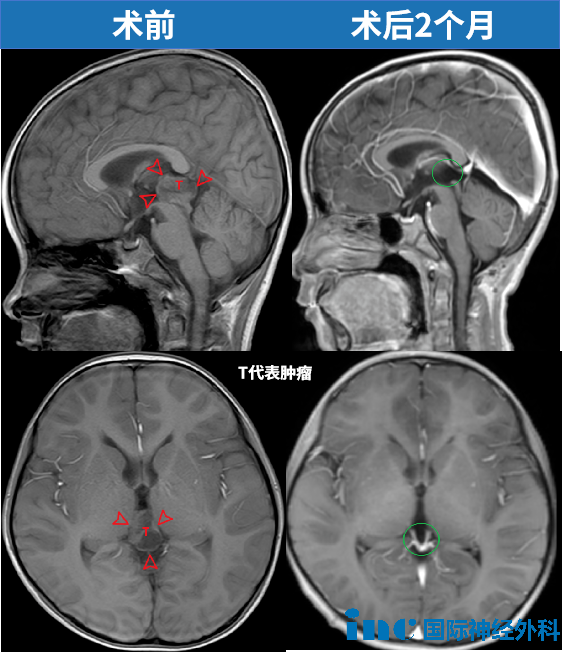
以INC巴特朗菲教授在北京天坛医院完成的一台手术为例:一名6岁男童意外跌倒后送医检查,结果发现松果体区存在一处大小约22×14×17毫米的肿瘤。巴特朗菲教授主刀为这名患儿实施了精准切除,术后孩子功能完全无碍,已顺利回归校园生活。与其他案例一样,这样的结果并非偶然,而是建立在精准评估、精细操作与充分医患沟通基础上的必然。
松果体区肿瘤的诊疗历史本身,就是一部神经外科不断进步的真实写照。早在1717年,该区域病变即被首次描述;又过了整整两百年,外科学家才真正尝试对这一区域实施手术干预。1913年,Oppenheim与Krause完成了首例成功切除;1921年Dandy开创了经胼胝体入路;1926年Krause又提出了幕下小脑上入路——这些先驱性的探索为此后的技术演进奠定了重要基础。
然而在很长一段时间里,放射治疗曾被视为松果体区肿瘤的主要治疗手段,"盲目放疗"成为不少医疗机构的默认策略。但缺乏组织学诊断支撑的放疗,存在着显著弊端:不同病理类型对放疗的敏感性差异巨大,一味放疗既可能疗效不足,也可能造成不必要的辐射损伤。进入精准医学时代后,基于组织病理学的个体化治疗方案已成为标准共识。1971年Stein的工作标志着显微外科技术正式应用于松果体区肿瘤,标志着治疗理念从保守转向积极。
关于手术预后的判断,一个最核心的规律是:肿瘤的病理性质决定了预后的基本走向。良性肿瘤——包括畸胎瘤、毛细胞型星形细胞瘤等——若能实现完全切除,患者往往能获得良好的长期预后,甚至达到临床治愈。对于恶性肿瘤,更大范围的切除则有助于改善预后,但通常仍需辅以术后放疗或化疗。值得注意的是,即便在预后相对较好的松果体细胞瘤中,能够实现完全切除的比例也仅约16%——这提示我们,肿瘤的可切除性高度依赖于术者的经验与技艺。
术后评估同样是影响长期预后的关键环节。标准流程要求在术后72小时内完成增强磁共振检查,以确认肿瘤切除程度;同时需要进行肿瘤标志物检测,以及脊柱磁共振检查以排除脊髓种植转移的可能;对于部分患者,腰椎穿刺获取脑脊液标本进行细胞学分析也是必要的。
综合来看,对于松果体区肿瘤,积极的手术切除仍然是核心治疗手段,而组织学诊断为后续方案的制定提供了依据,显微外科技术的进步则为更安全、更彻底地切除病变创造了条件。对于患者和家属而言,与其执着于追问一个笼统的"成功率",不如更多地关注肿瘤的具体病理类型、手术团队的实践经验,以及系统化的术后随访管理——这些才是真正决定长期预后的核心变量。

- 所属栏目:松果体区肿瘤
- 如想转载“松果体区肿瘤手术成功率有多高?一个更值得关注的问题是“长期预后””请务必注明来源和链接。
- 网址:https://www.incsg.com/huanzhegushi/songguotiquzhongliu/7997.html
- 更新时间:2026-04-10 10:35:16







