决战罕见脑瘤:10岁患儿脊索瘤,“第一刀”如何用多入路联合实现10年无瘤生存?
发布时间:2026-03-31 10:08:40 | 阅读:次| 关键词:决战罕见脑瘤:10岁患儿脊索瘤,“第一刀”如何用多入路联合实现10年无瘤生存?
- [案例]垂体瘤出血卒中6大诱因!INC国际大咖施罗德教授成功保垂
- [案例]脑干海绵状血管瘤患者二次出血病危获全切治愈
- [案例]一项关键决策助我“毫发无伤”全切脑瘤,至今未见复发
- [案例]致命性脑干海绵状血管瘤赴德手术案例
- [案例]6年4次突发耳聋,竟是听神经瘤!她如何逃过面瘫、失聪的
- [案例]连续玩手机6小时致脑出血?深入了解海绵状血管瘤的出血
10岁,本应是在阳光下无忧奔跑的年纪。然而对于小明(化名)来说,这个年龄却被持续的颈部疼痛整整折磨了两年。反复的咽喉感染、吞咽困难、难以消退的颈部疼痛,这些症状像一片挥不去的阴影,笼罩着这个幼小的生命。
经过一系列检查,最终确诊的结果让全家陷入绝望——C1至C3脊索瘤。这是一种罕见却具有强烈局部侵袭性的恶性肿瘤,发生在人体最关键的上颈椎节段,不仅直接威胁神经功能,更对维持呼吸的上气道形成压迫。
所幸,在INC国际神经外科专家James T. Rutka教授(世界神经外科学院前院长)精湛的手术操作与后续综合治疗的共同作用下,小明不仅顺利度过了这一生死关口,术后十年的随访更是交出了令人振奋的答卷——无瘤生存、无神经功能缺损。
脊索瘤是一种生长相对缓慢但具有显著局部侵袭性的罕见恶性骨肿瘤,起源于胚胎发育期间遗留在脊柱内的残余脊索组织。其好发部位集中于脊柱的两端:骶尾部最为常见,约占全部病例的50%至60%,主要表现为骶尾部疼痛和排便障碍;斜坡至颅底区域约占25%至35%,侵犯颅底和脑干,可引起头痛、复视及吞咽困难;颈椎部位相对少见,仅占10%至15%,但因其毗邻延髓与高位脊髓,一旦发病危害程度最为严重,压迫脊髓和神经根的风险极高。
小明的肿瘤恰好位于C1至C3节段,即寰椎、枢椎与第3颈椎,这一位置极为特殊——此处正是头颅与脊柱的衔接地带,周围聚集了延髓、高位脊髓、椎动脉、颈神经根等极为重要的神经血管结构,手术操作的任何疏失都可能导致灾难性的后果。
脊索瘤的临床症状因肿瘤所处位置和体积大小而有所不同。颈椎脊索瘤患者最典型的表现是局部持续性钝痛,随时间推移逐渐加重;肿瘤向外侵犯时会压迫周围神经,导致上肢麻木、乏力或放射痛;若进一步压迫脊髓,则会出现步态不稳、肢体无力和感觉异常;病情更重时,肿瘤对咽喉部和呼吸道的压迫会引发吞咽困难、呼吸困难乃至声音嘶哑。小明的症状与此高度吻合——颈部疼痛持续长达两年,并伴随反复咽喉感染及吞咽困难,提示肿瘤已对上气道造成明显压迫。若未能及时干预,这名10岁的孩子极有可能进展至呼吸衰竭等危及生命的严重并发症。
依据病理特征,脊索瘤可分为三种亚型:经典型最为常见,约占全部病例的80%至90%,具有典型的索状细胞排列与黏液基质;软骨样型占5%至15%,伴有软骨样分化;去分化型极为罕见,仅占2%至5%,但恶性程度最高,预后也最差。小明的病理诊断为经典型脊索瘤,在三种类型中属于预后相对较好的一种。
脊索瘤治疗中,"第一刀"为何如此关键?
颅底脊索瘤的首选治疗方式是手术切除。随着显微外科技术与神经内镜技术的持续发展,在最大程度切除肿瘤的同时保护神经功能、改善患者生活质量,已成为外科手术的基本原则。接受全切除手术的患者,在无进展生存期和总体生存期方面均能获得显著获益。首次手术的质量尤为重要,应尽可能实现受累骨质的充分切除,以及对重要结构的充分减压和妥善保护。
手术策略和入路的选择,需综合考量颅底脊索瘤的具体位置、侵及范围和生长特点,同时结合术者的专长,可包括单纯经神经内镜、显微镜下操作、显微镜与神经内镜"双镜联合"以及分期采用不同入路等多种方式。手术过程中应尽量减少重复操作、减少视角切换、减少器械进出术野的频次,以及减少更换器械的次数。由多学科经验丰富的团队协作完成手术,有助于处理更为复杂的病变。神经导航、神经电生理监测及术中超声的应用,则可进一步提高手术安全性,降低严重并发症的发生风险。
INC旗下世界神经外科顾问团成员、世界神经外科联合会(WFNS)颅底手术委员会主席Froelich(福洛里希)教授也曾明确强调首次治疗的重要性。他指出:在首次治疗中选择合适的医疗中心至关重要。如果患者在初诊时接受了不完全的治疗,之后再试图在这些患者身上取得良好结果几乎是不可能的事。因此,从一开始就应由专业的、经验丰富的团队对脊索瘤患者进行系统而完善的治疗,而不是等到第一次治疗失败后才重视起来。专家共识同样推荐在颅底外科经验丰富的会诊中心、由多学科构成的团队对脊索瘤实施治疗(V级证据,A级推荐)。

多入路联合手术,实现肿瘤全切
小明案例之所以能取得理想预后,关键在于Rutka教授制定了详尽周密的手术计划。小明首先接受了经口活检,随后通过经口、经腭、经下颌联合入路实施肿瘤全切(GTR)。
术后病理明确诊断为经典型脊索瘤,与术前预判一致。然而术后MRI显示,左侧C2至C3神经孔内仍有少量残余肿瘤。这是脊索瘤手术中较为常见的情形——由于肿瘤已侵入神经孔,为最大程度保护神经功能,不得不保留极少量组织。对于这部分残余肿瘤,Rutka教授团队制定了70 Gy光子放疗方案。高剂量放疗能够有效控制残余肿瘤的活性,延缓乃至阻止复发。小明对整个治疗过程的耐受性良好,未出现严重的放疗相关并发症。
影像资料显示:(a)术前矢状位T1加权钆增强MRI;(b)术前轴位T1加权增强MRI;(c)术前矢状位CT;(d)术后轴位T1加权增强MRI,可见C2至C3神经孔内少量残余肿瘤(箭头所示);(e)放疗后轴位T1加权增强MRI;(f)放疗后矢状位T1加权增强MRI。
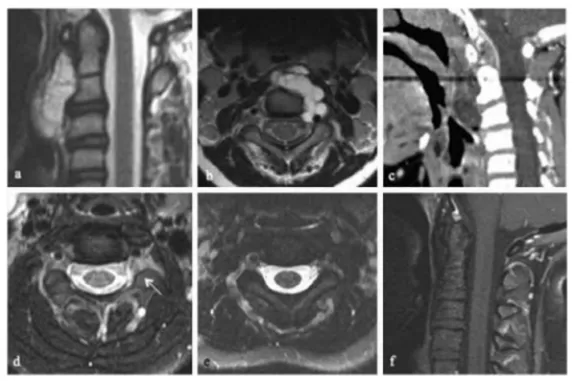
十年随访:无复发,无神经功能缺损
在Rutka教授团队的全程治疗与管理下,小明取得了令人振奋的长期结果。术后十年随访数据显示,他实现了无肿瘤复发、无神经功能缺损、持续保持无瘤状态,生活质量良好。
这一理想结局的取得,首要原因在于初次手术实现了肉眼可见肿瘤的全切(GTR)。Rutka教授凭借精湛的技术完成了主体肿瘤的完整切除,尽管神经孔内保留了少许肿瘤组织,但主病灶已被彻底清除,为后续辅助治疗创造了最佳基础条件。其次,及时而充分的辅助放疗发挥了不可或缺的作用——70 Gy高剂量放疗有效控制了残余肿瘤的进展,显著降低了复发风险。放疗方案在制定时充分考虑了残余肿瘤的位置及剂量分布,在确保疗效的同时,也兼顾了对周围正常组织的保护。
脊索瘤虽然是一种极具挑战性的难治性肿瘤,但随着医学技术的持续发展与进步,越来越多的患者正在获得长期生存的机会。小明的案例有力地说明:面对儿童颅底脊索瘤,科学的手术策略加上及时规范的辅助治疗,可以让孩子重新拥有健康而完整的生活。

- 所属栏目:脊索瘤
- 如想转载“决战罕见脑瘤:10岁患儿脊索瘤,“第一刀”如何用多入路联合实现10年无瘤生存?”请务必注明来源和链接。
- 网址:https://www.incsg.com/huanzhegushi/jisuoliu/7918.html
- 更新时间:2026-03-31 10:03:09







