胶质瘤能治愈吗?15个月婴儿脑干胶质瘤的开颅手术奇迹
发布时间:2025-05-23 11:37:28 | 阅读:次| 关键词:胶质瘤能治愈吗?15个月婴儿脑干胶质瘤的开颅手术奇迹
- [案例]女儿用蓬勃的生命力打败了巨大胶质瘤,我们为她骄傲!
- [案例]曾患脑干肿瘤,开颅手术后1个月回归校园,拿下“三好学
- [案例]当脑海绵状血管瘤引发严重癫痫,应该先解决哪个麻烦?
- [案例]30+创业精英突陷“耳鸣噩梦”,听神经瘤疑云背后竟是虚
- [案例]60多岁王先生脑干海绵状血管瘤术后2年随访情况
- [案例]脑膜瘤如“章鱼”盘踞在脑中,视力模糊、嗅觉减退…不
大脑作为容纳千亿神经元的精密器官,其复杂程度不言而喻,血管与神经交织成网,构成人体内最精细的系统。在小儿神经外科领域,有句常被提及的话:"儿童不是成人的缩小版。"当15个月大的婴儿接受开颅手术,每一个操作都如同在薄冰上跳舞——未闭合的囟门下,娇嫩的脑组织宛如脆弱的凝胶,纤细的血管神经仿佛游丝,主刀医生的任何一个微小颤抖,都可能对孩子的未来产生深远影响。麻醉剂量需精确至毫克级,剂量过多可能抑制呼吸,不足则可能导致术中觉醒;少量出血就可能引发婴幼儿血容量快速丢失,进而导致低血压、休克等危及生命的状况。这个尚无法用语言表达疼痛的幼儿,正以稚嫩的身躯承受着成年人都难以想象的生命考验。
更令人担忧的是,此次肿瘤位于被称为"生命禁区"的脑干。有人不禁疑惑:在脑干切除肿瘤,是否意味着要穿透脆弱的脑组织?这个婴儿还能健康存活吗?需知脑瘤手术绝非简单的切除,暴力操作的后果不堪设想,更何况是对一个15个月大的婴儿。
婴儿开颅手术:突破脑干"禁区"的精密操作
"以技臻道,以道驭技"——神经外科的精髓,如同庖丁解牛,强调顺应脑组织的天然间隙,在毫厘之间精准操作。而在小儿神经外科领域,这种境界更需超越与突破。
"技术为何能达到如此境界?"
"这是对道的领悟,超越了单纯的技术层面。"
达到游刃有余的至高境界,需要"以神遇而不以目视"的直觉、"顺其自然"的智慧,以及"人刀合一"的超然感知。正如巴特朗菲教授所言,神经外科大师既是工匠,也是艺术家——多年的技艺锤炼是基础,唯有将哲学思考与人文精神融入手术,才能成就这门独特的医学艺术。
德国Helmut Bertalanffy教授提出"心、技、体"合一的手术哲学理念:心代表精神、意志、勇气与共情;技指技术与技巧;体为体力。优秀的神经外科医生,需将三者融合为一。
在脑干肿瘤手术中,明确手术指征至关重要。需筛选真正适合手术的患者,避免手术对患者造成比肿瘤更严重的伤害。当然,手术技术在脑干区域的应用也至关重要。
"胶质瘤可以治愈吗?对于低级别患者,尤其是毛细胞星形细胞瘤患者,我们甚至可以实现治愈,治愈意味着至少25年无肿瘤进展,我已成功治愈了部分此类患者。"
病例详情
患者情况:15个月大男婴,出现头部异常左侧倾斜、第六神经(外展神经,主管眼球向外运动)麻痹,伴反复发作的喉炎。
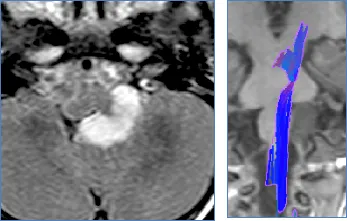
术前检查:MRI显示肿瘤起源于左侧延髓,向前后方及侧方扩展。
手术难点:延髓是脑干下部与脊髓相连的区域,包含呼吸、心跳、意识觉醒等生命中枢,被长期视为"手术无人区"。在此区域手术,要求医生具备深厚的解剖知识、精准的手术入路设计、娴熟的操作技巧,以及顽强的意志和耐心,任何微小失误都可能引发严重后果。
手术过程:在术中磁共振系统和神经电生理监测辅助下,巴教授为患儿实施俯卧位肿瘤全切手术。
通过枕后正中开颅暴露肿瘤;
使用CUSA刀切除肿瘤,小心分离肿瘤与颅神经根部,成功保留颅神经(尤其在处理后组颅神经时,着重保护吞咽功能,第九、十、十一颅神经均保护良好)。
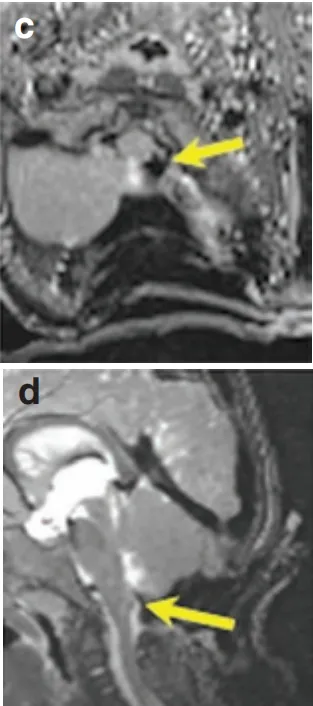
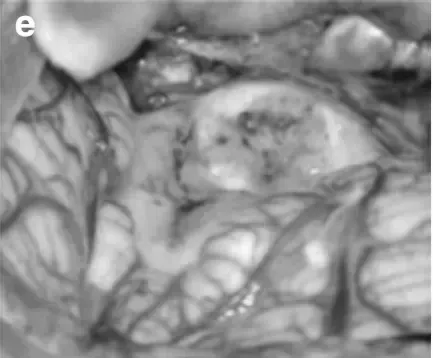
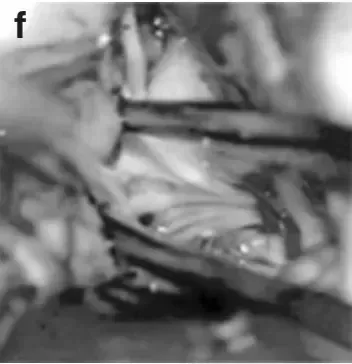
术后效果:
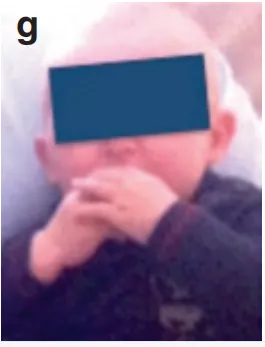
术后两周,患儿状态良好;
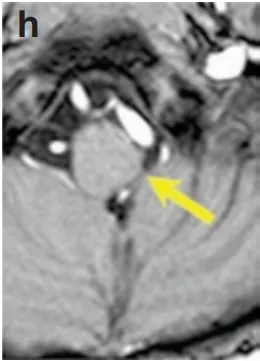
术后3年MRI显示肿瘤全切,无复发;
术后3年,患儿长成健康少年,无神经功能障碍。

小儿开颅手术难点:2岁以下幼儿的极限挑战
"越早手术,孩子就能越快恢复生长,摆脱肿瘤阴影。肿瘤发展往往隐匿,如同温水煮青蛙,易让家长放松警惕。且儿童代偿能力较强,部分患儿正常脑实质仅剩十分之一,仍可能表现正常。若因症状轻选择保守治疗,可能错过最佳时机,导致无法挽回的后果。"
对于多数儿童脑肿瘤,手术是彻底清除病灶、赢得生存希望的关键手段。唯有成功切除肿瘤,孩子才可能长期存活并全面康复。然而,幼儿脑干手术面临诸多困境:
小儿脑干手术:"脆弱迷宫"中的极限操作
娇嫩的脑组织
患儿脑组织含水量高,质地脆弱如嫩豆腐,手术器械轻微触碰都可能造成永久损伤。神经元排列尚未定型,术后功能恢复存在不确定性。儿童血管壁薄如蝉翼,直径细小,大出血风险是成人的3-5倍,少量失血就可能危及生命。
出血管理难题
婴幼儿全身血量仅80-100ml/kg,失血20ml(约半杯水)即可引发休克,止血需精准如微雕,且凝血系统未成熟,增加了止血难度。
精准麻醉挑战
童对麻醉药高度敏感,1mg剂量误差可能导致呼吸骤停。体温波动1℃即可能影响恢复,需全程严密监护麻醉状态。
术后恢复风险
术后感染可能引发颅内高压,需24小时密切监控。术中神经损伤可能影响患儿远期语言或运动能力,需长期关注成长发育。
操作空间局限
脑干手术空间不足1cm,操作需比绣花更精细,偏差可能伤及关键神经,堪称"拆弹式"操作。手术路径选择需兼顾神经保护与未来发育潜力,每一步都关乎生死。
为何小儿脑干手术被称为"医学界的珠穆朗玛峰"?
小儿脑干(中脑、脑桥、延髓)占全脑比例高于成人,婴幼儿期脑干重量约占全脑的10%(成人约5%),外伤或占位病变时更易出现脑干症状(如呼吸节律异常)。颅神经核(如面神经核、迷走神经背核)靠近脑干表面,髓鞘化不完全,手术中轻微牵拉可能导致不可逆损伤。因此,成功率每提升1%都是医学里程碑,术后恢复是长期挑战,而非终点。
胶质瘤治愈可能:安全全切与病理类型的关键作用
2021年WHO中枢神经系统肿瘤分类(第五版)将"局限性"用于命名具有局限性生长特性的星形细胞胶质瘤,"弥漫性"与"局限性"成为胶质瘤命名的重要区分。局限性星形细胞胶质瘤预后相对较好,但并非所有局限性肿瘤均为低级别。准确分类有助于预后评估与治疗方案制定。
局限性星形细胞胶质瘤分类
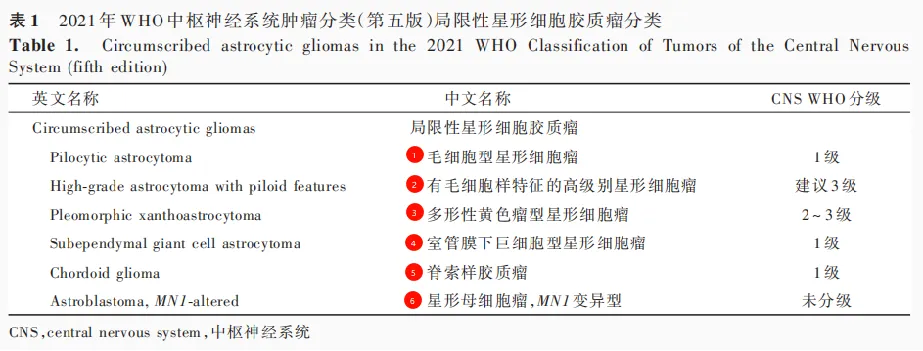
常见类型临床特征
毛细胞型星形细胞瘤(毛星)
好发于青少年幕下,影像学界限清晰,术后 5~10 年生存率 > 95%;
分子特征:BRAF、NF1 变异,KIAA1549-BRAF 融合;
治疗:手术全切除预后良好,复发率低,未全切或复发者需综合治疗。
有毛细胞样特征的高级别星形细胞瘤
平均发病年龄约 40 岁,小脑多见,预后差于毛细胞型但优于胶质母细胞瘤;
分子特征:MAPK 通路基因变异(NF1、BRAF、FGFR1),CDKN2A/B 纯合缺失等;
治疗:需综合手术、放疗、化疗,中位生存期长于胶质母细胞瘤。
多形性黄色瘤型星形细胞瘤(PXA)
发病高峰在儿童及青少年,多位于大脑半球表面,常伴癫痫;
组织学可见多形性细胞及黄色瘤样细胞,WHO 分级 2-3 级;
分子特征:BRAF V600E 突变常见,手术全切联合放疗可改善预后。
室管膜下巨细胞型星形细胞瘤(SEGA)
几乎仅见于结节性硬化症患者,生长缓慢,位于侧脑室室间孔附近;
可导致梗阻性脑积水,WHO 1 级;
治疗以手术切除为主,术后需长期随访,部分患者可达到临床治愈。
脊索样胶质瘤
好发于中年女性,位于第三脑室前部,呈局限性生长;
组织学表现为脊索样细胞,WHO 1 级;
手术全切可获得良好预后,罕见复发或转移。
星形母细胞瘤,MN1 变异型
多见于儿童及青少年,常位于幕上;
具有独特的血管周围假菊形团结构,生物学行为尚待明确;
治疗方案包括手术、放疗和化疗,MN1 基因变异与预后相关性需进一步研究 。
国际神外专家:巴特朗菲教授
巴教授作为世界神经外科联合会(WFNS)教育与技术委员会前主席,专注于脑干、脊髓、颅底、丘脑等疑难部位神经外科疾病手术,是国内患者熟知的"国际颅底、脑干肿瘤手术大咖"。近40年数千台疑难手术经验,巴教授以超精确的手术操作诠释了神经外科的艺术本质。


- 所属栏目:胶质瘤
- 如想转载“胶质瘤能治愈吗?15个月婴儿脑干胶质瘤的开颅手术奇迹”请务必注明来源和链接。
- 网址:https://www.incsg.com/huanzhegushi/jiaozhiliu/5531.html
- 更新时间:2025-05-23 11:26:40







