国际神经外科大咖施罗德教授10大手术操作关键分享
发布时间:2025-05-22 09:54:46 | 阅读:次| 关键词:施罗德教授10大手术关键操作
- [案例]30+创业精英突陷“耳鸣噩梦”,听神经瘤疑云背后竟是虚
- [案例]曾患脑干肿瘤,开颅手术后1个月回归校园,拿下“三好学
- [案例]60多岁王先生脑干海绵状血管瘤术后2年随访情况
- [案例]脑膜瘤如“章鱼”盘踞在脑中,视力模糊、嗅觉减退…不
- [案例]当脑海绵状血管瘤引发严重癫痫,应该先解决哪个麻烦?
- [案例]女儿用蓬勃的生命力打败了巨大胶质瘤,我们为她骄傲!
在INC国际神经外科医生集团 “世界神经外科顾问团云端峰会” 上,世界神经外科学会联合会(WFNS)内镜委员会前主席Henry W.S.施罗德(Henry W.S. Schroeder)教授带来《Endoscope-assisted Microvascular Decompression for Hemifacial Spasm》的专题演讲,结合其近 600 例手术经验,深度解析神经内镜辅助下微血管减压术的核心技术。施罗德教授强调,微血管减压术是目前治疗面肌痉挛(HFS)安全性极高的术式,而神经内镜在精准识别压迫血管方面具有不可替代的作用,因此极力推荐术中联合使用内镜技术。
面肌痉挛(HFS)的病理机制
面肌痉挛是由于面神经支配的肌肉出现不自主收缩的运动障碍,其主要病因是血管与面神经丛在桥脑表面或桥延沟处的近端发生冲突。多数情况下,责任血管为后下小脑动脉(PICA)或前下小脑动脉(AICA),椎动脉(VA)或静脉也可能成为压迫源,甚至存在多血管压迫的复杂情况。术前需通过稳态图像构造干扰序列(CISS)和时间飞跃法(TOF)磁共振成像,精准评估神经血管冲突的具体位置。
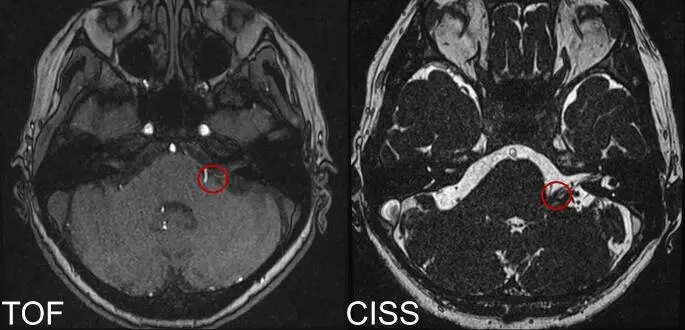
TOF和CISS成像显示血管与面神经根出脑干区冲突
施罗德教授微血管减压术 10 大关键操作步骤
1. 患者体位与固定
体位设计:患者取仰卧位,头部向对侧旋转 45–50°,使用 Mayfield 头架固定,确保头部稳定。
手术台调整:在患者侧面提供支撑,手术台可向对侧倾斜至多 30°,以优化手术视野暴露。
解剖定位:术前标记横窦及乙状窦的体表投影,规划斜形皮肤切口,仅需最小范围剃发。
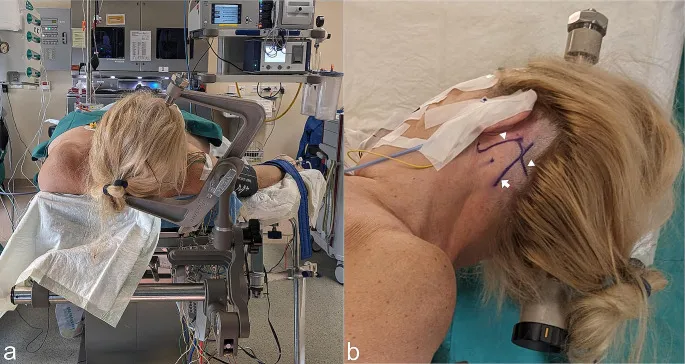
A. 患者仰卧位,头部抬高、轻微旋转并固定,手术台可向对侧倾斜;B. 标记横窦、乙状窦轨迹及皮肤切口位置。
2. 设备设置与神经监测
关键设备:配备听觉诱发电位(AEP)和侧向扩散反应(LSR)监测系统,实时评估面神经及听神经功能状态,确保术中神经功能保护。
3. 皮肤切口与颅骨切开
切口选择:采用斜切口行乙状窦后小骨窗开颅术,切口长度约 4–5 cm,沿乙状窦方向平行切开硬脑膜。
骨窗范围:钻孔直径约 2 cm,暴露乙状窦后缘,必要时可延伸去骨范围以扩大视野。
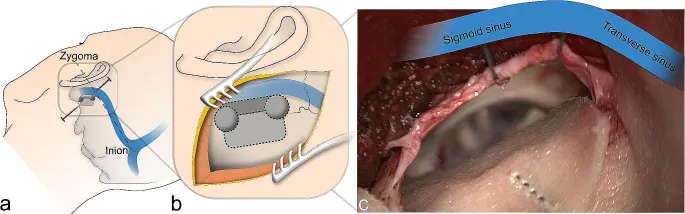
手术切口与骨窗示意图。A. 皮肤切口与颅骨切开术的解剖关系;B. 钻孔轮廓及骨窗范围;C. 硬脑膜开放后的术中视野。
4. 软脑膜下分离技术
操作要点:在手术显微镜下进行软脑膜下分离,沿小脑表面轻柔释放脑脊液,降低颅内压,减少小脑牵拉损伤风险。
5. 神经内镜辅助探查
视角优势:使用 45° 神经内镜替代传统显微镜,提供小脑桥角的全景及多角度视野,清晰显示面神经根出脑干区(REZ)的血管压迫细节。
冲突确认:内镜下重点观察责任血管(如 PICA)与面神经的接触点,排除多血管压迫或静脉压迫等复杂情况。
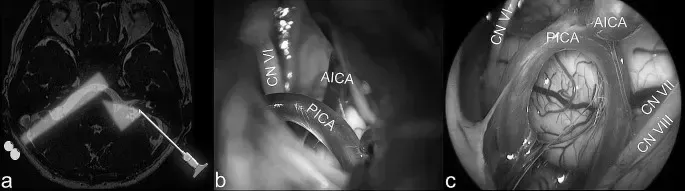
显微镜与内镜视野对比。A. 显微镜视野局限,难以观察 REZ 区;B. 显微镜下小脑桥角视野;C. 45° 内镜清晰显示 REZ 区血管压迫。
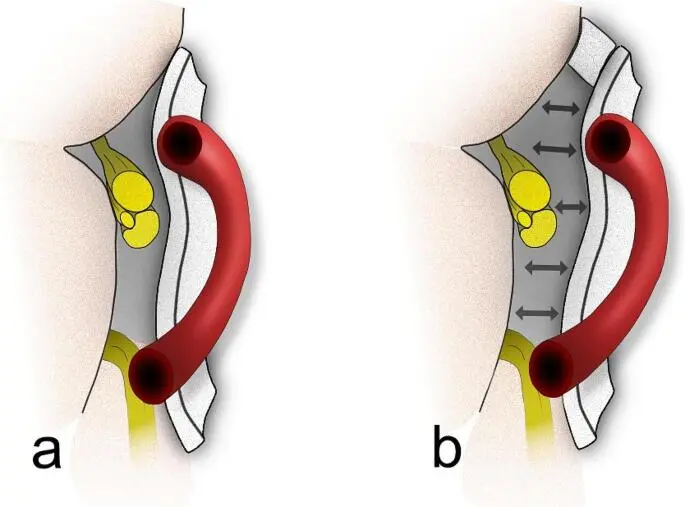
6. 特氟龙棉片的精准放置
形态选择:根据神经血管冲突的具体形态,定制特氟龙棉片为 “桥状”“吊带状” 或碎棉片,确保有效隔开血管与神经。
操作技巧:使用显微镊子将特氟龙棉片轻柔置于责任血管与面神经之间,形成物理屏障,避免棉片与神经直接接触。
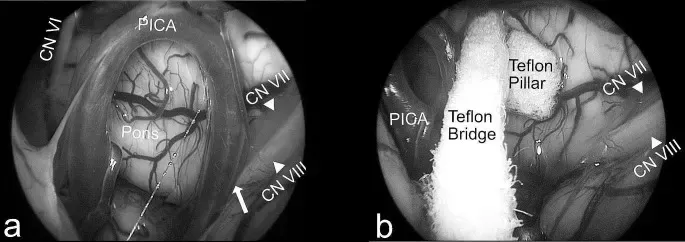
特氟龙棉片放置前后对比。A. 内镜下可见 PICA 与面神经冲突(箭头);B. 放置特氟龙桥后,血管与神经完全分离。
7. 术中电生理监测验证
功能确认:若术前监测到侧向扩散反应(LSR),术后需验证其是否消失,确保压迫彻底解除。
8. 纤维蛋白胶加固技术
稳定性提升:在特氟龙棉片上方涂抹纤维蛋白胶,固定棉片位置,降低术后移位或复发风险。
9. 硬脑膜闭合与脑脊液管理
水密缝合:采用连续缝合技术闭合硬脑膜,确保无脑脊液漏;
气房处理:使用肌肉组织填塞开放的乳突气房,并用纤维蛋白胶密封,进一步降低脑脊液漏风险。
10. 术后监护与康复
短期监护:术后在中间监护室观察一晚,次日行头颅 CT 扫描排除颅内出血;
出院标准:术后 4 至 5 天,若患者无新发神经功能缺损,可办理出院。
微血管减压术的风险与并发症防控
(一)潜在术后并发症
暂时性声音嘶哑:多因下部颅神经(如舌咽神经、迷走神经)受刺激引起,通常在数周内自行缓解;
延迟性面瘫:发生率约 14%,与面神经轻微牵拉相关,多数患者可在术后 1–3 个月内恢复;
脑脊液漏:发生率较低(<5%),精细的硬脑膜闭合和乳突气房处理可有效预防;
听力损失:罕见(<1%),术中需避免过度牵拉前庭蜗神经及损伤内耳血供。
(二)施罗德教授的风险控制经验
解剖保护优先:分离过程中避免损伤小脑后下动脉(PICA)的穿支血管,维持脑干血供;
体位优化:头部旋转角度不宜过大,避免压迫对侧颈静脉,影响颅内静脉回流;
材料选择:使用无刺激性的特氟龙棉片,减少肉芽肿形成及术后粘连风险。
施罗德教授学术背景与技术特色
施罗德教授现任德国格赖夫斯瓦尔德大学神经外科教授兼主席,在神经内镜与显微颅底手术领域拥有 30 余年经验,主要研究方向包括垂体瘤、脑膜瘤及面肌痉挛的微创治疗。其团队采用 “内镜辅助 + 个性化垫开” 策略,实现:
高疗效:术后即刻症状缓解率达 92%,5 年复发率低于 3%;
微创化:切口长度较传统术式缩短至 4–5 cm,术后瘢痕隐蔽,美容效果显著;
精准化:通过内镜多角度观察,避免遗漏多血管压迫,提升手术彻底性。

结语
施罗德教授通过 10 大关键操作,将微血管减压术的安全性与有效性提升至新高度。对于药物治疗无效的面肌痉挛患者,选择经验丰富的神经外科团队实施内镜辅助手术,可最大程度解除压迫、保留神经功能。如需了解更多细节,可参考施罗德教授发表于《Acta Neurochir》的研究《Endoscope-assisted microvascular decompression in hemifacial spasm with a teflon bridge》。

- 所属栏目:国际教授
- 如想转载“国际神经外科大咖施罗德教授10大手术操作关键分享”请务必注明来源和链接。
- 网址:https://www.incsg.com/guojijiaoshou/5513.html
- 更新时间:2025-05-22 09:37:45







