车祸引发的颅内动脉瘤危机:8岁患儿的生死抢救
发布时间:2025-06-18 10:13:33 | 阅读:次| 关键词:车祸引发的颅内动脉瘤危机:8岁患儿的生死抢救
- [案例]暴胖40斤、日尿5升!病理报告两度反转——35岁壮年遭遇颅
- [案例]Lawton教授为一对父女成功“清除”脑海绵状血管瘤
- [案例]较大松果体区肿瘤4年内多次放化疗及手术失败,终得顺利
- [案例]81岁老年人成功挑战高风险脑膜瘤切除术,术后4天出院
- [案例]INC国际巴教授——10月天坛医院交流手术!
- [案例]1厘米骨孔解决脑部病变:神经内镜下脑室病变全切技术解
昏迷表象下的致命病灶:创伤性颅内动脉瘤
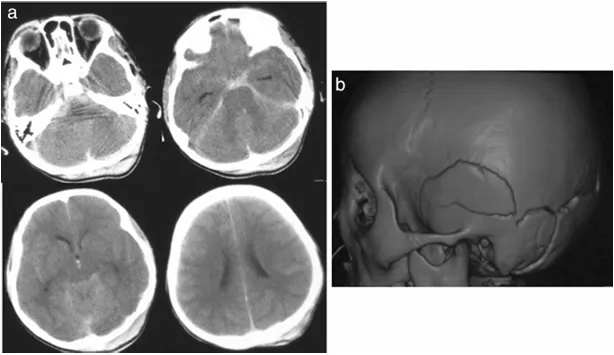
一名 8 岁男孩在交通事故中受伤后陷入昏迷,紧急送医时 GCS 评分为 8 分(处于昏迷状态)。头颅 CT 检查显示存在蛛网膜下腔出血、左后颅窝骨折,同时合并肝脏及骨盆损伤。看似普通的创伤救治背后,进一步检查揭示了更为凶险的病情 —— 患儿颅内存在一枚创伤性颅内动脉瘤(TICA),犹如随时可能破裂的血管炸弹。
病情演变:从蛛网膜下腔出血到动静脉瘘形成
车祸后第 5 天:头部 CT 扫描显示左脑桥角区域出现高密度肿块,3D-CTA 检查提示远端小脑前下动脉(AICA)存在动脉瘤,伴随弥漫性蛛网膜下腔出血及脑室扩张。
车祸后第 7 天:血管造影检查明确诊断为左侧小脑前下动脉(AICA)末端假性动脉瘤,可见异常静脉直接与颈静脉连通。假性动脉瘤因缺乏完整血管壁结构,二次出血风险极高,即使在周围血肿及脑水肿消退后仍可能发生破裂。
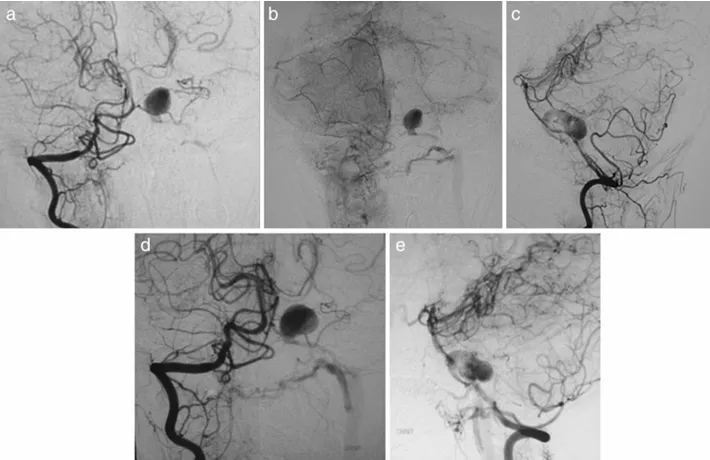
车祸后第 14 天:动脉瘤体积显著增大,动静脉瘘口形态愈发凶险。这种由外伤引发的创伤性颅内动脉瘤(TICA)本身已属罕见(占所有颅内动脉瘤比例 < 5%),合并动静脉瘘的病例更是临床少见,加之病变位于后循环区域,解剖结构复杂,手术风险显著升高。
INC 川岛教授的急诊手术干预
面对随时可能破裂的血管病变,INC 国际动脉瘤手术专家川岛明次教授决定实施开颅手术夹闭动脉瘤:
手术入路规划:患者在全身麻醉后取右侧侧卧位,行右侧乳突至 C2 水平的 "曲棍球杆" 切口,采用乙状窦后入路暴露手术区域。
术中发现与处理:术中可见左桥小脑角区动脉瘤起源于左 AICA,且无明确瘤颈结构。在分离动脉瘤过程中突发破裂出血,随即夹闭 AICA 近端并完整切除动脉瘤。
术后影像学评估:术后血管造影显示左侧椎动脉造影(VAG)侧视图及正位(a-P)视图中,左小脑后下动脉(PICA)闭塞,未见残余动脉瘤或动静脉瘘;头部 CT 检查未见明显缺血性病变或脑积水。
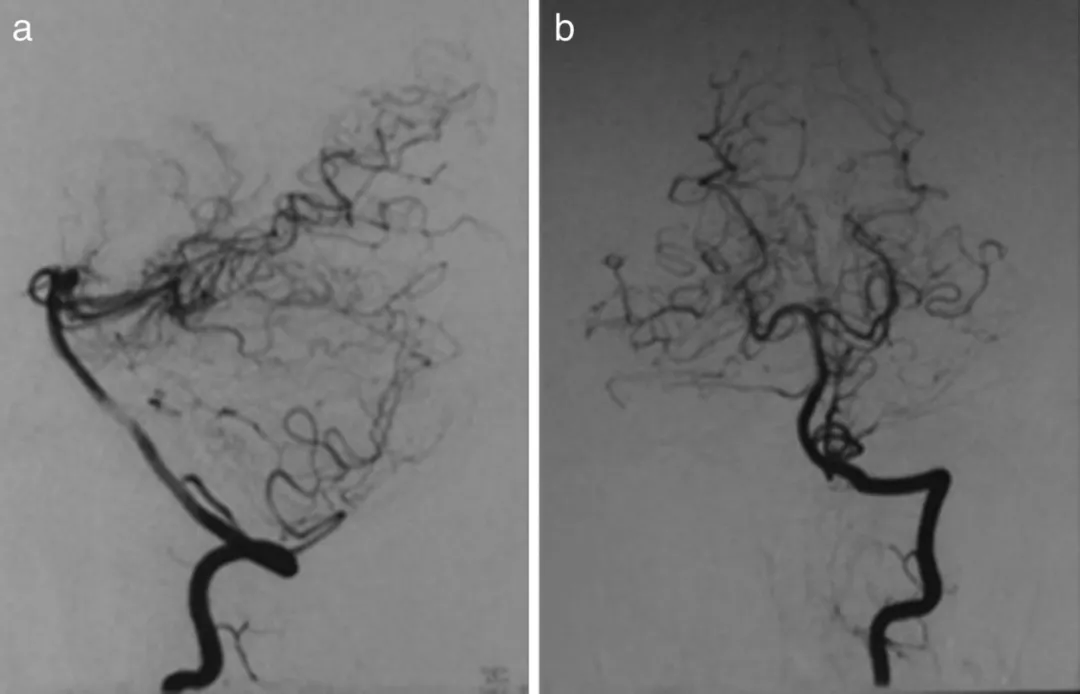
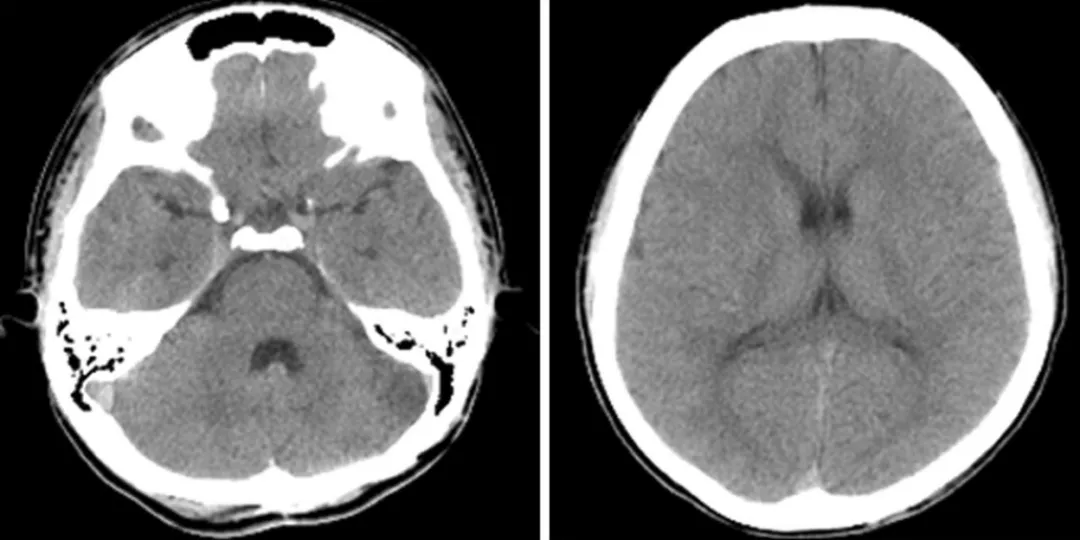
术后恢复与长期随访结果
早期术后转归:术后患儿遗留左侧面瘫症状,但成功保住生命,其他神经系统功能未见异常。
6 年长期随访:复查显示动脉瘤完全消失,左侧面瘫未进一步进展,患儿生活自理能力恢复正常。
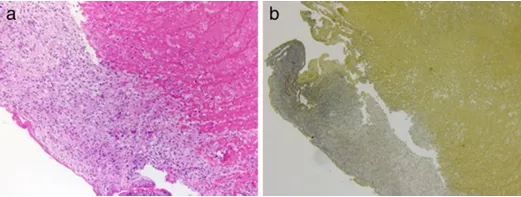
组织病理学检查:HE 染色显示动脉壁由肉芽组织形成的纤维组织构成,弹性纤维缺失,符合假性动脉瘤病理特征。
创伤性颅内动脉瘤的临床诊疗要点
破裂风险预警:多数创伤性颅内动脉瘤属于假性动脉瘤,破裂或再出血风险极高。此类动脉瘤通常在受伤后 2-6 周(平均 14-21 天)逐渐生长并可能破裂,未接受治疗者死亡率介于 32%-54% 之间,而及时手术治疗可将死亡率降至 18%-24%。
影像学监测原则:一旦确诊创伤性颅内动脉瘤,需定期进行血管造影检查。若发现动脉瘤体积扩大,提示存在极高破裂风险,需立即采取治疗措施。
手术治疗挑战:创伤性颅内动脉瘤手术治疗面临巨大挑战,因其通常缺乏适合夹闭的瘤颈结构,临床多采用血管诱捕术或结合血管搭桥术进行治疗。及时干预以防止再出血,可显著改善患者预后。
国际脑血管外科专家川岛明次教授简介
INC 国际神经外科医生集团旗下世界神经外科专家团(WNEG)成员、日本东京女子医科大学神经外科主任川岛明次(Akitsugu Kawashima)教授,在脑血管疾病治疗领域具有深厚造诣,擅长脑卒中、烟雾病、颅底肿瘤、面部痉挛 / 三叉神经痛、颅内血肿、巨大脑动脉瘤、脑动静脉畸形等疾病的外科治疗,尤其精通脑血管搭桥术、颈内动脉内膜切除术。

临床手术经验统计:
烟雾病脑血管搭桥手术:1300 例
脑动脉瘤夹闭手术:1000 例
脑血管畸形切除术:500 例
颈内动脉内膜切除术:450 例
开颅脑瘤切除术:280 例
颅后窝搭桥术、高流量血管搭桥(High-flow Bypass)技术等

- 所属栏目:脑瘤
- 如想转载“车祸引发的颅内动脉瘤危机:8岁患儿的生死抢救”请务必注明来源和链接。
- 网址:https://www.incsg.com/naoliu/5764.html
- 更新时间:2025-06-18 10:07:56







