从偶然发现到急诊危机:深入解析松果体正常变异、囊肿、肿瘤与出血的MRI/CT鉴别
发布时间:2026-03-27 10:27:15 | 阅读:次| 关键词:从偶然发现到急诊危机:深入解析松果体正常变异、囊肿、肿瘤与出血的MRI/CT鉴别
- [案例]“脑干出血致残3年余,最终恢复无症状状态——延髓海绵
- [案例]咽喉炎症状实为颈静脉孔区巨大脑瘤,3.7cm肿瘤引关注
- [案例]年年体检正常,视力下降却揪出脑瘤!这个松果体区肿瘤
- [案例]家人查出脑瘤,究竟该不该让他们知晓真相?
- [案例]长在“手术禁区”的中脑海绵状血管瘤能完整切除吗?I
- [案例]7岁男孩较大胶质瘤并压迫脑干如何长期生存?
松果体是深藏于大脑正中央的一粒米粒大小的腺体,负责调节人体的生物节律与睡眠周期。这个不起眼的小器官,却是多种肿瘤和囊肿的高发部位。更值得警惕的是,一旦松果体发生病变,往往以急症的形式突然出现——突发剧烈头痛、意识迅速下降、眼球运动障碍,给临床诊断带来极大挑战。神经影像学综述《Neuroimaging in emergency: a review of possible role of pineal gland disease》对松果体区各类病变的影像学特征与急诊表现进行了系统梳理,为临床快速鉴别诊断提供了重要参考。
认识松果体:大脑中央的生物钟
松果体区解剖结构复杂,可发生多种组织学类型各异的良性和恶性肿瘤,也可能受到脑部其他部位常见疾病的累及。松果体(又称脑上体)是一个位于中线的微小结构,坐落于小脑幕之上、胼胝体压部之下,通过松果体柄与第三脑室后顶相连。大约40%的人松果体内存在同心圆样钙化,但其临床意义目前尚未完全明确。从组织学角度看,正常松果体由松果体细胞(占95%,是一种与视网膜视杆和视锥细胞在功能上密切相关的特殊神经元)和星形胶质细胞(占5%)构成,均分布于纤维血管基质之中。由于松果体不受血脑屏障保护,注射造影剂后会出现明显强化,这是影像诊断中需要重点关注的特征之一。松果体的主要功能是合成和分泌褪黑素,参与对昼夜生物节律的调控;此外,它还与青春期启动和生殖功能密切相关。
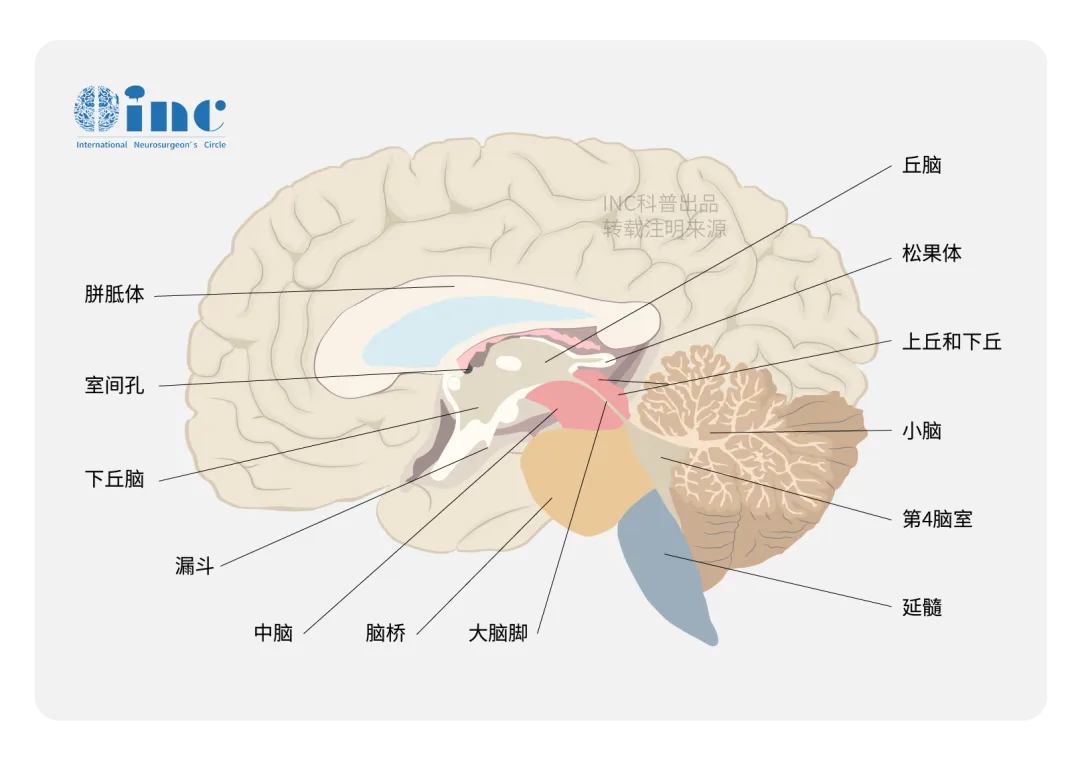
松果体肿瘤在儿童中更为常见,约占儿科颅内肿瘤的3%至8%;在成人中则相对罕见,仅占所有脑肿瘤的0.4%至1%。松果体囊肿通常体积较小,多无明显症状,常在影像学检查中偶然发现。松果体区病变一旦产生占位效应或侵犯周围结构,可引发多种急性临床症状,包括因中脑导水管梗阻、继发性脑积水所致的颅内压增高综合征,以及帕里诺综合征。松果体卒中虽属罕见,但一旦发生便意味着松果体区(最常见于囊肿内)出血引发了神经系统功能的急剧恶化,属于神经外科急症。
松果体病变时身体发出的信号
松果体区病变产生的症状,主要来源于对邻近解剖结构的压迫和侵犯。帕里诺综合征由顶盖板受压或受侵所致,临床特征为核上性垂直凝视障碍、瞳孔散大、集合运动障碍和眼睑痉挛,是松果体区病变的标志性综合征之一。颅内压增高时,患者还常出现头痛、恶心和呕吐等典型症状。性早熟属于非急性表现,多见于生殖细胞肿瘤,可能与肿瘤分泌人绒毛膜促性腺激素增多有关。松果体卒中是松果体病变急性起病的另一种罕见形式,由松果体肿瘤或囊肿内出血所致,最典型的症状是突发意识水平下降伴随头痛。此外,也有文献报道松果体病变可引发继发性帕金森综合征。
松果体肿瘤的分类与影像学特征
松果体区肿瘤在组织学上主要分为三大类:起源于松果体实质的肿瘤、生殖细胞肿瘤(GCTs)以及转移性肿瘤。
生殖细胞肿瘤占松果体区肿瘤总数的一半以上,男性发病率明显高于女性。依据世界卫生组织分类,可分为生殖细胞瘤和非生殖细胞瘤性生殖细胞肿瘤两大类,后者涵盖畸胎瘤、胚胎性癌、卵黄囊瘤、绒毛膜癌及混合性生殖细胞肿瘤等亚型。大多数生殖细胞肿瘤具有激素分泌功能,可通过血清和脑脊液中肿瘤标志物水平升高来辅助诊断。生殖细胞瘤对放疗高度敏感,总体预后良好,5年生存率约为90%。在影像学上,生殖细胞瘤在CT上表现为边界清楚的高密度肿块,常可见对松果体钙化的包绕征象;MRI显示为实性肿块,可伴有囊性成分,T1和T2加权像呈等至高信号,钆增强后呈明显均匀强化,扩散加权成像可见弥散受限。畸胎瘤在影像上表现为多房、分叶状病变,病灶内可见脂肪、钙化和液体成分并存,MRI的软组织成分在T2加权像呈等或低信号,增强后可见强化。
松果体实质肿瘤较为罕见,占所有颅内肿瘤不足0.2%,起源于松果体细胞,属于神经上皮性肿瘤,涵盖从低级别到高级别的不同恶性程度。松果体细胞瘤属低级别病变,生长缓慢,主要见于三四十岁的成人,无性别倾向,根治性手术后复发罕见,5年生存率为86%至100%。松果体母细胞瘤则属高度恶性肿瘤,约占松果体实质肿瘤的40%,可发生于任何年龄,但以20岁以下患者最为多见,脑脊液播散常见且显著恶化预后,5年生存率低于60%。在影像学上,松果体细胞瘤与生殖细胞肿瘤的重要鉴别点在于:松果体实质肿瘤倾向于扩张并将正常松果体钙化推移至外周,而非包绕钙化。CT上为小的等或稍高密度、边界清楚的占位;MRI上T1加权像呈低或等信号,T2加权像呈高信号,钆增强后通常呈明显均匀强化。松果体母细胞瘤在CT上表现为较大的分叶状高密度肿块,钙化常呈爆裂状分布于病灶周边;MRI信号不均匀,可见坏死和出血区域,DWI显示弥散受限;诊断时几乎所有患者均伴有梗阻性脑积水和帕里诺综合征。
松果体转移较为少见,原发灶主要来源于肺、乳腺、胃肠道、肾脏、膀胱、胰腺和卵巢。恶性黑色素瘤也可以原发性或转移性形式出现于松果体区,约半数黑色素瘤转移在平扫T1加权像上呈高信号,具有一定诊断提示意义;但即便采取积极治疗,这类患者的预期生存期通常仅有3至6个月。
松果体囊肿:多数沉默,少数暴发
松果体囊肿在人群中并不罕见,绝大多数体积较小(直径小于1厘米)且终身无症状,往往在因其他原因接受头颅CT或MRI检查时被偶然发现。其影像学表现具有一定特征:MRI上为圆形或椭圆形、薄壁、边界清楚的病变,信号强度与脑脊液相似,但在液体衰减反转恢复(FLAIR)序列上,由于囊内蛋白质含量较高,信号可能未完全被抑制;钆增强后,囊壁通常呈不完全强化表现。
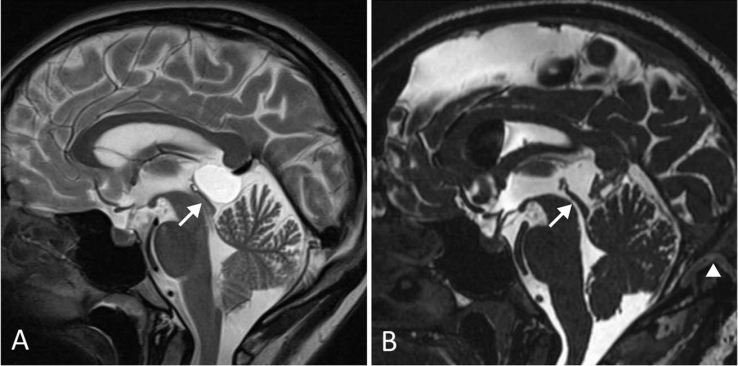
术前(A)可见松果体囊肿导致Sylvian大脑导水管狭窄(箭头),无脑积水表现。该患者表现为长期且逐渐加重的头痛。术后(B)囊肿完全切除,大脑中水管通畅,患者症状完全缓解。
较大的松果体囊肿可对顶盖板产生占位效应,导致上丘受压并引发帕里诺综合征;若压迫中脑导水管,则可引起梗阻性脑积水。症状有时可迅速进展,需要及时外科干预。松果体卒中是松果体囊肿最为凶险的急性并发症,指囊内出血后发生神经系统功能的急剧恶化。患者通常出现突发剧烈头痛,常伴有意识水平下降和脑膜刺激征。出血性松果体囊肿可发生于任何年龄,出血程度从囊内少量黄变液平到脑室内大量出血不等。有研究者指出,接受抗凝治疗的松果体囊肿患者发生囊内出血的风险可能增加,建议临床医生在告知此类患者抗凝或抗血小板治疗方案时,同时说明囊内出血的潜在风险。此外,文献中也有囊内出血以新发癫痫为首发表现的案例报道,需引起临床注意。
值得一提的是,部分松果体区病变存在"消失的肿瘤"现象,即使用皮质类固醇治疗后病灶明显缩小,中枢神经系统淋巴瘤是其中最具代表性的病变类型。淋巴瘤很少累及松果体,但一旦累及,影像学表现缺乏特异性,与松果体母细胞瘤、生殖细胞肿瘤和转移瘤存在较多重叠,必须依靠组织学检查加以确认。
结论
松果体区病变种类繁多,从良性囊肿到高度恶性肿瘤均有涵盖。其中多种病变可以急性起病,最常见的急性症状是突发或急性加重的头痛。对于有松果体囊肿病史而出现急性神经系统症状的患者,应始终将松果体卒中纳入鉴别诊断范围。CT和MRI是急诊影像学鉴别诊断的核心工具,两者各有侧重:CT对钙化特征和急性出血的识别更为敏感,MRI则在软组织分辨率、肿瘤内部特征显示及脑脊液播散评估方面具有明显优势。在急诊环境中,及时准确地识别松果体病变的类型和严重程度,是改善患者预后、争取最佳治疗时机的关键所在。

- 所属栏目:松果体肿瘤
- 如想转载“从偶然发现到急诊危机:深入解析松果体正常变异、囊肿、肿瘤与出血的MRI/CT鉴别”请务必注明来源和链接。
- 网址:https://www.incsg.com/songguotiliu/7887.html
- 更新时间:2026-03-27 10:22:01







